具体信息
产前保健是健康妊娠的关键部分。定期进行产前保健有助于识别和治疗各种并发症,并促进实现健康行为。结果数据表明,与接受产前保健的母亲所产新生儿相比,未接受产前保健的母亲所产新生儿发生低出生体重的可能性为前者的 3 倍,死亡率为 5 倍(尽管几乎没有直接证据)。US Department of Health and Human Services: prenatal care fact sheet 除医疗照护之外,产前保健还包括咨询和教育。本主题概括介绍了如何对单胎妊娠的健康孕妇进行产前管理。
理想情况下,产前保健从怀孕前开始。孕前保健被定义为一系列干预措施,其通过预防和管理来识别并纠正影响女性健康或妊娠结局的生物医学、行为和社会心理风险。不应将孕前保健视为单次就诊,而应作为贯穿女性育龄期的连续保健过程。[1] 由于很大一部分妊娠是意外发生的,因此许多行为、疾病和药物导致的负面结果会影响妊娠早期胎儿的发育;很多情况下,对胎儿的损害早在妇女意识到自己怀孕前就已发生。因此,女性育龄期内所有常规医疗就诊的内容应包括针对医疗保健和健康行为习惯进行咨询,以实现最佳妊娠结局。[1][2] 例如,理想情况下,健康女性至少应从孕前 3 个月起开始补充叶酸(400 μg/天),并持续直至妊娠至少 12 周。[1][3][4]
影响妊娠结局的考量因素应包括家族史、遗传史、营养状况、叶酸的摄入量、环境和职业暴露情况以及致畸物。还需考虑是否使用违禁药物、烟草和酒精的使用、疾病、用药情况、免疫状态、性传播感染 (STI) 危险因素、社会心理问题(抑郁症、家庭暴力)和妊娠间隔时间。例如,应建议患有糖尿病的妇女充分控制血糖,建议其在达到血糖控制目标之前避免妊娠。International Diabetes Federation: global guideline on pregnancy and diabetes
应为易感非妊娠女性接种风疹、水痘或乙型肝炎病毒疫苗,女性在接种减毒活疫苗(例如,风疹或水痘)后 1 个月内应避免妊娠(尽管目前没有证据表明这类疫苗实际可造成危害)。[5][6]CDC: guidelines for vaccinating pregnant women
推荐尽早并应定期接受产前保健,以改善妊娠结局。建议产前保健内容包括产前检查、营养管理、教育及患者的特异性问题。
产前检查
传统的产前保健由一系列检查(7 至 11 次)组成;不过,人们对于达到充分保健目的所需进行的检查次数仍有争议。尽管关于最佳的检查频率、时间和内容方面的数据有限,但产前检查的次数应根据每名女性及其胎儿的需求和风险状态来确定。除所安排的例行检查之外,还应为妊娠女性提供随时(24 小时)可用的非例行或急诊检查。在英国,建议无并发症的初产妇进行 10 次检查,无并发症的经产妇进行 7 次检查。[7]
建议孕妇在 10 至 12 孕周开始接受产前保健。[8] 首次产前检查内容应包括全面了解病史、实验室检查及进行妊娠健康教育。应记录身高和体重以计算体重指数 (BMI),该指数提供的信息可用于确定体重增长指导原则。 [
 ] 保存结构化记录有助于确保提供全面的循证诊疗。[9]
] 保存结构化记录有助于确保提供全面的循证诊疗。[9]应在第一次或第二次检查时进行全面的体格检查。
第二次检查时,查看实验室结果有助于进一步制定管理计划。
可通过初步检查识别曾遭受女性外生殖器割礼 (FGM) 的女性。由于 FGM 可能对分娩结果产生不利影响,并增加产科并发症的风险,[10][11] 因此可能需要为这些患者提供特殊产时护理。
如果女性有既往剖宫产史,应权衡尝试阴道分娩与重复剖腹产的风险和获益。[2] 而且应考虑剖宫产后阴道试产的候选患者。
应在各次产前保健检查之间安排合适的时间间隔,以确保对时间敏感的试验和筛查顺利进行,必要时给予抗 D 免疫球蛋白,以及监测常见的并发症。
针对无并发症妊娠的常规检查频率:
妊娠前 28 周:每 4 周一次
28 周至 36 周:每 2 至 3 周一次
36 周之后:每周一次。
可由产前保健医生自行决定或应患者要求提高检查频率。通常的检查内容包括血压、体重、尿蛋白水平检测和胎儿心率检查。
在资源有限的地区,与采用标准围产期保健计划相比,减少检查次数的计划会导致围产期死亡率增加,尽管新生儿重症监护室入院率可能会降低。女性也更青睐标准访视日程。尽管减少检查次数可能降低成本,但应建议所有患者采用标准的检查计划。[12]
对抑郁症这一在妊娠期和产后很常见的疾病进行筛查可能会有所获益,特别是对于有严重抑郁症病史的女性来说。这可以发现能从针对性治疗中获益的患者。未经诊断和治疗的精神疾病对母亲和胎儿都会带来风险。[13][14]
应考虑进行社会心理筛查,以确定是否有焦虑、抑郁和其它方面(例如,家庭暴力)的证据。美国妇产科医师学会 (American Congress of Obstetricians and Gynecologists, ACOG) 也建议在孕期至少每三个月进行一次心理社会学筛查,以确定可能需要进一步评估、干预或外部转诊的问题。[15]
ACOG 和美国疾病控制与预防中心 (CDC) 建议所有将在流行性感冒季节(十月到五月)怀孕的妇女接受(灭活)流感疫苗接种。ACOG 和 CDC 还推荐妊娠女性在妊娠的 27 周和 36 周之间接种破伤风类毒素、白喉类毒素和无细胞百日咳 (Tdap) 疫苗。[16]
从妊娠 20 到 24 周之后,可以通过测量子宫高度(耻骨联合到子宫底)筛查胎儿生长情况,尽管大多数研究表明,子宫高度提示生长受限的敏感度<50%。以厘米为单位测量的宫高大约等于按周计数的孕龄。如果偏差>3 cm 则应使用超声评估羊水指数及胎儿生长情况。产前保健提供者应牢记多种因素可能影响宫高测量,包括孕妇体型、膀胱充盈度、子宫肌瘤、多胎妊娠和胎先露。[17][18]
除了患者提出的其他主诉或担忧,孕妇还会被问及疼痛、胎动、子宫收缩频率、阴道出血情况、体液丢失或分泌物、其他早产症状和适当妊娠间隔的子痫前期症状方面的问题。
营养咨询
营养教育应侧重于制定符合患者饮食偏好的均衡、多样、营养丰富的饮食计划。产科医务人员应在第一次产前检查时计算孕妇的 BMI。利用 BMI 作为指导原则,适当的体重增加应加以探讨。[19]Institute of Medicine: weight gain during pregnancy: reexamining the guidelines
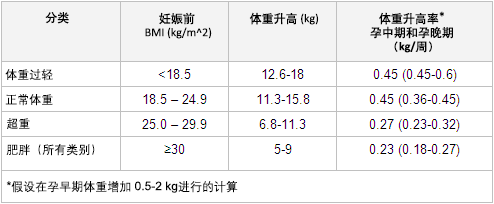 [Figure caption and citation for the preceding image starts]: 妊娠期女性的体重增加摘自 Institute of Medicine. Weight gain during pregnancy: re-examining the guidelines. 2009 [Citation ends].
[Figure caption and citation for the preceding image starts]: 妊娠期女性的体重增加摘自 Institute of Medicine. Weight gain during pregnancy: re-examining the guidelines. 2009 [Citation ends].可向肥胖孕妇提供营养咨询。应指导肥胖女性健康饮食、鼓励其参加体育活动,这有利于妊娠期和产后体重管理。[20]NICE: weight management before, during and after pregnancy
双胎或多胎妊娠女性的推荐体重增加值和热量摄入更高。推荐 BMI 正常的双胎妊娠女性每日摄入热量 40-45 kcal/kg。[21] 多胎妊娠患者除常规产前维生素摄入之外可能还需要补充额外的铁、叶酸、钙、镁和锌。
妊娠期体重增加大于或小于美国国家医学院 (Institute of Medicine) 指南,似乎与某些孕妇和新生儿不良结局风险升高有关。[22]
妊娠期间针对饮食和身体活动的干预是有益的,可以减少妊娠期体重增加,以及减少剖宫产率。[23]
美国食品药品监督管理局 (US Food and Drug Administration) 针对育龄期女性的鱼类摄入情况提出了具体建议。FDA: eating fish - what pregnant women and parents should know
李斯特菌病是一种对妊娠女性尤其有害、可能导致流产或死胎的细菌性疾病。要预防李斯特菌病,妊娠女性应当避免食用未经消毒的牛奶、软奶酪、生的或未煮熟的肉、家禽和贝类、肉酱(pâté;任何类型,包括蔬菜),以及任何未煮过或未煮熟的现成饭菜。此外,妊娠女性可通过避免食用生的或未煮熟的可能含有沙门氏菌的鸡蛋或食品(例如蛋黄酱)和生的或未煮熟的肉类(特别是家禽)来减少沙门氏菌感染的风险。[2][7]
如可耐受,推荐在整个妊娠期,或至少在妊娠的前 3 个月每日服用含有叶酸(400 μg/日)的产前维生素。女性最好在孕前 12 周开始补充叶酸。特殊情况下,例如前次妊娠并发胎儿神经管缺陷,需要摄入更高剂量叶酸(4 mg/日)。从孕前开始并在整个孕期内,持续补充叶酸可能可降低小于胎龄新生儿的风险。[24]
尽管观察数据表明补充 ω-3 脂肪酸二十二碳六烯酸 (DHA) 对儿童的神经发育结局有益,但随机对照试验产生了不一致的结果。目前,没有足够的证据支持补充 DHA 可以预防早产。[25] 也没有证据支持补充 DHA 可以降低子痫前期或妊娠期糖尿病的风险。[26]
英国皇家妇产科医师学院 (The Royal College of Obstetricians and Gynaecologists, RCOG) 建议有维生素 D缺乏症风险的女性补充维生素 D,但是需要更多的研究确定合适的剂量。[27] 英国国家卫生与临床优化研究所 (NICE) 近期的一项指南建议在妊娠期和哺乳期中补充维生素 D(10 μg/日)。[7] [
 ]
]
妊娠期间补充维生素 C 和 E 不能预防子痫前期。[28] 尽管在预防胎盘早剥和未足月胎膜早破 (PPROM) 方面可能有一些获益,未能证实单独使用维生素 C 或联合其他补剂可降低胎儿或新生儿死亡、胎儿生长不良、子痫前期或早产儿的风险。[29] [
 ]
]
并未显示适度的咖啡因摄入对妊娠有负面影响;然而应将每日咖啡因摄入限制在<200 mg。[30]
教育
教育可以促进母婴健康和安全,是产前保健的重要组成部分。 第一次产前检查应讨论的主题包括宣传健康行为、牙齿护理、营养、 [
 ] 系好安全带、坚持锻炼、避免暴露于药物和有害化学物质、尽量少使用热水盆浴或蒸桑拿,以及避免潜在的家庭暴力。也可与孕妇进行讨论与性生活有关的话题。如果孕妇使用烟草产品,应鼓励戒烟并提供帮助支持。[31]NICE: smoking - stopping in pregnancy and after childbirth [
] 系好安全带、坚持锻炼、避免暴露于药物和有害化学物质、尽量少使用热水盆浴或蒸桑拿,以及避免潜在的家庭暴力。也可与孕妇进行讨论与性生活有关的话题。如果孕妇使用烟草产品,应鼓励戒烟并提供帮助支持。[31]NICE: smoking - stopping in pregnancy and after childbirth [  ] [
] [  ] [
] [  ]
]妊娠期间禁忌饮酒。英国卫生部 (The UK Department of Health) 指南推荐,对于计划妊娠的女性和已妊娠的孕妇,最安全的做法是避免饮酒,将对婴儿的风险降至最低。[32] 产前饮酒会对母婴造成严重的潜在后果。尽管需要进一步检查,简单的标准化筛查问卷(容忍、惹恼、减量、提神 [Tolerance, Annoyance, Cut down, Eye opener;T-ACE量表];酒精使用障碍筛查量表 [Alcohol Use Disorders Identification Test, AUDIT-C];容忍、焦虑、提神、健忘、减量 [Tolerance, Worried, Eye-opener, Amnesia, Cut down;TWEAK量表])已有望作为筛查工具来识别孕妇的风险性饮酒。[33]
工作:大多数无妊娠并发症的女性可以继续工作,直到临产。然而,如果孕妇有合并症或其它妊娠并发症,或者其职业涉及体力工作、长时间站立或显著的压力,可能需要对此做出调整。
空中旅行:无妊娠并发症的女性可以在妊娠 36 周前安全搭乘飞机。应告知计划飞行的孕妇,妊娠和静脉淤滞导致形成静脉血栓栓塞的风险增加,可采取适当的预防措施(弹力袜、活动下肢、饮水)。[36][37]
运动:在妊娠期间,应鼓励女性继续或开始进行适度的有氧运动。NICE: weight management before, during and after pregnancy 尽管有限的随机对照研究数据没有明确地支持妊娠期锻炼对于预防葡萄糖耐量受损或妊娠期糖尿病的获益,[38] 妊娠期间进行有氧运动可产生其他生理和心理上的获益。 [
 ] 已证实,结构化的体育运动可显著降低分娩巨型婴儿或大于胎龄新生儿的风险,且不会对分娩小新生儿的风险产生影响。[39] 当没有别的禁忌时,妊娠期间锻炼可以降低剖腹产的风险。[40] 也应该讨论具有冲撞性的运动、高冲击运动、具腹部外伤风险的活动以及潜水的潜在风险。
] 已证实,结构化的体育运动可显著降低分娩巨型婴儿或大于胎龄新生儿的风险,且不会对分娩小新生儿的风险产生影响。[39] 当没有别的禁忌时,妊娠期间锻炼可以降低剖腹产的风险。[40] 也应该讨论具有冲撞性的运动、高冲击运动、具腹部外伤风险的活动以及潜水的潜在风险。分娩教育:可考虑参加分娩教育课程。课程教授孕妇关于临产和分娩、缓解疼痛的措施、潜在的产科并发症和处理方法、新生儿护理和产后调节。
其他:其他产前讨论的教育话题包括产后避孕和男性婴儿包皮环切术。
应建议所有患者进行全血细胞计数 (FBC)、血型、尿糖测定、尿试纸和培养、Rh 血型和风疹病毒检测,并回顾末次宫颈筛查结果。应考虑筛查 STI(包括梅毒、乙型肝炎、HIV 感染、淋病和衣原体)。[41] 应为所有孕妇提供超声检查。根据需要可进行其他检查。
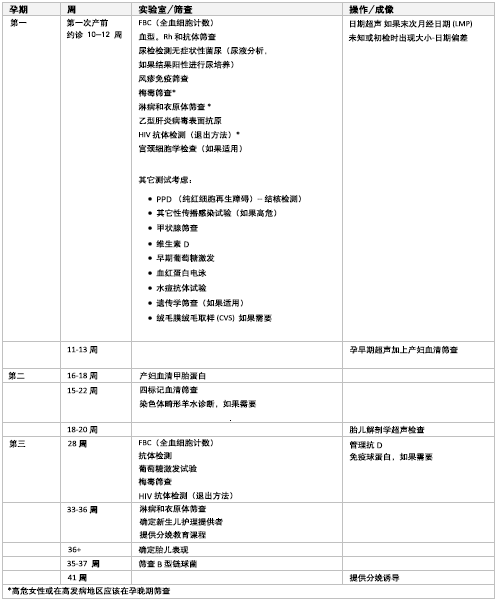 [Figure caption and citation for the preceding image starts]: 推荐的常规检查(图片)来自于 L.M. Szymanski 博士和 J.L. Bienstock 博士的收藏,由 M.E. D'Alton 博士和 R.S. Miller 博士修订 [Citation ends].
[Figure caption and citation for the preceding image starts]: 推荐的常规检查(图片)来自于 L.M. Szymanski 博士和 J.L. Bienstock 博士的收藏,由 M.E. D'Alton 博士和 R.S. Miller 博士修订 [Citation ends].
不建议在无症状女性以及无早产高危因素的女性中进行常规细菌性阴道病筛查。Society of Obstetricians and Gynaecologists of Canada: No. 211 - screening and management of bacterial vaginosis in pregnancy
某些公共健康部门要求进行其他测试(例如更频繁的梅毒筛查)。除常规实验室检查外,还应考虑几项其他筛查试验,其中许多基于种族与族群背景或家族史。
性传播疾病
居住在性传播感染高发地区的患者,或既往有产前性传播感染的患者,应考虑在孕晚期重复 STI 测试。
维生素 D
有些专家一直提倡在妊娠期筛查维生素 D 缺乏症,[42] 尤其是对高危女性,包括深色皮肤、居住在北纬地区以及衣着皮肤暴露少的妇女。但是这仍存有争议,因为其他专家,包括美国妇产科医师学会 (ACOG) 在内,认为现有数据不足以给出具体的指南,特别是关于补充的安全性和有效性。[43] 但是,若确诊妊娠期维生素 D 缺乏,每日补充 1000-2000 单位维生素 D 被认为是安全的。[43] 医学研究发表的一份关于妊娠期钙和维生素 D 膳食参考摄入量的报告指出,维生素 D 的 "估计平均需要量 (Estimated Average Requirement, EAR)"为 400 IU/天(10 μg/天),推荐每日摄入量 (Recommended Daily Allowance, RDA) 为 600 IU /天(15 μg/天)。[44] 2019 年英国国家卫生与临床优化研究所 (NICE) 更新版指南推荐,在妊娠期和哺乳期间补充维生素 D(10 µg/日)。[7]
甲状腺功能检测
亚临床型甲状腺功能减退症的普遍筛查存有争议。虽然几个主要学会主张对妊娠女性或计划怀孕的女性进行常规筛查,[45] 但 ACOG 坚持认为目前的数据不足以支持进行常规筛查,并依旧推荐有症状的女性及有甲状腺病病史或其他甲状腺病相关疾病病史的女性进行检查。[46][47] [
 ] [
] [  ] 至今没有证据支持将亚临床性甲状腺功能减退症的治疗作为一种干预方式来改善妊娠结局。[46][47][48]
] 至今没有证据支持将亚临床性甲状腺功能减退症的治疗作为一种干预方式来改善妊娠结局。[46][47][48]
携带者筛查
理想情况下,应在携带者筛查之前进行遗传咨询。[49] ACOG 建议所有考虑妊娠或已妊娠的患者针对以下各项进行筛查/检测:[50]
囊性纤维化
脊髓性肌萎缩症
全血细胞计数 (FBC) 和地中海贫血及血红蛋白类疾病的筛查。
如果怀疑非洲、地中海、中东、东南亚或西印度群岛种族人群患有血红蛋白病,则除全血细胞计数之外还应进行血红蛋白电泳测定。[49]
基于种族的补充性筛查策略还包括:[50]
Tay-Sachs 病(德系犹太人、法裔加拿大人和卡津人)
检测德系犹太人群常见疾病相关突变的筛查项目:Bloom 综合征、Canavan 病、囊性纤维化、家族性自主神经功能异常、C 组 Fanconi 贫血、Gaucher 病、1a 型糖原贮积病、1A 和 1B 型枫糖尿症、IV 型粘多糖病、A 型尼曼匹克病病和 Tay-Sachs 病。
根据家族病史或患者及医生的建议可进行其它检测:
具有脆性 X 染色体相关疾病家族史或患有提示脆性 X 染色体综合征的智力残疾的女性、或具有卵巢功能不全病史的女性可进行脆性 X 染色体综合征检测;根据家族病史或血统可进行其他筛查[50]
针对凯尔特血统人群(特别是如果有阳性家族史)检测血色病
Duchenne 肌营养不良症。
扩展性携带者筛查代表了一种替代方法,即同时筛查大量疾病,现代的筛查产品可筛查多达数百种疾病。由于其效率高、成本低,这种方法越来越受欢迎。[51]
孕早期超声筛查是核实孕周的最佳选择;但此时尚不能进行完整的解剖学评估。孕早期超声检查的优点包括有助于确定孕龄和评估是否为多胎妊娠。[7] 如果初步检查提示胎儿大小与孕周不符,或末次月经日期不确定,可进行超声检查以确定准确的日期。孕早期进行的染色体非整倍体超声筛查也可以提供准确的怀孕日期信息。[52]
在 18 和 22 周之间进行超声检查是检查胎儿解剖学和胎盘位置的最佳时间。若未进行更早期的超声检查,此时也可以确定妊娠日期。任何没有超声检查证实的妊娠,或在22 孕周前修改过预产期,对于妊娠时间的评估都被认为是次优的。[53]
超声检查发现胎儿畸形的敏感性范围为 13% 到 82%,取决于畸形类型、人群中发生畸形的风险水平,以及操作者的专业水平。除非母体或胎儿存在指征,否则不需要进行额外的超声检查,但是不完全的解剖学调查的常见做法包括间断超声检查随访。应告知妇女常规超声检查的局限性。[8][52][54] 妊娠期超声检查不会导致母体、围产期或儿童期不良结局,但是,推荐遵循尽可能的合理低剂量原则 (As Low As Reasonably Achievable, ALARA),使患者接触获得诊断信息所需的最少超声能量。[55][56]一项随机对照临床试验的长期随访数据并未发现孕中期超声暴露对青少年在学校的总体表现有显著影响。[57] 应告知肥胖患者其胎儿会有先天性异常(包括未经超声诊断的异常)增加的风险。[58] 对于肥胖患者,在 20 至 22 周进行超声胎儿解剖学评估可能效果更好。
孕中期常规超声检查可以显示胎盘位置以及与子宫颈内口的关系。前置胎盘合并于妊娠的 0.3%-0.5%。在 20 周时诊断的前置胎盘病例的大多数 (>80%) 在足月前可消退。所以,通常在 32 周左右应进行孕晚期超声随访,因为其可能影响分娩计划。[7][52][59][60]
非整倍体
定义为染色体数目异常。人类正常有 46 条染色体。
可能出现染色体数目减少,例如 Turner 综合征(单一 X 染色体),或出现染色体数目增加,例如唐氏综合征(21 三体)或其他三体综合征。
染色体异常在活产婴儿中的发生率为 1:160,其中大多数为 21 三体(唐氏综合征)、18 三体和 13 三体。18 三体和 13 三体通常无法存活。[61]
虽然非整倍体异常在高龄产妇中发生概率增高,但其可在任何年龄中出现(大多数唐氏综合征儿童患者实际由年龄 35 岁以下的母亲所产)。美国妇产科学医师学会 (ACOG) 建议无论年龄大小,应对所有在 20 周前进行产前保健的女性进行非整倍体筛查。[62] 应提供孕妇年龄相关的胎儿染色体非整倍体风险、诊断的意义以及所有可进行的筛查手段,包括其利弊。此外,所有女性都应具有进行侵入性产前检查(绒毛膜绒毛取样 [chorionic villus sampling, CVS] [
 ] 或羊膜腔穿刺术)的选择权。 [
] 或羊膜腔穿刺术)的选择权。 [  ] 进行胎儿染色体非整倍体和其他基因异常诊断。
] 进行胎儿染色体非整倍体和其他基因异常诊断。
非整倍体筛查
结合母亲的年龄、超声和/或生化标志物,有多种筛查方案可选。
11 到 13 周可以进行孕早期筛查,包括超声评估胎儿颈项透明层厚度以及母体血清筛查(妊娠相关的血浆蛋白 A、人绒毛膜促性腺激素)。唐氏综合征筛查阳性率为 5% 时,检出率为 82%-90%。[61][62][63] 60% 到 70% 的唐氏综合征胎儿存在鼻骨缺失,如果增加鼻骨评估,可以提高检出率到 95%。已建立筛查的技术标准和指南。[64]
孕中期筛查包括母体血清学四联筛查(人绒毛膜促性腺激素、甲胎蛋白、雌三醇和抑制素),唐氏综合征的检出率为 81%。[61][62]
当针对一般临床适应证(即非整倍性和神经管缺陷)进行母体血清筛查时,一定要意识到,异常的分析物结果同样可能提示有不良结局(例如子痫前期)风险的妊娠,这点非常重要。这些患者应转诊接受适当的随访或咨询。[65]
通过胎儿游离 DNA 针对 21、18、13 三体进行无创产前非整倍体筛查,近期已可用于非整倍体风险升高的妊娠女性。[66] 胎儿游离 DNA 筛查对于 18 和 21 三体的敏感度和特异度高,对于 13 三体和性染色体异常的敏感度较低。应告知患者胎儿游离 DNA 不能替代确定性的 CVS 或羊膜腔穿刺结果,其在全面检测染色体异常和其他遗传学疾病方面的能力有限。
在大体低风险的产科人群中,ACOG 当前不鼓励普遍的胎儿游离 DNA 筛查,而是推荐以传统方式进行筛查。[67]
美国妇产科学院 (ACOG) 和母胎医学会 (the Society for Maternal-Fetal Medicine) 认为适合胎儿游离 DNA 常规筛查的潜在人群包括:分娩时年龄为 35 岁或以上的母亲,胎儿超声检查提示染色体非整倍体风险增高,既往通过胎儿 DNA 筛查检测到三倍体的妊娠史,通过另一种筛查方式发现染色体非整倍体的阳性筛查结果,和父体平衡罗伯逊易位伴胎儿 13 或 21 三体风险增高。[67][66][68]
对于接受适当咨询的患者,不论风险状态,均可进行胎儿游离 DNA 检查。[67]
重要的是,由于胎儿游离 DNA 检测是一项筛查研究,而非诊断性试验,阴性检查结果并不能完全排除非整倍体的可能性,阳性结果则应通过侵入性基因检测证实。
超声:孕中期超声检查可用以检查胎儿染色体非整倍体相关的结构异常指标,可能改变胎儿染色体非整倍体的妊娠风险。该类超声指标包括心内强回声灶、鼻骨缺失、肱骨或股骨短小和肠管强回声。[52][61][62]
无论使用哪一种筛查方法,患者都应该被告知,筛查提供的是个体风险评估,但它不是最终诊断。确定性的基因诊断需要侵入性基因检测。
对于希望得到确定性妊娠遗传学信息的患者,应为其提供关于侵入性遗传学检查的咨询。如有兴趣,应将这些患者转诊给遗传咨询师进行进一步讨论。
侵入性检查[69]
要明确诊断染色体异常,侵入性检查是必需的。除了传统的核型测定,推荐将微阵列比较基因组杂交检查用于合并胎儿异常的妊娠。[70][71] 在胎儿结构正常、接受侵入性诊断检测的女性中,可对其进行核型或染色体微阵列分析,且在许多临床实践中两者都会加以应用。
对于所有筛检结果为阳性、对于风险结果感到不安或对倾向于侵入性基因检测的女性,应为其提供遗传咨询和诊断性检测。
侵入性基因检测包括 CVS (在 10-13 周)和诊断性羊膜腔穿刺(在≥15 周)。应向患者提供咨询,讨论每项手术的风险和获益,并比较不同手术的优缺点。 [
 ] [
] [  ]
]任何对侵入性检测方案的讨论必须包括告知该手术可能导致的产科并发症,如妊娠丢失或早产胎膜早破。
有些妇女可能选择不进行筛查,直接进行诊断试验。[62] 侵入性基因检测应对所有患者开放,无论其年龄或既往的非整倍体风险水平。
NTD 筛查有两种方法:
在孕中期(妊娠 15 至 22 周,最佳为 16 至 18 周)的母体血清甲胎蛋白 (MS-AFP) 检测
超声。
MS-AFP 历来被作为一种筛查手段:以中位数的 2.5 倍作为筛查截止标准,可检出大约 80% 的开放性脊柱裂病例和大约 90% 的无脑儿病例。如果女性血清学筛查阳性,应进行详细的超声检查:
确保宫内活胎及妊娠日期记录准确
评估是否多胎妊娠
评估胎儿神经管缺陷及其他与母体血清甲胎蛋白 (MS-AFP) 升高相关的胎儿结构缺陷(脐突出、腹裂、水囊瘤)。[2]
可以进行羊膜腔穿刺术来确诊,如果羊水 AFP 升高并出现乙酰胆碱酯酶,可诊断为 NTD。[2][72][73]
目前超声作为筛查手段来说优于 MS-AFP,但这二者并不相互排斥。有经验的超声科医生对 NTD 的检出率可达到 95% 至 100%。[72][73]
英国国家卫生与临床优化研究所 (NICE) 推荐在健康人群中使用危险因素进行妊娠期糖尿病的风险评估。[74] 推荐使用以下危险因素:
BMI (kg/m²)>30
既往有体重≥4.5 kg 的巨大儿分娩史
既往妊娠期糖尿病史
一级亲属中糖尿病家族史
糖尿病高发的少数民族家庭。
NICE 建议对有至少一项危险因素的女性使用 2 小时 75 g 口服葡萄糖耐量试验 (OGTT) 进行测试。[74] 有既往妊娠期糖尿病史的女性应在孕早期或孕中期考虑行早期 OGTT,或者也可选择早期血糖自我监控。如果这项早期筛查正常,建议有妊娠期糖尿病史的女性在 24 至 28 周之间再次行 OGTT 筛查。对伴有所有其它危险因素的女性,建议在 24 至 28 周进行单独的 OGTT。此外,在妊娠期任何时间出现糖尿 2+,或在两次或多次就诊中出现糖尿 1+,均提示应进一步检查以排除妊娠期糖尿病。
美国预防服务工作组 (The US Preventive Services Task Force, USPSTF) 推荐无症状孕妇在妊娠 24 周后通过采用两步法(即先进行 50 g 口服葡萄糖耐量试验 [glucose challenge test, GCT],然后在 GCT 筛查为阳性的受试者中进行 100 g 葡萄糖耐量试验)或采用一步法(即 75 g 葡萄糖负荷试验)筛查妊娠糖尿病。[75] 尽管 USPSTF 得出结论,没有足够数据支持在 24 周前进行常规筛查,但在具高危妊娠期糖尿病的女性中可以考虑筛查。
美国妇产科医师协会 (ACOG) 支持对所有妊娠女性通过病史、临床危险因素或实验室检查进行普遍筛查,通常在 24 至 28 周进行。[76] 在糖尿病高危女性中,可以进行早期筛查。如果结果正常,建议在 24 至 28 周重复筛查。ACOG 支持两步法实验室筛查。ACOG 不推荐一步 OGTT,因为担心这种做法会增加妊娠糖尿病诊断率和由此产生的医疗费用,且无证据支持能改善产妇或新生儿结局。
在英国,未对 B 族链球菌 (GBS) 定植进行常规筛查。其他地方则可能提供该项筛查。例如在美国,为所有孕妇在妊娠 35-37 周提供阴道和直肠 GBS 定植筛查。[77] 所有诊断为 GBS 携带者的妊娠女性在分娩或胎膜破裂时应给予静脉注射抗生素。前次妊娠的定植并不是再次妊娠产时预防性使用抗生素的指征。在妊娠期从尿液分离出任何浓度 GBS 的女性或以前有 GBS 感染胎儿的女性应接受产时预防性使用抗生素。[77] 对未知 GBS 定植状态的患者、预期<37 周早产、在分娩前胎膜破裂 18 小时及以上,以及产妇体温为 38.0°C (100.4°F) 或更高而无绒毛膜羊膜炎迹象,是产时预防性抗生素使用需考虑的理由。
应告知肥胖女性其面临妊娠并发症的风险,包括妊娠期高血压、妊娠期糖尿病、心脏病、肺部疾病、阻塞性睡眠呼吸暂停和剖宫产。[58] 妊娠期规律的有氧运动可降低其中的某些风险。尽管证据表明在超重或肥胖妊娠女性中监测运动量似乎会限制妊娠期体重增加,但对孕妇和新生儿健康状况的影响尚未得到证实。[86] 对于肥胖的妊娠女性,调整产前饮食习惯可以降低产妇在妊娠期的体重增加,而对新生儿出生体重没有不良影响。[87]
肥胖患者患静脉血栓栓塞性疾病的风险增加,尤其是存在其他危险因素时。应在个体基础上根据患者的危险因素考虑血栓预防。III 级肥胖(BMI 为 40 或以上)的患者应在产前咨询麻醉师,以讨论可能降低产时风险的介入措施(例如早期硬膜外麻醉)。
肥胖似乎与特定的胎儿畸形和死胎的风险增加相关,以及肥胖时,在产前经超声检测出异常的能力更加有限。[88]
英国国家卫生与临床优化研究所 (NICE) 提出了以下指导方针:
可以从多个专业机构获取筛查染色体异常和神经管缺陷的指南:
英国皇家妇产科学院 (Royal College of Obstetrics and Gynaecologists [UK])。羊膜腔穿刺术和绒毛活检[90]
加拿大妇产科医师学会 (Society of Obstetricians and Gynaecologists of Canada) 和加拿大医学遗传学会 (Canadian College of Medical Geneticists)。单胎妊娠胎儿染色体非整倍体的产前筛查[91]
加拿大妇产科医师学会 (Society of Obstetricians and Gynaecologists of Canada)。对产前诊断的先天性结构异常的评估[92]
加拿大遗传学委员会妇产科医师学会 (Society of Obstetricians and Gynaecologists of Canada Genetics Committee)。异常母体血清学标志物相关的产科并发症。[65]
具体指南包括:
英国皇家妇产科学院 (Royal College of Obstetrics and Gynaecologists [UK])。降低妊娠期和产褥期血栓形成和栓塞的风险[36]
英国皇家妇产科学院 (Royal College of Obstetrics and Gynaecologists [UK])。航空旅行和妊娠[37]
加拿大妇产科医师学会 (Society of Obstetricians and Gynaecologists of Canada)。妊娠期免疫接种[93]
使用此内容应接受我们的免责声明。
