诊断步骤
因为存在严重的潜在病因的比例较高,所有出现非故意性体重减轻的患者都应接受全面的病史检查和查体。 特别要注意癌症、胃肠道疾病和精神疾病的症状和体征。
并不是所有出现非故意性体重减轻的患者都将其作为主诉。 一段时间的常规体重监测可以发现体重减轻。 医师并不会一直将非故意体重减轻记录为一项“红旗”症状。[56] 流行病学证据将非故意性体重减轻与死亡率的增加联系起来,但尚不清楚对未报告的体重减轻进行监测是否可使患者整体受益。
作为一种极为普遍的综合征,非故意性体重减轻需要进行病因探查,并涉及非常广泛的检查方法。
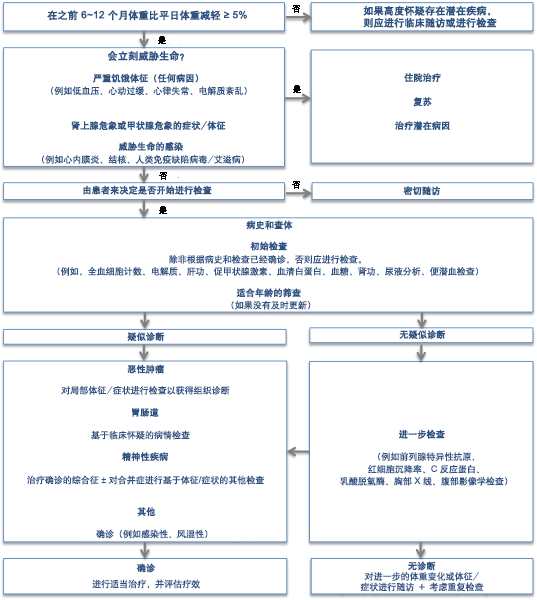 [Figure caption and citation for the preceding image starts]: 用于非故意性体重减轻病因探查的诊断流程摘自 Christopher J. Wong [Citation ends].
[Figure caption and citation for the preceding image starts]: 用于非故意性体重减轻病因探查的诊断流程摘自 Christopher J. Wong [Citation ends].
什么时候开始进行检查
开始病情检查的一个合理的起始点是在前 6 到 12 个月患者出现非故意性体重减轻,体重比正常体重减轻 5% 或更多。[1] 如果不能获得体重的测量值,医生可使用间接评估手段(例如患者自我估计重量减轻值、服装尺寸的改变、朋友或亲戚证实其体重减轻)。[2] 如果某些患者没有证人可证明其体重减轻、没有体重秤或者没有估算其体重减轻的算术技能,则必须进行临床判断。 对于这些患者,最好还是进行非故意性体重减轻的检查。
上述标准应仅仅是一个起点。 对于在更长时间内有体重减轻的患者,或体重减轻幅度略低于 5% 的患者,如果担心其有潜在疾病,那么仍应考虑进行评估。 此外,对于那些似乎很容易就把体重减下来的患者,特别是之前尝试有意减轻体重但不成功的患者,应进行评估,以确定患者体重的减轻是否为非故意性的,因而需要进一步评估。
在某些病例中,非故意性体重减轻可能会突然出现(例如低血压、迅速进展的感染)。 对于这些病例,可能需要立即住院,进行病情检查。
应根据患者的意愿做出是否开始病情检查的决定。 例如,在某些情况下,对于有其他严重疾病的老年患者,可以采取姑息疗法或限制性的检查方法,而不是进行多项可能有潜在风险的诊断检查。
病史
应详细收集最初的病史,因为这有助于做出正确的诊断。
年龄:
较年轻的患者:考虑精神或胃肠道疾病,或多见于年轻人的癌症(如白血病、淋巴瘤)。 在年轻患者中更多见的其他疾病包括多发性硬化、肌萎缩性侧索硬化 (ALS) 和囊性纤维化。 乳糜泻通常见于年轻患者,但对于轻度病例的诊断可能会延迟。
老年人:考虑心血管疾病或癌症。 这些疾病的发病率随着年龄增加而升高。 神经性疾病,例如痴呆症和帕金森病在老年患者中也更常见。
社会因素:
应询问患者有关虐待、忽视和获得食物的问题。 食物和热量摄入不足是一个重要的考虑因素。
已经存在的疾病:
医生应确定是否有已经存在并可能已经恶化的疾病,例如:
晚期心力衰竭、COPD、间质性肺病或肾功能衰竭:患者可有疾病晚期的恶病质综合征[37]
囊性纤维化:患者可能出现胃肠道吸收不良或原有症状加重
乳糜泻:不坚持无麸质饮食会使症状加重
躁郁症:以前控制得很好的患者出现躁狂发作。
其他可能导致非故意性体重减轻的疾病包括:
肥胖症手术:胃旁路手术可导致小肠细菌过度生长
胰腺炎:先前发作的胰腺炎可能导致胰腺外分泌功能不全
乙型或丙型肝炎病毒感染:常与结节性多动脉炎相关。
癌症筛查情况:
应记录适合患者年龄的癌症筛查(例如宫颈癌、乳腺癌、结肠直肠癌、肺癌)情况。
用药史:
已知多类药物的不良反应包括体重减轻,这些药物包括:
可能被误用的导致体重减轻的药物包括:
泻药
利尿剂
甲状腺激素。
停用维持体重的药物可能会引起体重减轻。例如:
胰酶
米氮平。
肾病患者常使用袢利尿剂来维持体液平衡。 应对非故意性体重减轻和有意体重减轻进行鉴别。 如果患者的体重减轻程度比预期大,或者尽管利尿剂剂量稳定,但仍然出现体重减轻,则应评估是否为非故意性体重减轻。
精神病史和筛查:
应该对抑郁、焦虑、双相型障碍、遭受暴力和创伤、饮食紊乱的患者进行评估。 癌症患者中抑郁和焦虑症都很常见。[30] 患者卒中后抑郁的风险也会增加。[28][29]
以前没有被诊断出精神疾病的患者,应进行抑郁和焦虑性疾病的筛查。[57][58] 患者健康问卷-9(PHQ-9) 和广泛性焦虑障碍-7 (GAD-7) 是较好的初始筛查工具,可免费获得多种语言版本
应筛查是否存在饮食紊乱,如果为阳性,应根据当前的精神疾病诊断与统计手册 (DSM) 或国际疾病分类 (ICD) 标准对患者进行评估
应筛查是否存在精神药物所致的精神障碍(包括酒精、阿片类处方药以及违禁药物)。
危险因素:
恶性肿瘤的危险因素:
吸烟/烟草使用:增加患肺癌、头颈部肿瘤和膀胱癌的风险。 肺癌通常发生在有较长吸烟史的老年患者中。 虽然戒烟会降低患肺癌的风险,但并不能完全消除这种风险,对于非故意性体重减轻的病例,即使患者过去曾是吸烟者,也应该进行肺癌评估。[59] 重要的是,肺癌也可能发生在非吸烟者中(在美国约 10% 的病例为非吸烟者,在世界范围内多达 25% 的病例为非吸烟者)。[60][61]
之前有放射暴露:患者可能有患甲状腺癌症或白血病的风险
既往化疗:患者可能有继发性恶性肿瘤(如白血病)的风险
免疫抑制(例如 HIV 感染、药物):增加鳞状细胞癌和淋巴瘤的风险
环境暴露:接触石棉会增加患肺癌的风险
感染:人乳头瘤病毒 (human papilloma virus, HPV)、乙型肝炎(伴或不伴肝硬化)、丙型肝炎(伴肝硬化)或幽门螺杆菌(见于胃癌患者)可增加恶性肿瘤的风险
饮酒:头颈部癌症的常见危险因素。
感染的危险因素:
HIV:无保护的性行为,使用注射药物,或者没有进行充分的检测或在没有条件进行充分检测的地区输血或血液制品
机会性感染:常见于 HIV 或使用免疫抑制药物
寄生虫:前往胃肠道寄生虫疫区旅行的历史
结核:已知的接触、无家可归或监禁。
症状
体重减轻的程度:
一般认为,与其他疾病相比,癌症、胃肠道疾病和严重的感染(如 HIV)可以导致更大程度的体重减轻。 然而,许多疾病可在晚期导致严重的体重减轻。 据报道,在老年人中,癌症会引起特别快速的体重减轻,但其他研究还不能将体重减轻的程度或者速度与某种特别的病因联系起来。[3][7]
全身性症状:
虚弱:体重减轻的常见伴随症状
发热、寒战、盗汗:可能与感染、血液系统恶性肿瘤、血管炎或风湿疾病有关
患有晚期心脏、肾脏或肺部疾病的患者,可能有恶病质综合征(即肌肉萎缩和体重减轻)。
胃肠道症状:
吞咽困难:应立刻评估是否存在食管癌、口咽癌或喉癌,尤其对于老年患者
腹痛:可能会出现胃肠道肿瘤或消化性溃疡,尤其是还存在贫血的情况下。 右上腹痛和黄疸提示可能为肝癌。 胰腺癌患者在癌症发展到晚期之前,可能不会发生腹痛。 也可能提示胃肠道疾病,如乳糜泻、炎性肠病、胰腺外分泌功能不全
餐后痛:可能是由于肠系膜缺血或消化性溃疡。 已在病例系列研究中发现无症状性肠系膜动脉狭窄。[62] 对于非故意性体重减轻的患者,只有在有适当的临床怀疑证据时才应该进行肠系膜缺血检查
烧心:Zollinger-Ellison 综合征患者常存在胃食管反流疾病 (GERD)/消化性溃疡的症状并常有腹泻[25]
腹泻:可能提示胃肠道疾病,如乳糜泻、炎性肠病、胰腺外分泌功能不全。 类癌瘤可能会因腹泻引起体重减轻。 可能引起腹泻的其他疾病包括囊性纤维化和胃肠道感染
血便:可能提示炎症性肠病或下消化道恶性肿瘤
黑色或柏油样便:可能提示上消化道出血
油性便/浮便:提示吸收不良疾病,如乳糜泻或胰腺外分泌功能不全
痢疾/腹泻:寄生虫感染(如阿米巴病、贾第鞭毛虫病、隐孢子虫病、等孢球虫病、圆孢子虫病、类圆线虫病)可导致痢疾[49]
直肠出血:常见于结直肠癌。
虽然消化性溃疡本身可能引起体重减轻,但也应考虑其他病因(包括胃癌、炎症性肠疾病和肠系膜缺血)。
生殖泌尿系统:
血尿:如果还存在全身症状,可能来自中血管炎(例如结节性多动脉炎)或风湿/炎症性疾病
下尿路症状:提示可能是前列腺癌,尤其如果还存在骨盆疼痛或骨痛时
下盆腔疼痛:可能提示卵巢癌,尤其是如果还存在胀气和腹腰围增大的情况下。
神经性疾病:
症状(如头痛、癫痫发作、神经病变)提示可能是占位性病变或血管炎。
内分泌疾病:
疲劳、心悸、焦虑和怕热:提示可能为甲状腺功能亢进。 老年患者可能不会出现典型的症状,并且其表现可能是非故意性体重减轻占主导地位,而无其他表现。[38]
多尿和多饮:可能提示糖尿病。 与 2 型糖尿病相比,1 型糖尿病更常出现体重减轻。 在 1 型糖尿病中,长期血糖控制不佳会导致多尿、多饮和体重减轻。 如 2 型糖尿病患者出现明显的非故意性体重减轻,如果没有使用致病药物,则应怀疑存在合并症,如感染或胰腺肿瘤。 患者还可能突然出现糖尿病酮症酸中毒;严重的情况下可能由于高渗状态而导致意识水平降低
疲劳、直立性低血压和虚弱:可能提示肾上腺皮质功能不全。
肺部症状:
咯血:可能提示结核或肺癌
咳嗽:可能提示结核或肺癌。 鸟型结核分枝杆菌细胞内感染可能发展为无痛的慢性咳嗽综合征。
体格检查
在病史采集之后,体格检查是下一个关键步骤,因为无论多详细的病史也可能不会直接得出主要的诊断。
生命体征:
心动过速:可能是甲状腺功能亢进的一个体征,但是,它是非特异性的,常见于多种有血容量不足的综合征
血压:很多患者会有低血压;然而,高血压或直立性低血压合并阵发性头痛和盗汗可能提示嗜铬细胞瘤
发热:可能是多种病因(包括感染、恶性肿瘤和炎症性疾病)的体征。 每天出现的峰形热(伴有皮疹和关节痛)提示成人 Still 病发作;然而,这种疾病很少见,而且应该注意到多种疾病会导致峰形热。
精神状态:
谵妄和精神状态改变:可能因电解质失衡(例如低钠血症或高钙血症可能是多种疾病(包括抗利尿激素分泌失调综合征 [SIADH] 和癌症)的特征)、内分泌疾病(例如甲状腺功能亢进)、感染或中枢神经系统 (CNS) 血管炎引起
认知障碍:应及时对痴呆进行评估。
全身性症状:
淋巴结肿大:可能提示性肿瘤,特别是如果存在占位性病变,而且患者有癌症的危险因素时。 也可能提示感染。 淋巴结肿大可能存在于纵隔或腹腔内;因此,对于有明显 B 症状(发热、体重减轻、盗汗)的患者,即使淋巴结检查呈阴性,也应进一步检查是否存在淋巴瘤
骨或关节疼痛:可能提示转移癌或风湿性疾病
副肿瘤综合征:小细胞肺癌可能与多种副肿瘤综合征(包括高钙血症、Lambert-Eaton 肌无力综合征和 SIADH)有关。
胃肠道症状:
占位性病变、肝肿大、脾肿大或腹水:可能提示恶性肿瘤
杂音:可能提示有肠系膜缺血,但既不具特异性,也没有诊断意义。
泌尿生殖系统:
占位性病变:直肠、前列腺或盆腔肿块提示可能是恶性肿瘤。
心血管系统:
心脏杂音:新的反流性杂音提示可能为感染性心内膜炎
失代偿性心力衰竭体征:肺部有啰音、外周水肿、颈静脉压升高,可能提示心衰或心包炎。
肺部症状:
胸膜腔积液:可能提示恶性肿瘤或浆膜炎
充气过度:可能提示 COPD 或囊性纤维化
啰音和实变:通常是慢性肺病的体征。
皮肤体征:
疱疹样皮炎:符合乳糜泻的诊断
占位性病变:可能提示皮肤癌,但是,它通常不会引起非故意性体重减轻,除非是转移性的
Janeway 皮损或 Osler 结节:对感染性心内膜炎有诊断意义
皮疹:面颊或盘状皮疹可能提示系统性红斑狼疮 (SLE)
网状青斑:可能提示结节性多动脉炎
色素沉着:可见于原发性肾上腺皮质功能不全
皮肤紧缩或增厚:常见于系统性硬化症(硬皮病)。
乳房检查:
应在适当的年龄组进行,或如果症状提示有恶性肿瘤,可在任何年龄组进行
虽不常见,但是男性也可能有乳腺癌,因此不应该忽视对出现非故意性体重减轻的男性患者进行乳腺检查,尤其在其他病因不明显的情况下
虽然乳腺癌在 40 岁以上的患者中更常见,但也可能偶发于年轻患者。[63]
牙科检查:
不良牙列:许多老年患者由于不良牙列而导致食物摄入减少;这也可能是感染性心内膜炎的一个危险因素。
实验室检查
对于多数明显的非故意性体重减轻病例,应进行基本的实验室检查。 即使经过病史采集和查体已经得到了主要诊断,进行这样的检查仍然是必要的,因为许多出现非故意性体重减轻的患者是老年人,有恶性肿瘤和心血管系统疾病的危险因素。 例如一个年龄较大的非故意性体重减轻的患者可能会被诊断为抑郁症,但可能会伴有隐匿性的恶性肿瘤合并症。
基本的初始实验室检查应包括以下内容:
全血细胞计数 (FBC)
血清电解质
血清葡萄糖
血清钙
血清肌酐/尿素
尿液分析
肝功能检查 (LFT)
血清白蛋白
促甲状腺激素 (TSH)
便潜血检测。
如果患者有 HIV 感染的危险因素,应进行 HIV 血清学检测。 如果还没有进行适合患者年龄和危险因素的癌症筛查(如结直肠癌、乳腺癌、宫颈癌),则应进行筛查。
初始病史、查体和实验室检查的评估
如果在这一阶段怀疑某一诊断,则应进行确证性检查。例如,适当情况下,应对可疑的肿瘤占位进行活检或切除。血液系统恶性肿瘤的诊断可能需要骨髓活检或淋巴结切除。应对出现非故意性体重减轻、贫血、上腹痛的患者进行上消化道内镜检查和活检,以评估是否患有胃癌,还应对出现进行性吞咽困难的患者进行该检查,因为该症状提示食管癌的可能。对于存在非故意性体重减轻、贫血、粪便血红素检测阳性或肉眼直肠出血、腹痛或大便粗细变化的患者,都应该进行结肠镜检查。如果患者有下消化道恶性肿瘤体征,则即使之前接受的结肠镜检查结果正常,仍应对其重新进行评估,因为在下一次间隔筛查检查之前可能出现新的肿瘤。
如果在这个阶段没有明确的诊断,则应进行其他检查。 虽然没有统一方法,但应考虑下面的检查:
前列腺特异性抗原 (PSA):在大多数病例中,出现体重减轻的前列腺癌患者通常也会患有泌尿系疾病的症状或者转移性症状,如骨痛。 即使没有这些症状,如果没有发现其他病因,对男性进行 PSA 水平检查也被认为是合理的。
红细胞沉降率 (ESR),C 反应蛋白 (CRP),乳酸脱氢酶 (LDH):尽管 LDH 升高是非特异性的,但其可能提示恶性肿瘤,显著升高的 ESR 或 CRP 可提示炎性、感染或恶性病因
胸部 X 线检查:可能发现肺部肿块或其他肺部病变(包括肉芽肿性多血管炎(韦格纳肉芽肿)、纵隔肿块或淋巴结肿大)的证据
腹部影像学检查:考虑对疑似的恶性肿瘤进行腹部超声或腹部/盆腔 CT 检查。
与仅出现非故意性体重减轻的患者相比,[64] 在胃肠道症状的患者中,内镜检查(食管胃十二指肠镜检查或结肠镜检查)的阳性率要高得多(约 5 倍)。因此,可以考虑将其用于未诊断的病例,但不建议在所有情况下均使用。没有针对心脏恶病质的单一检查;然而,对于心力衰竭的患者,为了评估体重减轻的其他潜在病因,复查超声心动图、肾功能、血细胞比容和甲状腺功能是合理的。尽管心脏恶病质患者的炎性细胞因子会升高,但他们并不是常规检查。
随访
尽管进行了彻底的检查,但在病例系列研究中仍然有 11% 到 28% 的患者没有找到确诊的病因。[2][3][4][5][6][7][8][18][9]然而,在一项包含了大范围随访的研究中,绝大多数病例最终都找到了确诊的病因。[65]在最大型的队列研究中,大量最初未诊断出的患者后来在随访或尸检时被发现有恶性肿瘤。[9]
因此,密切的临床随访是必不可少的。 在已确诊病例中,如果继续出现体重减轻,医生应该考虑以下情况:
治疗失败
不正确的诊断
存在共病。
对于不能确诊的病例,当新的症状或体征出现时,连续随访可能有助于做出诊断。
可能为恶性肿瘤的指征
已经基于不同的病例系列研究开发了预测工具。 一个工具发现,以下因素可预测恶性肿瘤:[66]
年龄>80 岁
白细胞计数>12,000 个细胞/μL
碱性磷酸酯酶>300 单位/L
LDH>500 单位/L。
另一项研究发现,出现以下因素时癌症的风险增加:[67]
年龄>62 岁
血红蛋白<100 g/L (10 g/dL)
ESR:>29 mm/小时。
然而,这些工具还没有被重复验证,目前其在真正的临床应用中的作用尚不确定。
使用此内容应接受我们的免责声明。
