应在综合病史(包括临床进展速度和始发症状)、神经病学检查、神经心理学测试、神经影像学检查和实验室检查的基础上作出诊断。
病史
综合病史是记忆丧失诊断的第一步,也是最重要的一步。由于许多患者可能不知道他们有这种缺陷,所以通过与患者定期(最好是每日)互动的可靠病史申述者是获得完整病史的关键。病史将有助于描述疾病时间过程,了解伴随记忆丧失的任何疾病特征性症状。
记忆丧失临床进展速度有助于了解潜在的病因:
急性症状(即数分钟至数小时内)提示缺血性脑卒中、出血性脑卒中、癫痫发作、偏头痛或短暂性全面性遗忘症。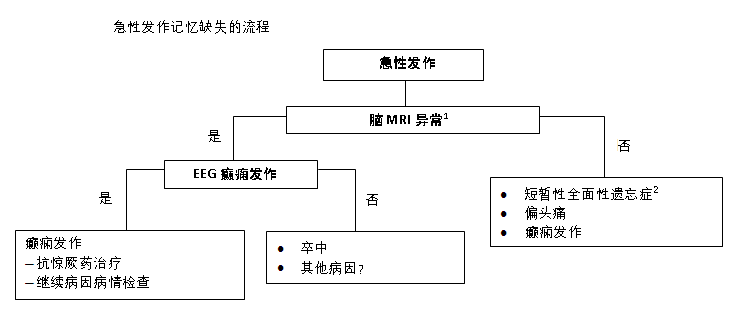 [Figure caption and citation for the preceding image starts]: 急性发作记忆缺失的诊断流程。1:脑部 MRI 信号强度变化,结构损害;2:弥散加权成像信号强度时有增高;EEG,脑电图;MRI,磁共振成像由 Mee-Ohk Kim, MD, PhD 和 Michael D. Geschwind, MD, PhD 创建;经许可后使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 急性发作记忆缺失的诊断流程。1:脑部 MRI 信号强度变化,结构损害;2:弥散加权成像信号强度时有增高;EEG,脑电图;MRI,磁共振成像由 Mee-Ohk Kim, MD, PhD 和 Michael D. Geschwind, MD, PhD 创建;经许可后使用 [Citation ends].
亚急性症状(即数天至数月内)通常见于感染性和炎症性状况,例如边缘系统脑病和 Wernicke-Korsakoff 综合征。在数周到数月内进展的痴呆见于克雅氏病 (CJD) 和桥本脑病。 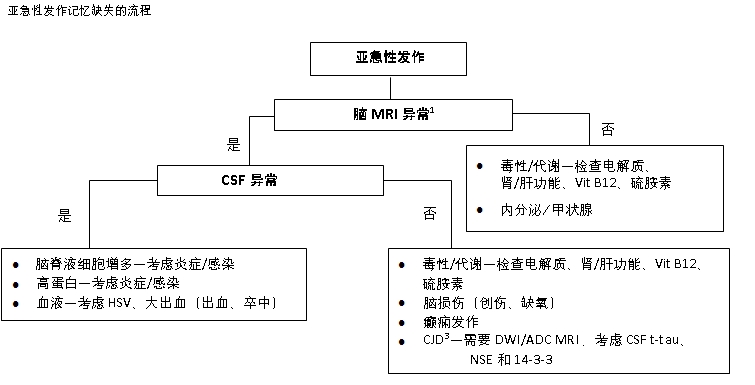 [Figure caption and citation for the preceding image starts]: 亚急性发作记忆缺失的诊断流程。1:脑部 MRI 显示信号强度有变化、存在结构性病变;3:CJD 的 MRI 显示皮质缎带征和/或在弥散加权成像/表观扩散系数图中显示深部核团弥散受限;CSF 生物标志物可能升高;ADC,表观扩散系数;CJD,克雅氏病;CSF,脑脊液;DWI,弥散加权成像;HSV,单纯疱疹病毒;MRI,磁共振成像;NSE,神经元特异性烯醇化酶由 Mee-Ohk Kim, MD, PhD 和 Michael D. Geschwind, MD, PhD 创建;经许可后使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 亚急性发作记忆缺失的诊断流程。1:脑部 MRI 显示信号强度有变化、存在结构性病变;3:CJD 的 MRI 显示皮质缎带征和/或在弥散加权成像/表观扩散系数图中显示深部核团弥散受限;CSF 生物标志物可能升高;ADC,表观扩散系数;CJD,克雅氏病;CSF,脑脊液;DWI,弥散加权成像;HSV,单纯疱疹病毒;MRI,磁共振成像;NSE,神经元特异性烯醇化酶由 Mee-Ohk Kim, MD, PhD 和 Michael D. Geschwind, MD, PhD 创建;经许可后使用 [Citation ends].
慢性症状(>2 年)提示神经退行性过程或血管性痴呆。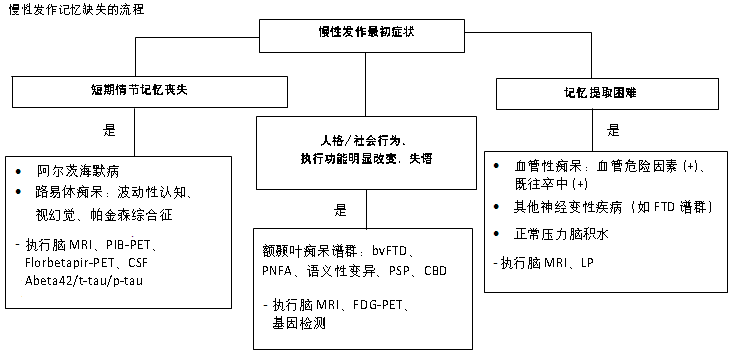 [Figure caption and citation for the preceding image starts]: 慢性发作记忆缺失的诊断流程;bvFTD,行为变异型额颞叶痴呆;CBD,皮质基底节变性;FDG-PET,氟代脱氧葡萄糖正电子发射断层显像;FTD,额颞叶变性;LP,腰椎穿刺;PIB-PET,匹兹堡化合物 B 正电子发射断层显像;PNFA,进行性非流利型失语;PSP,进行性核上性麻痹由 Mee-Ohk Kim, MD, PhD 和 Michael D. Geschwind, MD, PhD 创建;经许可后使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 慢性发作记忆缺失的诊断流程;bvFTD,行为变异型额颞叶痴呆;CBD,皮质基底节变性;FDG-PET,氟代脱氧葡萄糖正电子发射断层显像;FTD,额颞叶变性;LP,腰椎穿刺;PIB-PET,匹兹堡化合物 B 正电子发射断层显像;PNFA,进行性非流利型失语;PSP,进行性核上性麻痹由 Mee-Ohk Kim, MD, PhD 和 Michael D. Geschwind, MD, PhD 创建;经许可后使用 [Citation ends].
临床病史的第二个关键方面是始发症状,始发症状不仅可能有助于定位最初的损害部位,而且可能有助于缩小鉴别诊断的范围。除记忆外,用于其他认知域的基本筛查问题(例如执行、语言、视觉、行为、情绪、运动和自主神经系统)将进一步辨别神经变性疾病的各种可能原因。最后,应筛查除记忆丧失之外发生的各种伴随症状。这些特征可能有助于辨别记忆缺陷的各种原因。可应用的工具之一是”老年人认知功能减退知情者问卷 (IQCODE)”,该调查问卷以知情人(例如家人、朋友等)为基础,调查其年迈亲人认知功能的变化。遗憾的是,对于社区居住的老年人,痴呆诊断准确性的敏感度与特异度仅约为 75%。[30]Quinn TJ, Fearon P, Noel-Storr AH, et al. Informant questionnaire on cognitive decline in the elderly (IQCODE) for the diagnosis of dementia within community dwelling populations. Cochrane Database Syst Rev. 2014 Apr 10;(4):CD010079.http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD010079.pub2/fullhttp://www.ncbi.nlm.nih.gov/pubmed/24719028?tool=bestpractice.com 当 IQCODE 在综合医院和记忆门诊应用时,二者综合的敏感性为 0.91(95% 置信区间 [CI] 0.86-0.94)特异性为 0.66(95% CI 0.56-0.75)。然而,该测试在综合医院中应用的准确性比门诊高得多(前者敏感度为 0.95 [95% CI 0.88-0.98],后者为 0.90 [95% CI 0.83-0.94];前者特异度为 0.81 [95% CI 0.71-0.88],后者为 0.54 [95% CI 0.44-0.64])。[31]Harrison JK, Fearon P, Noel-Storr AH, et al. Informant questionnaire on cognitive decline in the elderly (IQCODE) for the diagnosis of dementia within a secondary care setting. Cochrane Database Syst Rev. 2015 Mar 10;(3):CD010772.http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD010772.pub2/fullhttp://www.ncbi.nlm.nih.gov/pubmed/25754745?tool=bestpractice.com 其他用于检测痴呆和/或谵妄的基于知情者的工具可能包括 AD8 测试和 D=(MC)^2 测试。[4]Zeng L, Josephson SA, Fukuda KA, et al. A prospective comparison of informant-based and performance-based dementia screening tools to predict in-hospital delirium. Alzheimer Dis Assoc Disord. 2015 Oct-Dec;29(4):312-6.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4411195/http://www.ncbi.nlm.nih.gov/pubmed/25350550?tool=bestpractice.com
阿尔茨海默氏痴呆的特点是疾病早期出现短期情节记忆丧失(例如重复提问、遗忘物品),但会保留长期记忆、人格/社会行为和运动功能直到后期。可能发生语言问题(例如难以说出事物的名称、讲话困难)、自知力丧失和轻度人格改变(例如情感淡漠、抑郁)。阿尔茨海默氏痴呆可能表现为皮质基底节综合征并伴有单侧皮质综合征(失语、失用、忽视)。
血管性痴呆通常与高血压、糖尿病、高胆固醇血症、心脏病和卒中这些既往病史相关。小血管性缺血性血管病引起的记忆丧失通常呈渐进性,而非阶梯进展。可能存在幻觉、妄想和抑郁。
路易体痴呆的特点是记忆丧失并伴有自发帕金森病样运动症状、意识波动和非威胁性幻觉。但是,临床诊断路易体痴呆的敏感性有些偏低,特别是在患者严重痴呆的情况下。[32]Nelson PT, Jicha GA, Kryscio RJ, et al. Low sensitivity in clinical diagnoses of dementia with Lewy bodies. J Neurol. 2010 Mar;257(3):359-66.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2839040/http://www.ncbi.nlm.nih.gov/pubmed/19795154?tool=bestpractice.com
额颞叶痴呆的特点是在疾病早期出现显著的人格和社会行为变化,以及认知功能退化。其通常与肌萎缩性脊髓侧索硬化相关。
语义性痴呆患者失去对事物失去语义学认知,无法识别他人面部表情,也可能经历无法共情。语义性痴呆通常由额颞叶痴呆引起,被认为是这种疾病的一种形式。
CJD 通常见于 50 至 70 岁之间(峰值年龄为 68 岁),表现为认知缺损、视力障碍、共济失调以及行为或人格改变。据报告,仅有约 20% 的 CJD 患者在首次评估时被正确诊断。通常在患者经历大约三分之二病程后,才被正确诊断。CJD 经常被误诊为病毒性脑炎、副肿瘤综合征、阿尔茨海默痴呆、卒中或中枢神经系统血管炎。[33]Paterson RW, Torres-Chae CC, Kuo AL, et al. Differential diagnosis of jakob-creutzfeldt disease. Arch Neurol. 2012 Dec;69(12):1578-82.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4401069/http://www.ncbi.nlm.nih.gov/pubmed/23229042?tool=bestpractice.com
进行性核上性麻痹通常表现为早期跌倒,继之出现向下凝视障碍、颈强直和躯干僵硬、人格改变、吞咽困难,以及对左旋多巴治疗反应差。
疾病早期出现抑郁、情感淡漠和/或焦虑是皮质基底节变性常见的行为症状。皮质基底节变性并不总是以运动症状开始,它可能以认知症状(包括失语)开始。[34]Lee SE, Rabinovici GD, Mayo MC, et al. Clinicopathological correlations in corticobasal degeneration. Ann Neurol. 2011 Aug;70(2):327-40.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3154081/http://www.ncbi.nlm.nih.gov/pubmed/21823158?tool=bestpractice.com
正常压力脑积水通常表现为记忆丧失、步态障碍和尿失禁的三联征。磁共振成像 (MRI) 显示脑室与任何萎缩性病变都不成比例。
HIV 阳性危险因素(静脉注射吸毒、多个性伴侣或不安全性行为)可能见于 HIV 痴呆。尽管可能在血清转化过程中快速发病,但是通常病程发展数月。患者可能在认知或情感淡漠方面出现波动。
神经梅毒患者一般有不安全性行为史,可能有生殖器病变或手掌皮疹远期病史,并且伴有下列神经系统表现:脑膜炎、继发性血管炎伴卒中、下肢麻木和不稳(脊髓痨)、精神症状和痴呆(全身麻痹性痴呆)或单眼失明。
边缘系统脑病与记忆丧失、意识改变、行为改变相关,有时也与癫痫发作相关。 MRI 通常显示内侧颞叶 T2 加权高信号。
桥本氏脑病的抗甲状腺过氧化物酶抗体或抗甲状腺球蛋白抗体常显著升高,见于自身免疫性甲状腺炎,其特点是快速痴呆,并且有症状波动、幻觉、意识改变、认知功能障碍、卒中样症状和癫痫发作。此疾病又称为自身免疫性甲状腺炎相关性类固醇反应性脑炎,因其对大剂量类固醇治疗很敏感,可帮助确定诊断。
创伤性脑损伤除记忆丧失外,通常还有行为表现,总是与颅脑损伤相关。症状包括:头痛、头晕、疲乏、噪音不耐受、神经精神症状和脑脊液鼻漏。
对于甲状腺功能减退症,可能报告与甲状腺机能低下相关的全身症状(例如寒冷耐受不良、脱发、嗜睡)。有时会发生肌病、健忘和神经精神症状。
对于缺血性脑卒中患者,通常存在多种卒中危险因素(即老年、高血压、冠状动脉疾病、高胆固醇、糖尿病、既往卒中)以及精神状态变化、视野缺损、言语不清和肢体麻木。丘脑前梗死可能引起情感淡漠或执拗以及记忆丧失这些慢性症状。
对于出血性卒中患者,通常存在多种危险因素(例如高血压、淀粉样血管病、静脉窦血栓形成、出血性肿瘤、动静脉畸形)以及严重头痛突然发作或嗜睡。
短暂性全面性遗忘症之前通常有压力、过度的体力活动或情感事件,通常会在数小时后自愈。这种疾病很少发生恶心、呕吐和头痛。
癫痫发作的定义为意识障碍重复刻板发作(对于复杂的癫痫发作),可能伴有全身强直阵挛性运动活动(全身强直阵挛性癫痫发作)。可能存在危险因素(例如颅脑损伤既往病史、发育延迟、婴儿发热性癫痫发作、既往脑膜脑炎,以及脑实质病变,例如肿瘤)。
对于偏头痛,发生重复单侧搏动性头痛,可能伴有也可能不伴有视觉先兆。通常与恶心、呕吐或畏光相关。具体的触发因素(例如酒、干酪)通常可从病史中看出。有时发生认知症状,包括记忆丧失。症状可能持续 4~72 小时。
Wernicke-Korsakoff 综合征由维生素 B1 缺乏引起,而维生素 B1 缺乏可能由以下因素引起:酗酒、减肥手术或营养不良。
维生素 B12 缺乏症患者通常存在营养不良的危险因素(例如无维生素补充的严格素食、营养不良、恶性贫血、大型肠手术、禁闭、贫血、胃黏膜萎缩)。也可能存在单眼视力丧失和认知缺损(例如易怒、情感淡漠、嗜睡、多疑、情绪不稳定、意识错乱)。
慢性创伤性脑病 (CTE) 是在重复轻度创伤性脑损伤之后发生的一种渐进性 tau 蛋白病。尽管已知 CTE 主要与拳击相关,但是其他像橄榄球和摔跤这样的接触性运动,以及服兵役期间暴露于爆炸或震荡伤也会引起 CTE。CTE 通常以头痛、注意力和集中力缺失开始,继之出现抑郁、暴躁和短期记忆丧失。在更严重的情况下,通常会有更严重的认知障碍,包括执行功能障碍、言语障碍,甚至是痴呆以及攻击行为。持续神经认知困难的危险因素包括:早期创伤后头痛、疲乏/模糊、早期遗忘、精神状态改变、定向障碍(可能的危险因素)和既往头痛病史(可能的危险因素)。此外,APOE e4 基因型与慢性认知障碍高度相关。原先存在的学习障碍也可能促发创伤后认知障碍。对于既往有脑震荡或原先存在学习障碍/注意力缺陷/多动症病史的运动员,取得脑震荡评估的基线分数非常有用。[35]Giza CC, Kutcher JS, Ashwal S, et al. Summary of evidence-based guideline update: evaluation and management of concussion in sports: report of the Guideline Development Subcommittee of the American Academy of Neurology. Neurology. 2013 Jun 11;80(24):2250-7.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3721093/http://www.ncbi.nlm.nih.gov/pubmed/23508730?tool=bestpractice.com CTE 与阿尔茨海默病有多种重叠的病理特征,但 CTE 还有不同的病例特征,包括血管周围和沟底的神经原纤维缠结、结合蛋白 TDP-43 阳性 DNA 的交互反应、神经元和轴突缺失以及额叶和颞叶萎缩。[12]McKee AC, Stein TD, Nowinski CJ, et al. The spectrum of disease in chronic traumatic encephalopathy. Brain. 2013 Jan;136(Pt 1):43-64.http://brain.oxfordjournals.org/content/136/1/43.longhttp://www.ncbi.nlm.nih.gov/pubmed/23208308?tool=bestpractice.com[36]McKee AC, Daneshvar DH, Alvarez VE, et al. The neuropathology of sport. Acta Neuropathol. 2014 Jan;127(1):29-51.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4255282/http://www.ncbi.nlm.nih.gov/pubmed/24366527?tool=bestpractice.com
神经系统检查
病情检查的第二部分是神经病学检查。神经病学检查的不同结果有助于记忆缺失的鉴别诊断。
精神状态:
唤起能力受损常见于路易体痴呆,但也见于其他疾病,例如 HIV 痴呆、边缘系统脑病、桥本氏脑病、创伤性脑损伤、甲状腺功能减退症、正常颅压脑积水,以及继发于心搏停止的缺氧性脑损伤。
失语(语言障碍)见于血管性痴呆、语义性痴呆、CJD、进行性核上性麻痹、皮质基底节变性、HIV 痴呆、缺血性/出血性脑卒中和创伤性脑损伤。
失用(丧失开展所学动作的能力)见于 CJD、血管性痴呆、皮质基底节变性和阿尔茨海默病。
额颞叶痴呆患者经常举止不当。
颅神经检查:
视神经乳头水肿可能见于创伤性脑损伤或导致脑水肿的任何过程,例如肿瘤。
眼肌麻痹可能见于进行性核上性麻痹、皮质基底节变性、线粒体疾病或 Wernicke-Korsakoff 综合征。
进行性核上性麻痹的突出特点是瞪视和皱眉。
眼球震颤见于 Wernicke-Korsakoff 综合征。
视觉运动追踪受损见于 HIV 痴呆和其他疾病。
瞳孔产生适应性收缩,但并非对光反应。阿盖尔.罗伯逊氏瞳孔可能见于神经梅毒患者。同侧偏盲见于血管性痴呆、卒中、CJD 或后皮质萎缩综合征(通常由阿尔茨海默痴呆或路易体痴呆引起)。
构音困难见于进行性核上性麻痹、皮质基底节变性、影响小脑的疾病,以及卒中。
发声过弱(轻声)见于路易体痴呆和进行性核上性麻痹。
运动检查:
肌阵挛见于路易体痴呆、CJD、皮质基底节变性、边缘系统脑病、桥本氏脑病和缺氧性损伤。
轻偏瘫或偏瘫和偏身感觉缺失最常见于血管性痴呆(卒中患者)。在创伤性脑损伤中,如果造成的病变(血肿)影响到皮质脊髓束,则会发生局灶性乏力。卒中征兆也可能见于神经梅毒。
帕金森综合征(例如运动缓慢、强直、假面、震颤、弯腰姿态、步态障碍)见于各种神经变性疾病,包括路易体痴呆、CJD、进行性核上性麻痹和皮质基底节变性。
肢体肌张力障碍、镜像运动和异己肢体现象见于皮质基底节综合征,该综合征通常由皮质基底节变性或阿尔茨海默病和 CJD 引起。[34]Lee SE, Rabinovici GD, Mayo MC, et al. Clinicopathological correlations in corticobasal degeneration. Ann Neurol. 2011 Aug;70(2):327-40.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3154081/http://www.ncbi.nlm.nih.gov/pubmed/21823158?tool=bestpractice.com
感觉检查:
外周神经病变可能见于甲状腺功能减退症,并且与 Wernicke-Korsakoff 综合征相关。
麻木或感觉缺失可能见于卒中患者。
维生素 B12 缺乏症患者除认知陈诉外,还可能有突出的后索体征振动觉和本体感觉减弱。而且可能出现下肢麻木。
皮层感觉缺失(例如实体感觉缺失、皮肤书写觉缺失、双同步刺激消退)见于皮质基底节变性、皮质基底节综合征和老年人阿尔茨海默氏痴呆。
反射:
额叶释放征(例如抓握反射、掌颏、觅食)并非为任何特定障碍的特有体征,可见于一般性脑病;仅抓握反射具有额叶定位价值。
深部腱反射放松延迟见于甲状腺功能减退症。
腱反射、抓握反射/吸吮反射增强,以及巴彬斯基征阳性可能见于 HIV 痴呆。
反射减弱和巴彬斯基征阳性可能见于维生素 B12 缺乏症。
单侧反射亢进和巴彬斯基征阳性可能见于卒中。
步态:
共济失调可见于多种痴呆,包括 CJD、HIV 痴呆、边缘系统脑病(以及多种自身免疫性副肿瘤疾病)、桥本氏脑病、缺血性脑卒中/血管性痴呆、维生素 B12 缺乏症或 Wernicke-Korsakoff 综合征。
步态缓慢伴弯腰姿态,以及摆臂减少见于帕金森谱群疾病(皮质基底节综合征 [通常由皮质基底节变性、进行性核上性麻痹或阿尔茨海默病引起]、进行性核上性麻痹和路易体痴呆)。这些患者对后退步态测试尤其敏感。
磁步态常见于正常颅压脑积水。
轻偏瘫步态可见于血管性痴呆。
长束感觉缺失伴罗姆伯格氏征阳性(由后柱变性引起)可见于神经梅毒。
其他:
神经心理学测试
病情检查的第三部分是神经心理学测试。在许多情况下,神经心理学评估有助于确定缺陷模式和程度。[37]Holsinger T, Deveau J, Boustani M, et al. Does this patient have dementia? JAMA. 2007 Jun 6;297(21):2391-404.http://www.ncbi.nlm.nih.gov/pubmed/17551132?tool=bestpractice.com
记忆:
在阿尔茨海默氏痴呆神经心理学测试时可观察到显著的短期记忆缺失(例如难以回忆起单词表或难以根据记忆重构二维图)。对于边缘系统脑病和 Wernicke-Korsakoff 脑病,情节记忆也会受到影响。
情节记忆缺失(在没有其他神经系统症状的情况下平均持续时间为 4~6 小时)或逆行性遗忘(过去数周或数月)急性发作可能见于短暂性全面性遗忘症。
情节记忆丧失可能见于继发于心搏骤停的缺氧性损伤。这在心脏骤停后最为严重,通常会在数天后很快改善。还可能对工作记忆和情节记忆有慢性损害。
丘脑前部梗死可能引起情节记忆缺失。
对于语义性痴呆,语义记忆特别受影响,而情节记忆通常保留到这种疾病的后期。
额叶模式记忆丧失(提取受损,但编码完整)常见于血管性痴呆、额颞叶痴呆、其他额叶痴呆(例如进行性核上性麻痹)以及正常衰老。
额叶皮质下痴呆(例如健忘;智力迟钝;情绪/人格改变,例如情感淡漠、抑郁和易怒;无法处理获得的知识)见于额颞叶痴呆、进行性核上性麻痹和皮质基底节变性。记忆测试中自发回忆缺失但保留识别功能。已发现皮质基底节变性的患者情节记忆、语义记忆和工作记忆都有问题。
虚构症(虚假记忆)常见于 Wernicke-Korsakoff 综合征。
颞叶癫痫患者除癫痫发作期间记忆丧失外,还可能有新信息编码、存储和提取的慢性功能障碍。
执行:
视觉空间:
一组典型的简明床旁神经心理学测试可能包括以下内容:[38]Krueger CE, Kramer JH. Neurocognitive assessment. Continuum (Minneap Minn). 2010 Apr;16(2 Dementia):176-90.http://www.ncbi.nlm.nih.gov/pubmed/22810287?tool=bestpractice.com
简明精神状态检查 (MMSE)。MMSE 是测试 6 个方面认知功能的简单测试,包括:定向力、记忆力、注意力、回忆、语言和视觉空间能力。最高分为 30 分。一些人视评分低于 24 分为痴呆指标。尽管这是一种有效的筛查工具,但是其在很大程度上依赖于言语反应以及阅读和书写,没有很好地评估额叶执行功能。当随着时间的推移连续使用时,MMSE 能够衡量认知状态的变化。存在听力或视力缺损、或英语读写能力低的人群,即使认知能力完好,也可能表现不佳。还有一种简短形式的 MMSE (SMMSE),它由 6 个 MMSE 记忆条目组成(即时回忆 3 个词,延迟回忆 3 个词)。评分范围为 0 至 6 分,6 分表示表现最佳,痴呆的分界评分为低于 4 分。一项研究表明,就社区老年人痴呆筛查而言,SMMSE 与 MMSE 具有相同的敏感度,且特异性较 MMSE 更高。另一项研究表明,SMMSE 是对记忆治疗门诊老年人进行随访的一种良好筛查测试。[39]Haubois G, de Decker L, Annweiler C, et al. Derivation and validation of a short form of the Mini-Mental State Examination for the screening of dementia in older adults with a memory complaint. Eur J Neurol. 2013 Mar;20(3):588-90.http://www.ncbi.nlm.nih.gov/pubmed/22913655?tool=bestpractice.com[40]Haubois G, Annweiler C, Launay C, et al. Development of a short form of Mini-Mental State Examination for the screening of dementia in older adults with a memory complaint: a case control study. BMC Geriatr. 2011 Oct 4;11:59.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3203031/http://www.ncbi.nlm.nih.gov/pubmed/21970520?tool=bestpractice.com
蒙特利尔认知评估量表 (MoCA)。与 MMSE 相似,MoCA 也是一项 30 分的测试,评估定向力、注意力(登记 [不计分],使用轻拍判断目标识别力)、短期语言记忆力、视觉空间能力(画钟表;复制立方体)、以及语言能力(三个物品的命名、重复两个复杂的句子、语言流畅性测试)。与 MMSE 不同的是,MoCA 也评估执行能力(一项可轮流使用的测试,改编自交替连线测试、语言流畅性测试、两个词语的抽象测试)和工作记忆(使用轻拍判断目标识别力、连续减法测试、顺背或倒背数字)。[41]Schroeder RW, Twumasi-Ankrah P, Baade LE, Marshall PS. Reliable Digit Span: a systematic review and cross-validation study. Assessment. 2012 Mar;19(1):21-30.http://www.ncbi.nlm.nih.gov/pubmed/22156721?tool=bestpractice.com 通常情况下,大于或等于 26 分视为正常。Montreal Cognitive Test 另一些使此检测优于 MMSE 的显著优势在于其有几十种经验证的语言版本,且并非专有。MoCA 测试可在 ≤10 min 内完成。
简易智力检测量表 (AMTS) 由 10 个问题组成,每正确回答一个问题得 1 分。针对两项英国研究以及一项意大利研究的系统性综述和荟萃分析(采用 AMTS 对 60 岁以上住院患者进行痴呆筛查)表明,AMTS 的敏感性为 81%,特异性为 84%,痴呆诊断的分界值为 < 7 分。[42]Jackson TA, Naqvi SH, Sheehan B. Screening for dementia in general hospital inpatients: a systematic review and meta-analysis of available instruments. Age Ageing. 2013 Nov;42(6):689-95.http://ageing.oxfordjournals.org/content/42/6/689.longhttp://www.ncbi.nlm.nih.gov/pubmed/24100618?tool=bestpractice.com MoCA 测试可在 ≤10 min 内完成。
也可采用其他简短的多域筛查测试,但 MMSE 和/或 MoCA 似乎迄今为止应用最广泛。[43]Mitchell AJ, Malladi S. Screening and case finding tools for the detection of dementia. Part I: evidence-based meta-analysis of multidomain tests. Am J Geriatr Psychiatry. 2010 Sep;18(9):759-82.http://www.ncbi.nlm.nih.gov/pubmed/20808118?tool=bestpractice.com 一项关于 MMSE 和另外 10 个筛查测试的系统评价和 Meta 分析显示,对于痴呆的检测,像阿登布鲁克改良认知评估量表 (ACE-R) 和简易智力状态评估量表这样的测试与 MMSE 的能力相当(受试者工作特征曲线 [ROC] 分析显示,曲线下面积 [AUC] 分别为 96%、95% 和92%)。虽然对于 MoCA 检测痴呆能力的 ROC 分析还未完成,但似乎大致相似。[6]Tsoi KK, Chan JY, Hirai HW, et al. Cognitive tests to detect dementia: a systematic review and meta-analysis. JAMA Intern Med. 2015 Sep;175(9):1450-8.http://www.ncbi.nlm.nih.gov/pubmed/26052687?tool=bestpractice.com 这项研究还提示,MoCA 测试在诊断方面的表现与 MMSE 相当,虽然 ROC 分析显示在检测轻度认知功能障碍时,MoCA 的 AUC 更高(MoCA 为 91%,MMSE 为82%)。
简易智力状态评估量表是一项简单的测试,包括对三个词的回忆和重复,以及描画时钟。词汇回忆重复分数为 0 分,或会议分数为 1 分或 2 分、加上时钟描画异常,都可认为是认知障碍阳性。这项测试可在 ≤5 min 的时间内完成。
阿登布鲁克改良认知评估量表 (ACE-R) 是一组检测定向力、注意力、记忆力、言语流畅性、语言、和视觉空间能力的测试。总分为 100 分,可做出诊断的评分为 82 分(诊断痴呆的敏感度为 84%,特异度为 100%)。这项测试可在 ≤20 min 的时间内完成。
加利福尼亚词语学习测试 (CVLT) 或霍普金斯词语学习测试 (HVLT)
CVLT 和 HVLT 用于评估词语记忆能力。简而言之,测试人员大声读一些常见词(9 个、12 个或 16 个),每个词都属于 3 个或 4 个类别中的一个(例如水果、衣物、工具)。重复读 3~5 次。测试人员读完后,每次都要求受试者尽可能多的复述听到的词。短暂延迟后(约 30 秒),再次要求受试者回忆词语列表(对于更具挑战性的版本,测试人员可能给出第二个列表,看受试者是否能够将每个列表的不同项分开或是否会将两个列表混淆)。最后,有一个较长的延迟(10 分钟或 20 分钟),在这段时间里,让受试者进行其他任务,然后要求受试者自发地回忆(第一个)词语列表,其后在提示下回忆,最后是一个是/否识别任务。该测试用于测量词语情节短期记忆、受试者是否利用类别信息(执行功能)以及是否在帮助下提取记忆(例如提示或识别),这些任务为额叶掌控。
即时自由回忆测试可用于预测主诉记忆障碍的患者在未来几年是否会发展为阿尔茨海默病,即使某些类型的记忆测试的预测价值较其他要高。[44]Derby CA, Burns LC, Wang C, et al. Screening for predementia AD: time-dependent operating characteristics of episodic memory tests. Neurology. 2013 Apr 2;80(14):1307-14.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3656458/http://www.ncbi.nlm.nih.gov/pubmed/23468542?tool=bestpractice.com
更简单的测试是给受试者一个地址让其回忆,以评估语言记忆。
修改版或迷你版波士顿命名测试 (BNT)
视觉空间测试(例如立方体和时钟图;都在 MoCA 中)
视觉记忆测试(回忆早先画的图)
对于 CVLT、HVLT 或复杂图形记忆出现严重障碍的患者,另一项简单的记忆任务是在房间里隐藏三张账单。数分钟后,问受试者藏了何物(言语记忆)以及藏在何处(视觉记忆)。
有几个执行功能测试,包括:
言语流畅性(语义和音位或词汇流畅性)——1 分钟内说出以某些字母开头的单词量,以及 1 分钟内说出的动物或生活用品的数量
设计流畅性测试(用直线把点连接起来进行不同的设计)。
连线测试 B 部分(按照升序在数字和字母之间交替画线)。
Stroop 测验。 Stroop 测验利用的是我们读单词的能力较我们说出颜色名称的能力更快速、更自主。当一个单词被打印或显示出来,但其颜色与实际叫的颜色不同时,要求受试者以彩色墨水做出响应,禁用(无视)读的单词(例如以蓝色墨水书写的单词 ‘green(绿色)’ 应读为 ‘blue(蓝色)’)。这项任务中涉及的认知机制被称为“定向注意力”,需要管理性注意力,抑制先天反应,以便说或做其他事情。它测量的是心智能力(注意力)和灵活性。
简单的计算。
神经影像
病情诊断性检查的下一步是神经影像学检查。对于任何记忆丧失患者而言,最适当的检查项目就是脑部 MRI。痴呆病情检查时建议做结构成像检查,同样,应对记忆丧失患者进行这项检查。[45]Knopman DS, DeKosky ST, Cummings JL, et al. Practice parameter: diagnosis of dementia (an evidence-based review) - report of the Quality Standards Subcommittee of the American Academy of Neurology. Neurology. 2001 May 8;56(9):1143-53.http://www.ncbi.nlm.nih.gov/pubmed/11342678?tool=bestpractice.com 神经影像学检查用于确认中枢神经系统病变的位置,以及将神经退行性疾病与其他诸如血管病变、占位病变、感染性病因和炎症性过程区别开来。对于存在记忆丧失的所有患者,至少应做脑部 MRI,即使患者符合阿尔茨海默病的所有临床标准。这样做的原因包括:1) 排除痴呆其他可能病因,特别是可逆原因,例如结构损害;2) 检查是否存在共病病变;3) 在记忆丧失进一步发展前获得基线成像。
与 CT 扫描相比,MRI 的 T2 加权像、弥散加权成像和梯度回波测序是首选方法。颞叶冠状位薄层液体衰减反转恢复成像可帮助早期检测海马硬化和萎缩。  [Figure caption and citation for the preceding image starts]: 脑部 MRI:显示弥漫性皮质萎缩,阿尔茨海默氏痴呆患者中主要为海马萎缩(红色箭头)。顶叶萎缩和新皮质受累在更晚期患者中较明显(蓝色箭头)来自 Michael D. Geschwind 博士的个人收集;经获准使用 [Citation ends]. 结构图像一般会显示触与患者临床功能障碍所对应的萎缩模式。记忆丧失患者 MRI 检查结果常累及内侧颞叶(海马)。Papez 环路其他区域的病变(包括前丘脑和乳头状体)也可见于记忆丧失患者。MRI 较 CT 扫描成为首选成像方法,原因是 MRI 具有更好的分辨率、灰白质区分边界和血管疾病识别序列。当记忆丧失的一个疑似原因是缺血性脑卒中或血管炎时,则需要做 CT 和 MR 血管造影术。就出血成像而言,头部 CT 更佳。[46]Vitali P, Migliaccio R, Agosta F, et al. Neuroimaging in dementia. Semin Neurol. 2008 Sep;28(4):467-83.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2647854/http://www.ncbi.nlm.nih.gov/pubmed/18843575?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: 脑部 MRI:显示弥漫性皮质萎缩,阿尔茨海默氏痴呆患者中主要为海马萎缩(红色箭头)。顶叶萎缩和新皮质受累在更晚期患者中较明显(蓝色箭头)来自 Michael D. Geschwind 博士的个人收集;经获准使用 [Citation ends]. 结构图像一般会显示触与患者临床功能障碍所对应的萎缩模式。记忆丧失患者 MRI 检查结果常累及内侧颞叶(海马)。Papez 环路其他区域的病变(包括前丘脑和乳头状体)也可见于记忆丧失患者。MRI 较 CT 扫描成为首选成像方法,原因是 MRI 具有更好的分辨率、灰白质区分边界和血管疾病识别序列。当记忆丧失的一个疑似原因是缺血性脑卒中或血管炎时,则需要做 CT 和 MR 血管造影术。就出血成像而言,头部 CT 更佳。[46]Vitali P, Migliaccio R, Agosta F, et al. Neuroimaging in dementia. Semin Neurol. 2008 Sep;28(4):467-83.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2647854/http://www.ncbi.nlm.nih.gov/pubmed/18843575?tool=bestpractice.com
英国国家卫生与临床优化研究所建议,对于成年颅脑损伤患者,建议在发现以下任一危险因素的一小时内做脑部 CT 扫描:急诊科初步评估时,格拉斯哥昏迷量表 (GCS) 评分 < 13;受伤两小时时急诊科评估 GCS < 15;怀疑开放性或凹陷性颅骨骨折;任何颅底骨折体征;外伤后癫痫发作;局灶性神经功能缺损;超过一次呕吐。[47]National Institute for Health and Care Excellence. Head injury: assessment and early management. June 2017 [internet publication].http://www.nice.org.uk/guidance/cg176/
以氟代脱氧葡萄糖正电子发射计算机断层显像 (FDG-PET) 和 CT/单光子发射计算机断层扫描 (CT-SPECT) 进行功能成像可能用于区别阿尔茨海默痴呆与额颞叶痴呆(额颞叶痴呆会出现额叶代谢减退,而阿尔茨海默痴呆会出现较后侧颞顶灌注不足)。[45]Knopman DS, DeKosky ST, Cummings JL, et al. Practice parameter: diagnosis of dementia (an evidence-based review) - report of the Quality Standards Subcommittee of the American Academy of Neurology. Neurology. 2001 May 8;56(9):1143-53.http://www.ncbi.nlm.nih.gov/pubmed/11342678?tool=bestpractice.com 但如果是额叶变型阿尔茨海默氏痴呆,则可能不会有帮助。一项旨在比较疑似阿尔茨海默氏痴呆患者与疑似路易体痴呆患者队列的研究发现,平均而言,与阿尔茨海默氏痴呆队列相比,路易体痴呆患者在 SPECT 灌注成像上显示更多枕叶灌注不足,并且在MRI 成像上壳核体积更小。[48]Goto H, Ishii K, Uemura T, et al. Differential diagnosis of dementia with Lewy Bodies and Alzheimer Disease using combined MR imaging and brain perfusion single-photon emission tomography. AJNR Am J Neuroradiol. 2010 Apr;31(4):720-5.http://www.ajnr.org/content/31/4/720.longhttp://www.ncbi.nlm.nih.gov/pubmed/20075101?tool=bestpractice.com 由于这些病例均未经过病理学证实,亦未经过淀粉样蛋白成像检测,也无阿尔茨海默氏痴呆诊断的 CSF 生物标志物,所以目前尚不清楚这些技术是否比标准临床诊断更好。
采用淀粉样蛋白结合剂(例如匹兹堡化合物 B (PIB) 和 Florbetapir (18F-AV-45))的成像技术已证明在阿尔茨海默氏痴呆领域极具前景;但是淀粉样蛋白成像尚未常规应用于临床。[49]Rabinovici GD, Furst AJ, O'Neil JP, et al. 11C-PIB PET imaging in Alzheimer disease and frontotemporal lobar degeneration. Neurology. 2007 Apr 10;68(15):1205-12.http://www.ncbi.nlm.nih.gov/pubmed/17420404?tool=bestpractice.com[46]Vitali P, Migliaccio R, Agosta F, et al. Neuroimaging in dementia. Semin Neurol. 2008 Sep;28(4):467-83.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2647854/http://www.ncbi.nlm.nih.gov/pubmed/18843575?tool=bestpractice.com[50]Rabinovici GD, Rosen HJ, Alkalay A, et al. Amyloid vs FDG-PET in the differential diagnosis of AD and FTLD. Neurology. 2011 Dec 6;77(23):2034-42.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3236517/http://www.ncbi.nlm.nih.gov/pubmed/22131541?tool=bestpractice.com PIB 采用的是碳-11,其半衰期较短(20 分钟),因此,PIB-PET 扫描需要一台现场式回旋加速器,这使得它只适用于研究。但是,Florbetapir 采用是放射性核素氟-18,其半衰期相对较长(110 分钟),所以不需要现场有回旋加速器。美国食品和药物管理局于 2011 年 1 月批准在美国使用 Florbetapir-PET 来诊断阿尔茨海默氏痴呆,但是许多临床医生觉得很难对 Florbetapir-PET 扫描进行解释,原因是其背景结合度高,特别是在白质中。 [51]Choi SR, Golding G, Zhuang Z, et al. Preclinical properties of 18F-AV-45: a PET agent for Abeta plaques in the brain. J Nucl Med. 2009 Nov;50(11):1887-94.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3065020/http://www.ncbi.nlm.nih.gov/pubmed/19837759?tool=bestpractice.com[52]Clark CM, Pontecorvo MJ, Beach TG, et al; AV-45-A16 Study Group. Cerebral PET with florbetapir compared with neuropathology at autopsy for detection of neuritic amyloid-β plaques: a prospective cohort study. Lancet Neurol. 2012 Aug;11(8):669-78.http://www.ncbi.nlm.nih.gov/pubmed/22749065?tool=bestpractice.com[53]Doraiswamy PM, Sperling RA, Coleman RE, et al; AV45-A11 Study Group. Amyloid-β assessed by florbetapir F 18 PET and 18-month cognitive decline: a multicenter study. Neurology. 2012 Oct 16;79(16):1636-44.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3468774/http://www.ncbi.nlm.nih.gov/pubmed/22786606?tool=bestpractice.com[54]Fleisher AS, Chen K, Liu X, et al. Using positron emission tomography and florbetapir F18 to image cortical amyloid in patients with mild cognitive impairment or dementia due to Alzheimer disease. Arch Neurol. 2011 Nov;68(11):1404-11.http://www.ncbi.nlm.nih.gov/pubmed/21747008?tool=bestpractice.com[55]Johnson KA, Sperling RA, Gidicsin CM, et al; AV45-A11 study group. Florbetapir (F18-AV-45) PET to assess amyloid burden in Alzheimer's disease dementia, mild cognitive impairment, and normal aging. Alzheimers Dement. 2013 Oct;9(5 suppl):S72-83.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3800236/http://www.ncbi.nlm.nih.gov/pubmed/23375563?tool=bestpractice.com 通过比较生前 Florbetapir 阳性程度与死后阿尔茨海默痴呆大脑中的淀粉样蛋白负荷,可证明 Florbetapir-PET 成像具有高度的敏感度和特异度(对于 PET 检测两年内进行尸检的老年患者,敏感度和特异度分别为 92% 和 100%;对于一年内进行尸检的老年患者,分别为 96% 和 100%)。[52]Clark CM, Pontecorvo MJ, Beach TG, et al; AV-45-A16 Study Group. Cerebral PET with florbetapir compared with neuropathology at autopsy for detection of neuritic amyloid-β plaques: a prospective cohort study. Lancet Neurol. 2012 Aug;11(8):669-78.http://www.ncbi.nlm.nih.gov/pubmed/22749065?tool=bestpractice.com然而,Cochrane 评价显示,基于目前数据,并没有足够证据可推荐常规在临床实践中使用 18F florbetapir-、氟比他班 (florbetaben)、和 flutemetamol-PET 成像用于预测从轻度认知功能障碍至阿尔茨海默痴呆的进展。[56]Martínez G, Vernooij RW, Fuentes Padilla P, et al. 18F PET with florbetapir for the early diagnosis of Alzheimer's disease dementia and other dementias in people with mild cognitive impairment (MCI). Cochrane Database Syst Rev. 2017 Nov 22;(11):CD012216.http://cochranelibrary-wiley.com/doi/10.1002/14651858.CD012216.pub2/fullhttp://www.ncbi.nlm.nih.gov/pubmed/29164603?tool=bestpractice.com[57]Martínez G, Vernooij RW, Fuentes Padilla P, et al. 18F PET with florbetaben for the early diagnosis of Alzheimer's disease dementia and other dementias in people with mild cognitive impairment (MCI). Cochrane Database Syst Rev. 2017 Nov 22;(11):CD012883.http://cochranelibrary-wiley.com/doi/10.1002/14651858.CD012883/fullhttp://www.ncbi.nlm.nih.gov/pubmed/29164600?tool=bestpractice.com[58]Martínez G, Vernooij RW, Fuentes Padilla P, et al. 18F PET with flutemetamol for the early diagnosis of Alzheimer's disease dementia and other dementias in people with mild cognitive impairment (MCI). Cochrane Database Syst Rev. 2017 Nov 22;(11):CD012884.http://cochranelibrary-wiley.com/doi/10.1002/14651858.CD012884/fullhttp://www.ncbi.nlm.nih.gov/pubmed/29164602?tool=bestpractice.com
tau PET 成像示踪剂已被开发用于检测 tau 病变。主要对阿尔茨海默痴呆患者检测了这些示踪剂。有数种可与过度磷酸化 tau 聚集体结合的 tau 配体,包括 F-18 T807、C-11 PBB3 和 F-18 THK 5105。阿尔茨海默痴呆患者大脑中 tau 配体的滞留似乎与痴呆严重程度、皮质萎缩和 tau 病理散布相关。这与淀粉样蛋白结合相反,淀粉样蛋白结合通常与痴呆严重程度或萎缩并不相关。[59]Xia CF, Arteaga J, Chen G, et al. [(18)F]T807, a novel tau positron emission tomography imaging agent for Alzheimer's disease. Alzheimers Dement. 2013 Nov;9(6):666-76.http://www.alzheimersanddementia.com/article/S1552-5260(12)02532-0/fulltexthttp://www.ncbi.nlm.nih.gov/pubmed/23411393?tool=bestpractice.com[60]Okamura N, Furumoto S, Fodero-Tavoletti MT, et al. Non-invasive assessment of Alzheimer's disease neurofibrillary pathology using 18F-THK5105 PET. Brain. 2014 Jun;137(Pt 6):1762-71.https://academic.oup.com/brain/article/137/6/1762/2847764http://www.ncbi.nlm.nih.gov/pubmed/24681664?tool=bestpractice.com[61]Maruyama M, Shimada H, Suhara T, et al. Imaging of tau pathology in a tauopathy mouse model and in Alzheimer patients compared to normal controls. Neuron. 2013 Sep 18;79(6):1094-108.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3809845/http://www.ncbi.nlm.nih.gov/pubmed/24050400?tool=bestpractice.com[62]Chien DT, Bahri S, Szardenings AK, et al. Early clinical PET imaging results with the novel PHF-tau radioligand [F-18]-T807. J Alzheimers Dis. 2013;34(2):457-68.http://www.ncbi.nlm.nih.gov/pubmed/23234879?tool=bestpractice.com 这些 tau 配体目前只在研究环境中使用。此外,tau 至少有两个不同的亚型,即三重复 (3R) tau 亚型和四重复 (4R) tau 亚型,可见于各种神经变性疾病的不同组合。例如,进行性核上性麻痹、皮质基底节变性和许多形式的额颞叶痴呆大多有 4R tau,而阿尔茨海默氏痴呆具有 3R tau 和 4R tau 的混合。因此,对于这些用于诊断的示踪剂,重要的是确定它们对每一种 tau 亚型的选择性有多强。
实验室检查
识别出痴呆可逆原因的可能性估计约为 9%。[11]Clarfield AM. The decreasing prevalence of reversible dementias: an updated meta-analysis. Arch Intern Med. 2003 Oct 13;163(18):2219-29.http://archinte.ama-assn.org/cgi/content/full/163/18/2219http://www.ncbi.nlm.nih.gov/pubmed/14557220?tool=bestpractice.com 代谢功能紊乱可能引起认知功能障碍,包括记忆丧失。对于那些认知功能易受代谢紊乱影响的老年人尤其是这样。例如,由于随着年龄的增长,肝肾功能下降,老年人对于药物的不良作用更加敏感。而且,他们受到感染的风险也更高(例如尿路感染),可能突然引起认知功能下降。总体而言,为了识别记忆丧失的潜在可逆原因,应对所有患者进行的初始实验室化验项目包括:血清电解质(包括钙、镁和磷)、尿素/肾功能、甲状腺功能检测和血清维生素 B12。可能还需要考虑维生素 B1 水平。25-羟基维生素 D 缺乏对于认知障碍的作用存在争议;尽管其水平越低,与痴呆的相关性越高,但是因果关系尚未确定。[63]Oudshoorn C, Mattace-Raso FU, van der Velde N, et al. Higher serum vitamin D3 levels are associated with better cognitive test performance in patients with Alzheimer's disease. Dement Geriatr Cogn Disord. 2008;25(6):539-43.http://www.ncbi.nlm.nih.gov/pubmed/18503256?tool=bestpractice.com[64]Llewellyn DJ, Lang IA, Langa KM, et al. Vitamin D and risk of cognitive decline in elderly persons. Arch Intern Med. 2010 Jul 12;170(13):1135-41.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4053858/http://www.ncbi.nlm.nih.gov/pubmed/20625021?tool=bestpractice.com[65]Annweiler C, Schott AM, Berrut G, et al. Vitamin D and ageing: neurological issues. Neuropsychobiology. 2010 Aug;62(3):139-50.https://www.karger.com/Article/Pdf/318570http://www.ncbi.nlm.nih.gov/pubmed/20628264?tool=bestpractice.com 因此,目前不推荐将化验血清维生素 D 作为标准病情检查的一部分。
虽然美国神经病学学会不推荐对一般人群进行梅毒快速血浆反应素试验,[45]Knopman DS, DeKosky ST, Cummings JL, et al. Practice parameter: diagnosis of dementia (an evidence-based review) - report of the Quality Standards Subcommittee of the American Academy of Neurology. Neurology. 2001 May 8;56(9):1143-53.http://www.ncbi.nlm.nih.gov/pubmed/11342678?tool=bestpractice.com 许多医生进行这项检测是因为梅毒是一种可逆转的痴呆,且通常不会被诊断出来。在梅毒患病率较高的地区,这一点可能尤其重要。对于任何具有 HIV 感染危险因素或怀疑其痴呆为感染导致的患者,均应检测 HIV 血清学指标。当怀疑是血管性痴呆时,化验空腹血脂和空腹高半胱氨酸对于危险因素治疗极为重要。
如果存在边缘系统脑病,则应送血清(有时为 CSF)检测副肿瘤抗体和非副肿瘤抗体(例如抗-Hu、Ma2、CV2、相关的电压门控性钾通道、N-甲基-D-天冬氨酸受体 [NMDAR]、甲状腺球蛋白抗体 [抗-TG]、甲状腺过氧化物酶 [抗-TPO] 和其他几种抗体)。当检测抗体介导的边缘系统脑病(包括副肿瘤疾病)时,出于多种原因,建议送检完整的检测板。许多患者有一种以上的抗体。一些抗体与某些综合征相关,而一些抗体与某些癌症相关。[25]Vernino S, Geschwind MD, Boeve B. Autoimmune encephalopathies. Neurologist. 2007 May;13(3):140-7.http://www.ncbi.nlm.nih.gov/pubmed/17495758?tool=bestpractice.com[66]Irani SR, Vincent A. The expanding spectrum of clinically-distinctive, immunotherapy-responsive autoimmune encephalopathies. Arq Neuropsiquiatr. 2012 Apr;70(4):300-4.http://www.scielo.br/pdf/anp/v70n4/15.pdfhttp://www.ncbi.nlm.nih.gov/pubmed/22510741?tool=bestpractice.com[67]Rosenbloom MH, Smith S, Akdal G, Geschwind MD. Immunologically mediated dementias. Curr Neurol Neurosci Rep. 2009 Sep;9(5):359-67.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2832614/http://www.ncbi.nlm.nih.gov/pubmed/19664365?tool=bestpractice.com
如果怀疑存在遗传形式的痴呆时,则应做基因检测。对于早发性阿尔茨海默痴呆、额颞叶痴呆和克雅氏病,通常需要考虑进行上述检测。携带 APOE4 基因型的患者更易患痴呆,但通常出现在晚年时。存在早老素-1、早老素-2 和淀粉样前体蛋白突变的患者更易患早发性阿尔茨海默痴呆。与额颞叶痴呆相关的一些基因突变包括:颗粒蛋白前体、微管相关蛋白 tau 和 C9ORF72。[68]DeJesus-Hernandez M, Mackenzie IR, Boeve BF, et al. Expanded GGGGCC hexanucleotide repeat in noncoding region of C9ORF72 causes chromosome 9p-linked FTD and ALS. Neuron. 2011 Oct 20;72(2):245-56.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3202986/http://www.ncbi.nlm.nih.gov/pubmed/21944778?tool=bestpractice.com C9ORF72 六核苷酸重复扩增(重复 >30 次)是在额颞叶痴呆患者体内发现的最常见的突变,并且最常见于欧洲和美国患者,但罕见于亚洲患者。临床上其最常见的表现形式为行为变异额颞叶痴呆,其次是原发性进行性失语。这种突变也见于诊断为阿尔茨海默氏痴呆、亨廷顿病样综合征和帕金森病的患者。这种突变的程度还有待确定。[69]Liu Y, Yu JT, Zong Y, et al. C9ORF72 mutations in neurodegenerative diseases. Mol Neurobiol. 2014 Feb;49(1):386-98.http://www.ncbi.nlm.nih.gov/pubmed/23934648?tool=bestpractice.com[70]Cooper-Knock J, Shaw PJ, Kirby J. The widening spectrum of C9ORF72-related disease; genotype/phenotype correlations and potential modifiers of clinical phenotype. Acta Neuropathol. 2014 Mar;127(3):333-45.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3925297/http://www.ncbi.nlm.nih.gov/pubmed/24493408?tool=bestpractice.com 额颞叶痴呆转诊中心的一项研究发现,12% 的患者有 C9ORF72 突变。这种突变的携带者更可能存在肌萎缩性脊髓侧索硬化症或精神疾病(幻觉和妄想)的家族史。与没有这种突变的人相比,携带者进展更慢,脑萎缩较不明显。[71]Devenney E, Hornberger M, Irish M, et al. Frontotemporal dementia associated with the C9ORF72 mutation: a unique clinical profile. JAMA Neurol. 2014 Mar;71(3):331-9.http://www.ncbi.nlm.nih.gov/pubmed/24445580?tool=bestpractice.com C9ORF72 重复突变诱导神经变性的病理学机制似乎是由 RNA 聚集体引起的,这是当前研究的一个热区。[68]DeJesus-Hernandez M, Mackenzie IR, Boeve BF, et al. Expanded GGGGCC hexanucleotide repeat in noncoding region of C9ORF72 causes chromosome 9p-linked FTD and ALS. Neuron. 2011 Oct 20;72(2):245-56.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3202986/http://www.ncbi.nlm.nih.gov/pubmed/21944778?tool=bestpractice.com[72]Gijselinck I, Van Langenhove T, van der Zee J, et al. A C9orf72 promoter repeat expansion in a Flanders-Belgian cohort with disorders of the frontotemporal lobar degeneration-amyotrophic lateral sclerosis spectrum: a gene identification study. Lancet Neurol. 2012 Jan;11(1):54-65.http://www.ncbi.nlm.nih.gov/pubmed/22154785?tool=bestpractice.com[73]Donnelly CJ, Zhang PW, Pham JT, et al. RNA toxicity from the ALS/FTD C9ORF72 expansion is mitigated by antisense intervention. Neuron. 2013 Oct 16;80(2):415-28.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4098943/http://www.ncbi.nlm.nih.gov/pubmed/24139042?tool=bestpractice.com[74]Gendron TF, Bieniek KF, Zhang YJ, et al. Antisense transcripts of the expanded C9ORF72 hexanucleotide repeat form nuclear RNA foci and undergo repeat-associated non-ATG translation in c9FTD/ALS. Acta Neuropathol. 2013 Dec;126(6):829-44.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3830741/http://www.ncbi.nlm.nih.gov/pubmed/24129584?tool=bestpractice.com[75]Mori K, Weng SM, Arzberger T, et al. The C9orf72 GGGGCC repeat is translated into aggregating dipeptide-repeat proteins in FTLD/ALS. Science. 2013 Mar 15;339(6125):1335-8.http://www.ncbi.nlm.nih.gov/pubmed/23393093?tool=bestpractice.com 只要进行基因检测,就需要进行遗传咨询。关于对亨廷顿病 (HD) 和其他常染色体显性遗传性神经退行性痴呆基因检测的指南,正在根据新技术被不断重写,但都是基于 HD 的原始指南,该指南通常被称为亨廷顿协议 (Huntington Protocol)。[76]MacLeod R, Tibben A, Frontali M, et al. Recommendations for the predictive genetic test in Huntington's disease. Clin Genet. 2013 Mar;83(3):221-31.http://onlinelibrary.wiley.com/doi/10.1111/j.1399-0004.2012.01900.x/fullhttp://www.ncbi.nlm.nih.gov/pubmed/22642570?tool=bestpractice.com
考虑为感染、自身免疫、炎症、克雅氏病和肿瘤原因所致的非典型痴呆表现,应检测 CSF。当考虑正常颅压脑积水时,可能需要进行大量脊椎穿刺(至少 30 mL)或长时间的 CSF 引流,以评估症状(特别是步态)在腰椎穿刺术后是否获得改善。[77]Williams MA, Thomas G, de Lateur B, et al. Objective assessment of gait in normal-pressure hydrocephalus. Am J Phys Med Rehabil. 2008 Jan;87(1):39-45.http://www.ncbi.nlm.nih.gov/pubmed/17993991?tool=bestpractice.com[78]Walchenbach R, Geiger E, Thomeer RT, Vanneste JA. The value of temporary external lumbar CSF drainage in predicting the outcome of shunting on normal pressure hydrocephalus. J Neurol Neurosurg Psychiatry. 2002 Apr;72(4):503-6.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1737811/http://www.ncbi.nlm.nih.gov/pubmed/11909911?tool=bestpractice.com
当临床症状提示癫痫发作时,脑电图对于排除亚临床癫痫发作至关重要。在这种情况下,患者除记忆丧失外可能还有其他症状,例如神志恍惚、突然停止说话、或细微的面部、嘴唇或眼睛颤搐。如果精神状态出现更加急剧的下降,但没有其他解释,则应考虑非惊厥性癫痫持续状态,这种疾病没有癫痫发作的运动表现。[79]Kaplan PW. The clinical features, diagnosis, and prognosis of nonconvulsive status epilepticus. Neurologist. 2005 Nov;11(6):348-61.http://www.ncbi.nlm.nih.gov/pubmed/16286878?tool=bestpractice.com
Cognitive impairment: recognition, diagnosis and management in primary care
 [Figure caption and citation for the preceding image starts]: 急性发作记忆缺失的诊断流程。1:脑部 MRI 信号强度变化,结构损害;2:弥散加权成像信号强度时有增高;EEG,脑电图;MRI,磁共振成像由 Mee-Ohk Kim, MD, PhD 和 Michael D. Geschwind, MD, PhD 创建;经许可后使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 急性发作记忆缺失的诊断流程。1:脑部 MRI 信号强度变化,结构损害;2:弥散加权成像信号强度时有增高;EEG,脑电图;MRI,磁共振成像由 Mee-Ohk Kim, MD, PhD 和 Michael D. Geschwind, MD, PhD 创建;经许可后使用 [Citation ends]. [Figure caption and citation for the preceding image starts]: 亚急性发作记忆缺失的诊断流程。1:脑部 MRI 显示信号强度有变化、存在结构性病变;3:CJD 的 MRI 显示皮质缎带征和/或在弥散加权成像/表观扩散系数图中显示深部核团弥散受限;CSF 生物标志物可能升高;ADC,表观扩散系数;CJD,克雅氏病;CSF,脑脊液;DWI,弥散加权成像;HSV,单纯疱疹病毒;MRI,磁共振成像;NSE,神经元特异性烯醇化酶由 Mee-Ohk Kim, MD, PhD 和 Michael D. Geschwind, MD, PhD 创建;经许可后使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 亚急性发作记忆缺失的诊断流程。1:脑部 MRI 显示信号强度有变化、存在结构性病变;3:CJD 的 MRI 显示皮质缎带征和/或在弥散加权成像/表观扩散系数图中显示深部核团弥散受限;CSF 生物标志物可能升高;ADC,表观扩散系数;CJD,克雅氏病;CSF,脑脊液;DWI,弥散加权成像;HSV,单纯疱疹病毒;MRI,磁共振成像;NSE,神经元特异性烯醇化酶由 Mee-Ohk Kim, MD, PhD 和 Michael D. Geschwind, MD, PhD 创建;经许可后使用 [Citation ends]. [Figure caption and citation for the preceding image starts]: 慢性发作记忆缺失的诊断流程;bvFTD,行为变异型额颞叶痴呆;CBD,皮质基底节变性;FDG-PET,氟代脱氧葡萄糖正电子发射断层显像;FTD,额颞叶变性;LP,腰椎穿刺;PIB-PET,匹兹堡化合物 B 正电子发射断层显像;PNFA,进行性非流利型失语;PSP,进行性核上性麻痹由 Mee-Ohk Kim, MD, PhD 和 Michael D. Geschwind, MD, PhD 创建;经许可后使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 慢性发作记忆缺失的诊断流程;bvFTD,行为变异型额颞叶痴呆;CBD,皮质基底节变性;FDG-PET,氟代脱氧葡萄糖正电子发射断层显像;FTD,额颞叶变性;LP,腰椎穿刺;PIB-PET,匹兹堡化合物 B 正电子发射断层显像;PNFA,进行性非流利型失语;PSP,进行性核上性麻痹由 Mee-Ohk Kim, MD, PhD 和 Michael D. Geschwind, MD, PhD 创建;经许可后使用 [Citation ends]. [Figure caption and citation for the preceding image starts]: 脑部 MRI:显示弥漫性皮质萎缩,阿尔茨海默氏痴呆患者中主要为海马萎缩(红色箭头)。顶叶萎缩和新皮质受累在更晚期患者中较明显(蓝色箭头)来自 Michael D. Geschwind 博士的个人收集;经获准使用 [Citation ends]. 结构图像一般会显示触与患者临床功能障碍所对应的萎缩模式。记忆丧失患者 MRI 检查结果常累及内侧颞叶(海马)。Papez 环路其他区域的病变(包括前丘脑和乳头状体)也可见于记忆丧失患者。MRI 较 CT 扫描成为首选成像方法,原因是 MRI 具有更好的分辨率、灰白质区分边界和血管疾病识别序列。当记忆丧失的一个疑似原因是缺血性脑卒中或血管炎时,则需要做 CT 和 MR 血管造影术。就出血成像而言,头部 CT 更佳。[46]
[Figure caption and citation for the preceding image starts]: 脑部 MRI:显示弥漫性皮质萎缩,阿尔茨海默氏痴呆患者中主要为海马萎缩(红色箭头)。顶叶萎缩和新皮质受累在更晚期患者中较明显(蓝色箭头)来自 Michael D. Geschwind 博士的个人收集;经获准使用 [Citation ends]. 结构图像一般会显示触与患者临床功能障碍所对应的萎缩模式。记忆丧失患者 MRI 检查结果常累及内侧颞叶(海马)。Papez 环路其他区域的病变(包括前丘脑和乳头状体)也可见于记忆丧失患者。MRI 较 CT 扫描成为首选成像方法,原因是 MRI 具有更好的分辨率、灰白质区分边界和血管疾病识别序列。当记忆丧失的一个疑似原因是缺血性脑卒中或血管炎时,则需要做 CT 和 MR 血管造影术。就出血成像而言,头部 CT 更佳。[46]