细胞外 pH 升高:代谢性或呼吸性碱中毒可加速钾转运入细胞(氢氧根离子转运出细胞,钾离子转运入细胞,以维持电荷平衡)。治疗代谢性酸中毒时使用碳酸氢钠也会造成这种现象。
β-肾上腺素能活性升高:儿茶酚胺类药物通过增强 Na-K-ATP 酶活性而促进钾离子进入细胞。[4]Clausen T, Flatman JA. Effect of insulin and epinephrine on Na+-K+-ATPase and glucose transport in soleus muscle. Am J Physiol. 1987;252:E492-E499.http://www.ncbi.nlm.nih.gov/pubmed/3031991?tool=bestpractice.com使用 β-肾上腺素能激动剂例如沙丁胺醇或特布他林(例如用于治疗哮喘或预防早产)或茶碱中毒也可导致低钾血症。[5]Shannon M, Lovejoy FH. Hypokalemia after theophylline intoxication. The effects of acute vs chronic poisoning. Arch Intern Med. 1989;149:2725-2729.http://www.ncbi.nlm.nih.gov/pubmed/2596942?tool=bestpractice.com一过性低钾血症也可见于应激导致肾上腺素和皮质醇释放时(例如急性疾病或冠脉缺血过程中)。[6]Morgan DB, Young RM. Acute transient hypokalemia: a new interpretation of a common event. Lancet. 1982;2:751-752.http://www.ncbi.nlm.nih.gov/pubmed/6125818?tool=bestpractice.com
可利用的胰岛素增多:胰岛素通过增强 Na-K-ATP 酶泵的活性促进钾离子进入骨骼肌和肝脏细胞。[4]Clausen T, Flatman JA. Effect of insulin and epinephrine on Na+-K+-ATPase and glucose transport in soleus muscle. Am J Physiol. 1987;252:E492-E499.http://www.ncbi.nlm.nih.gov/pubmed/3031991?tool=bestpractice.com胰岛素的这种生理作用在糖尿病酮症酸中毒或非酮症性高血糖症患者更加明显。[7]Adrogue HJ, Lederer ED, Suki WN, et al. Determinants of plasma potassium levels in diabetic ketoacidosis. Medicine (Baltimore). 1986;65:163-172.http://www.ncbi.nlm.nih.gov/pubmed/3084904?tool=bestpractice.com血浆钾浓度也可因大量碳酸氢根的输入而降低。
低钾血症周期性麻痹:是一种罕见的有潜在致死危险的周期性肌肉无力或麻痹,可累及呼吸肌。常由运动、应激或伴有肾上腺素、皮质醇、醛固酮或胰岛素释放增加的疾病所诱发。[8]Fontaine B, Lapie P, Plassart E, et al. Periodic paralysis and voltage-gated ion channels. Kidney Int. 1996;49:9-18.http://www.ncbi.nlm.nih.gov/pubmed/8770943?tool=bestpractice.com急性发作时血浆钾离子浓度可降至 1.5-2.5 mmol/L (1.5-2.5mEq/L),并常伴有低磷血症和低镁血症。[9]Manoukian MA, Foote JA, Crapo LM. Clinical and metabolic features of thyrotoxic periodic paralysis in 24 episodes. Arch Intern Med. 1999;159:601-606.http://archinte.ama-assn.org/cgi/content/full/159/6/601http://www.ncbi.nlm.nih.gov/pubmed/10090117?tool=bestpractice.com过多的甲状腺激素可增强 Na-K-ATP 酶活性,也可通过增强机体对肾上腺素或胰岛素低钾作用的敏感性,进而增加麻痹发作的风险。[10]Kung AW. Clinical review: Thyrotoxic periodic paralysis: a diagnostic challenge. J Clin Endocrinol Metab. 2006;91:2490-2495.http://jcem.endojournals.org/cgi/content/full/91/7/2490http://www.ncbi.nlm.nih.gov/pubmed/16608889?tool=bestpractice.com
合成代谢中血细胞产生增多:在中性粒细胞减少症中使用粒细胞巨噬细胞集落刺激因子 (GM-CSF) 治疗致使造血细胞突然增加,可导致钾离子转运入细胞增加。[11]Rose BD, Post TW. Clinical physiology of acid-base and electrolyte disorders, 5th ed. New York, NY: McGraw-Hill; 2001:836-856.这种情况也可在巨幼红细胞性贫血使用维生素 B12 或叶酸后出现。[11]Rose BD, Post TW. Clinical physiology of acid-base and electrolyte disorders, 5th ed. New York, NY: McGraw-Hill; 2001:836-856.
氯喹中毒:低钾血症是急性氯喹中毒的常见表现之一。[12]Clemessy JL, Favier C, Borron SW, et al. Hypokalaemia related to acute chloroquine ingestion. Lancet. 1995;346:877-880.http://www.ncbi.nlm.nih.gov/pubmed/7564673?tool=bestpractice.com是由于钾离子转运入细胞所导致,可因治疗过程中肾上腺素的应用而加重。
低体温:有报道称低体温可导致钾离子进入细胞,导致血浆钾离子浓度降至 3.0-3.5mmol/L (3.0-3.5mEq/L) 以下。[13]Sprung J, Cheng EY, Gamulin S, et al. Effects of acute hypothermia and beta-adrenergic receptor blockade on serum potassium concentration in rats. Crit Care Med. 1991;19:1545-1551.http://www.ncbi.nlm.nih.gov/pubmed/1959376?tool=bestpractice.com这种现象在进行复温后可逆。在低体温过程中补充钾也可在复温过程中导致血清钾浓度的显著升高。
利尿药的使用(如乙酰唑胺、髓袢利尿剂和噻嗪类利尿剂):这些药物可增加远端钾的分泌,激活肾素-血管紧张素-醛固酮系统。泌尿道钾排泄增多,如丢失不能被钾摄入所补偿,就会出现低钾血症。
盐皮质激素过多:原发性盐皮质激素过多(原发性醛固酮增多症)或肾素分泌增多导致儿茶酚胺过多时,也可出现泌尿道过度排钾的情况。大量证据表明,存在先天性缺乏或不足的疾病、肾脏 2 型 11-β-羟基类固醇脱氢酶缺乏,或者长期服用甘草导致该酶受到抑制、急性酒精中毒、慢性肝病或肾病、先兆子痫、异位 ACTH 综合征和/或妊娠高血压综合征时,会发生明显的盐皮质激素过多,表现为水肿、高血压和低钾血症。[1]Unwin RJ, Luft FC, Shirley DG. Pathophysiology and management of hypokalemia: a clinical perspective. Nat Rev Nephrol. 2011;7:75-84.http://www.ncbi.nlm.nih.gov/pubmed/21278718?tool=bestpractice.com[17]Wilson RC, Nimkarn S, New MI. Apparent mineralocorticoid excess. Trends Endocrinol Metab. 2001;12:104-111.http://www.ncbi.nlm.nih.gov/pubmed/11306334?tool=bestpractice.com[18]Shimojo M, Stewart PM. Apparent mineralocorticoid excess syndromes. J Endocrinol Invest. 1995;18:518-532.http://www.ncbi.nlm.nih.gov/pubmed/9221270?tool=bestpractice.com[19]Quinkler M, Stewart PM. Hypertension and the cortisol-cortisone shuttle. J Clin Endocrinol Metab. 2003;88:2384-2392.http://www.ncbi.nlm.nih.gov/pubmed/12788832?tool=bestpractice.com[20]Pepin J, Shields C. Advances in diagnosis and management of hypokalemic and hyperkalemic emergencies. Emerg Med Pract. 2012;14:1-17.http://www.ncbi.nlm.nih.gov/pubmed/22413702?tool=bestpractice.com[21]Greenlee M, Wingo CS, McDonough AA, et al. Narrative review: evolving concepts in potassium homeostasis and hypokalemia. Ann Intern Med. 2009;150:619-625.http://www.ncbi.nlm.nih.gov/pubmed/19414841?tool=bestpractice.com引起盐皮质激素过多的一个不常见的原因是由 11-β-羟化酶缺乏导致的先天性肾上腺增生。
盐消耗型肾病:部分与近端、髓袢、或远端钠离子重吸收下降有关的肾脏疾病,可在少部分情况下,通过与利尿剂类似的机理导致低钾血症。Bartter 综合征或 Gitelman 综合征,小管-间质疾病(由 Sjogren 综合征或狼疮导致),以及白血病患者的肾小管损伤,均可通过上述机制导致低钾血症。[22]Perazella MA, Eisen RN, Frederick WG, et al. Renal failure and severe hypokalemia associated with acute myelomonocytic leukemia. Am J Kidney Dis. 1993;22:462-467.http://www.ncbi.nlm.nih.gov/pubmed/8372846?tool=bestpractice.com
存在不可重吸收的阴离子:由钾交换过程中钠的重吸收所引起的钾排泄显著增加,可发生于呕吐或 2 型肾小管酸中毒,或糖尿病酮症酸中毒的 β-羟丁酸情况下,或其可能由药物引起。[23]Mohr JA, Clark RM, Waack TC, et al. Nafcillin-associated hypokalemia. JAMA. 1979;242:544.http://www.ncbi.nlm.nih.gov/pubmed/448989?tool=bestpractice.com[24]Carlisle EJ, Donnelly SM, Vasuvattakul S, et al. Glue-sniffing and distal renal tubular acidosis: Sticking to the facts. J Am Soc Nephrol. 1991;1:1019-1027.http://jasn.asnjournals.org/cgi/reprint/1/8/1019http://www.ncbi.nlm.nih.gov/pubmed/1912400?tool=bestpractice.com在这些情况下,远端氯离子输送减少以及醛固酮分泌增多也可促进钾的排泄。[25]Carlisle EJ, Donnelly SM, Ethier JH, et al. Modulation of the secretion of potassium by accompanying anions in humans. Kidney Int. 1991;39:1206-1212.http://www.ncbi.nlm.nih.gov/pubmed/1895674?tool=bestpractice.com
代谢性酸中毒:钾消耗可见于 1 型(远端)和 2 型(近端)肾小管性酸中毒。在这两种疾病中,钾消耗可被酸中毒情况下钾输出细胞的过程所掩盖。
两性霉素 B:接受两性霉素 B 治疗的患者中近半数可出现低钾血症。[26]Douglas JB, Healy JK. Nephrotoxic effects of amphotericin B, including renal tubular acidosis. Am J Med. 1969;46:154-162.http://www.ncbi.nlm.nih.gov/pubmed/4951424?tool=bestpractice.com两性霉素增加细胞膜的通透性,促进钾离子通过管腔膜分泌,但同时也可引起 1 型肾小管性酸中毒,后者可促进低钾血症。
低镁血症:可见于多达 40% 的低钾血症患者。[27]Whang R, Whang DD, Ryan MP. Refractory potassium depletion. A consequence of magnesium deficiency. Arch Intern Med. 1992;152:40-45.http://www.ncbi.nlm.nih.gov/pubmed/1728927?tool=bestpractice.com低镁血症可通过尚不明确的机制引起尿液钾丢失增加,可能涉及到开放的钾通道的数量增加。低钾血症常可提示低镁血症的存在。确认低镁血症很重要,因为常常先纠正低镁血症以后才能纠正低钾血症。
多尿:最多见于原发性(常常是精神性)烦渴症,排尿量在较长时间里增多。[28]Hariprasad MK, Eisinger RP, Nadler IM, et al. Hyponatremia in psychogenic polydipsia. Arch Intern Med. 1980;140:1639-1642.http://www.ncbi.nlm.nih.gov/pubmed/7458496?tool=bestpractice.com多尿也可出现在中枢性尿崩症中,尽管患者常常在多尿出现不久即去就医了。
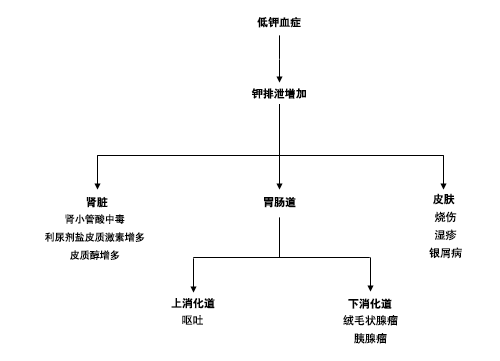 [Figure caption and citation for the preceding image starts]: 导致钾排泄升高的原因根据爱荷华大学 SumitSharma 的收集 [Citation ends].
[Figure caption and citation for the preceding image starts]: 导致钾排泄升高的原因根据爱荷华大学 SumitSharma 的收集 [Citation ends].