胸膜及胸膜腔受到许多累及肺部的全身性疾病和局部病变的影响。 某些少见的病因也起源于胸膜腔自身。[3]Hooper C, Lee YC, Maskell N; BTS Pleural Guideline Group. Investigation of a unilateral pleural effusion in adults: British Thoracic Society pleural disease guideline 2010. Thorax. 2010 Aug;65 Suppl 2:ii4-17.https://thorax.bmj.com/content/65/Suppl_2/ii4.longhttp://www.ncbi.nlm.nih.gov/pubmed/20696692?tool=bestpractice.com
肺
2/3的胸膜腔感染来源于潜在的肺部感染或穿透性胸部创伤。 胸腔感染的其他来源包括血源播散或腹腔内感染累及。[4]English JC, Leslie KO. Pathology of pleura. Clin Chest Med. 2006 Jun;27(2):157-80.http://www.ncbi.nlm.nih.gov/pubmed/16716811?tool=bestpractice.com
气胸:当胸膜腔受到破坏,空气积聚于脏壁层胸膜间。胸片上可见胸膜线,线外看不到肺纹理。如果在伴有胸腔积液(液气胸)时发生气胸,暴露于空气的积液中嗜酸性粒细胞通常增多。
病毒:柯萨奇 B 组病毒是感染性胸膜炎最常见的病原体。埃可病毒可导致流行性胸肌痛综合征,表现为胸膜炎、发热及呼吸肌痉挛;该病发生于夏末,常累及青少年及年轻成人。其他病毒性病因包括流感病毒、副流感病毒、呼吸合胞病毒及巨细胞病毒。[5]Kass SM, Williams PM, Reamy BV. Pleurisy. Am Fam Physician. 2007 May 1;75(9):1357-64.http://www.ncbi.nlm.nih.gov/pubmed/17508531?tool=bestpractice.com
细菌:链球菌属、金黄色葡萄球菌、革兰阴性肠杆菌及厌氧菌是引起胸腔感染的主要病原菌。如果不及时引流,它们均会导致形成脓胸。[6]Maskell NA, Batt S, Hedley EL, et al. The bacteriology of pleural infection by genetic and standard methods and its mortality significance. Am J Respir Crit Care Med. 2006 Oct 1;174(7):817-23.https://www.atsjournals.org/doi/full/10.1164/rccm.200601-074OChttp://www.ncbi.nlm.nih.gov/pubmed/16840746?tool=bestpractice.com
肺栓塞:由邻近肺梗死导致胸腔积液的发生,其典型外观是血性或浆液血性,以中性粒细胞或嗜酸性粒细胞为主。[7]Porcel JM, Madronero AB, Pardina M, et al. Analysis of pleural effusions in acute pulmonary embolism: radiological and pleural fluid data from 230 patients. Respirology. 2007 Mar;12(2):234-9.http://www.ncbi.nlm.nih.gov/pubmed/17298456?tool=bestpractice.com[8]Romero Candeira S, Hernández Blasco L, Soler MJ, et al. Biochemical and cytologic characteristics of pleural effusions secondary to pulmonary embolism. Chest. 2002 Feb;121(2):465-9.http://www.ncbi.nlm.nih.gov/pubmed/11834658?tool=bestpractice.com
石棉导致的良性胸膜疾病:石棉暴露会导致壁层胸膜斑或弥漫性胸膜增厚,常发生于暴露多年(>18)后。 而良性石棉性胸腔积液最早可能在暴露后1年出现,为渗出液,伴嗜酸性粒细胞增多。[9]Cugell DW, Kamp DW. Asbestos and the pleura: a review. Chest. 2004 Mar;125(3):1103-17.http://www.ncbi.nlm.nih.gov/pubmed/15006974?tool=bestpractice.com 这些情况通常有自限性,但也可能在几个月内缓慢变化。 初始的表现通常是活动后气促。 极少数患者可出现胸膜炎性胸痛。[10]Mukherjee S, de Klerk N, Palmer LJ, et al. Chest pain in asbestos-exposed individuals with benign pleural and parenchymal disease. Am J Respir Crit Care Med. 2000 Nov;162(5):1807-11.http://www.ncbi.nlm.nih.gov/pubmed/11069817?tool=bestpractice.com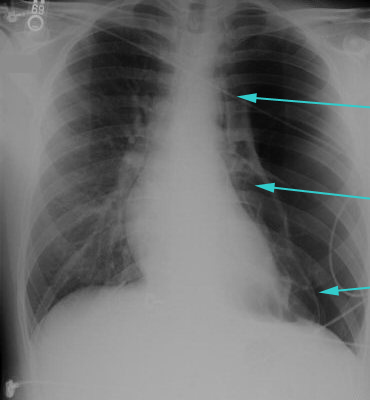 [Figure caption and citation for the preceding image starts]: 左侧大量气胸,可见到气胸线,线外侧没有肺纹理来自Dr Ami Rubinowitz 的资料;获准使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 左侧大量气胸,可见到气胸线,线外侧没有肺纹理来自Dr Ami Rubinowitz 的资料;获准使用 [Citation ends].
系统性
感染:结核性胸膜炎是最常见的的肺外结核 (TB) 感染。[11]Siebert AF, Haynes J Jr, Middleton R, et al. Tuberculous pleural effusion: twenty-year experience. Chest. 1991 Apr;99(4):883-6.http://www.ncbi.nlm.nih.gov/pubmed/1901261?tool=bestpractice.com 在美国并不常见,但在全世界范围内其患病率逐渐增加。[12]Rieder HL, Snider DE Jr, Cauthen GM, et al. Extrapulmonary tuberculosis in the United States. Am Rev Resp Dis. 1990 Feb;141(2):347-51.http://www.ncbi.nlm.nih.gov/pubmed/2301852?tool=bestpractice.com 只有通过显微镜镜检或痰、胸腔积液或胸膜活检标本培养发现结核分支杆菌后,才能确诊结核性胸膜炎。[13]Porcel JM. Advances in the diagnosis of tuberculous pleuritis. Ann Transl Med. 2016 Aug;4(15):282.http://atm.amegroups.com/article/view/11109/11808http://www.ncbi.nlm.nih.gov/pubmed/27570776?tool=bestpractice.com 不幸的是,在胸膜结核患者中,抗酸涂片和痰液样本培养的敏感度较差。[14]Sahn SA, Huggins JT, San José ME, et al. Can tuberculous pleural effusions be diagnosed by pleural fluid analysis alone? Int J Tuberc Lung Dis. 2013 Jun;17(6):787-93.http://www.ncbi.nlm.nih.gov/pubmed/23676163?tool=bestpractice.com[15]Valdés L, Ferreiro L, Cruz-Ferro E, et al. Recent epidemiological trends in tuberculous pleural effusion in Galicia, Spain. Eur J Intern Med. 2012 Dec;23(8):727-32.http://www.ncbi.nlm.nih.gov/pubmed/22818626?tool=bestpractice.com 胸腔积液生物标志物腺苷脱氨酶对胸膜结核的鉴别具有较高的敏感性和特异性(分别为 92% 和 90%),有助于在结核病患病率较高的地区迅速开始治疗。[13]Porcel JM. Advances in the diagnosis of tuberculous pleuritis. Ann Transl Med. 2016 Aug;4(15):282.http://atm.amegroups.com/article/view/11109/11808http://www.ncbi.nlm.nih.gov/pubmed/27570776?tool=bestpractice.com
恶性肿瘤:原发性肺癌、胸膜间皮瘤(由于石棉暴露)或者由肺、乳腺、淋巴瘤、胃肠道或泌尿生殖系肿瘤转移而来。[16]Roberts ME, Neville E, Berrisford RG, et al. Management of a malignant pleural effusion: British Thoracic Society pleural disease guideline 2010. Thorax. 2010 Aug;65 Suppl 2:ii32-40.https://thorax.bmj.com/content/65/Suppl_2/ii32.longhttp://www.ncbi.nlm.nih.gov/pubmed/20696691?tool=bestpractice.com
结缔组织病:是自身免疫性胸膜炎的一个主要病因。最常见的结缔组织病包括系统性红斑狼疮、类风湿性关节炎以及干燥综合征。在一项回顾性评价中,胸腔镜活检发现存在非特异性胸膜炎的患者中有 8.5% 被诊断为干燥综合征。[17]Takizawa H, Ishii Y, Kurasawa K. Prevalence of Sjogren's syndrome in patients with nonspecific pleuritis on thoracoscopic pleural biopsies: a retrospective study. Abstract B36, American Thoracic Society 2016 International Conference, 13-18 May 2016, San Francisco. Am J Respir Crit Care Med. 2016 May;193 Suppl:B36.A3241.https://www.atsjournals.org/doi/abs/10.1164/ajrccm-conference.2016.193.1_MeetingAbstracts.A3241
药物反应:肼屈嗪、普鲁卡因胺、异烟肼、甲基多巴或氯丙嗪等药物与狼疮性胸膜炎的发生有关。其他药物(例如米诺地尔、β 受体阻滞剂、胺碘酮、博莱霉素、二甲麦角新碱、甲氨蝶呤、环磷酰胺、丙戊酸或呋喃妥因也可引起胸膜炎,但其机制尚不明确。[18]Huggins JT, Sahn SA. Drug-induced pleural disease. Clin Chest Med. 2004 Mar;25(1):141-53.http://www.ncbi.nlm.nih.gov/pubmed/15062606?tool=bestpractice.comPneumotox: drug-induced respiratory diseases
其他疾病也可引起胸膜炎,但很少作为原发性表现,包括尿毒症、[19]Maher JF. Uremic pleuritis. Am J Kidney Dis. 1987 Jul;10(1):19-22.http://www.ncbi.nlm.nih.gov/pubmed/3300285?tool=bestpractice.com[20]Yoshii C, Morita S, Tokunaga M, et al. Bilateral massive pleural effusions caused by uremic pleuritis. Intern Med. 2001 Jul;40(7):646-9.https://www.jstage.jst.go.jp/article/internalmedicine1992/40/7/40_7_646/_pdfhttp://www.ncbi.nlm.nih.gov/pubmed/11506309?tool=bestpractice.com 家族性地中海热[21]Onen F. Familial Mediterranean fever. Rheumatol Int. 2006 Apr;26(6):489-96.http://www.ncbi.nlm.nih.gov/pubmed/16283319?tool=bestpractice.com 及其他腹内病变,例如肝硬化或胰腺炎。
心血管系统
心肌损伤后综合征:由继发于心肌损伤(急性冠脉综合征或心脏手术或创伤)的自身免疫炎症反应累及胸膜及心包引起。[22]Shrivastava R, Venkatesh S, Pavlovich BB, et al. Immunological analysis of pleural fluid in post-cardiac injury syndrome. Postgrad Med J. 2002 Jun;78(920):362-3.http://www.ncbi.nlm.nih.gov/pubmed/12151693?tool=bestpractice.com
主动脉夹层:胸膜炎的罕见病因,因血液漏进胸膜腔所致。
 [Figure caption and citation for the preceding image starts]: 左侧大量气胸,可见到气胸线,线外侧没有肺纹理来自Dr Ami Rubinowitz 的资料;获准使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 左侧大量气胸,可见到气胸线,线外侧没有肺纹理来自Dr Ami Rubinowitz 的资料;获准使用 [Citation ends].