应在复苏区域、加护病房或重症监护环境治疗所有临床上处于休克状态的患者。只有当患者的生命体征稳定时,才应考虑将其转移出复苏室。在任何休克评估中,都必须在临床某些基本原则的背景下解读血液动力学的测定结果。以下问题是有用的:
对于这些问题的回答将有助于确定休克类型。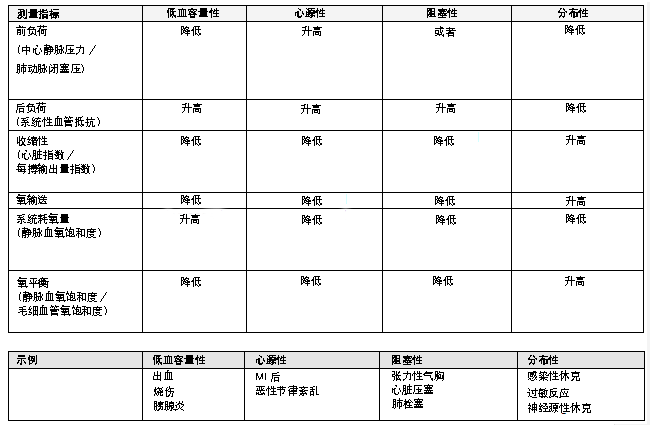 [Figure caption and citation for the preceding image starts]: 区分休克类型的参数和示例经准许,改编自文献 Rady MY.实验室到床边综述:在急诊科内进行复苏。重症监护.2005;9:170-176'. [Citation ends].
[Figure caption and citation for the preceding image starts]: 区分休克类型的参数和示例经准许,改编自文献 Rady MY.实验室到床边综述:在急诊科内进行复苏。重症监护.2005;9:170-176'. [Citation ends].
血压、心率和尿量这些常用参数,自 20 世纪 60 年代以来用作整体灌注的传统指标,目前已经让位于基于组织水平上的氧需求和氧供应的新的休克定义;因此,对于局部灌注的测定已经替代了整体生命体征。正常血压并不必然意味着正常的灌注,[24]Partrick DA, Bensard DD, Janik JS, et al. Is hypotension a reliable indicator of blood loss from traumatic injury in children? Am J Surg. 2002;184:555-560.http://www.ncbi.nlm.nih.gov/pubmed/12488166?tool=bestpractice.com因为足够的压力并不等同于充足的心输出量。[25]Pinsky MR. Hemodynamic evaluation and monitoring in the ICU. Chest. 2007;132:2020-2029.http://www.ncbi.nlm.nih.gov/pubmed/18079239?tool=bestpractice.com局部灌注的指标(例如动脉或静脉血乳酸盐和碱缺失)是重要的,因为基于生命体征和中心静脉压力 (central venous pressure, CVP) 的早期血流动力学评估并不能发现早期或持续性整体缺氧。[26]Rady MY, Rivers EP, Nowak RM. Resuscitation of the critically ill in the ED: responses of blood pressure, heart rate, shock index, central venous oxygen saturation, and lactate. Am J Emerg Med. 1996;14:218-225.http://www.ncbi.nlm.nih.gov/pubmed/8924150?tool=bestpractice.com
评估休克的参数
包括生命体征、意识水平和外周灌注评估(中心-外周温度梯度、毛细血管充盈时间)在内的临床标准是强制性的 。
可使用动脉导管来进行持续血液动力学监测(例如,平均动脉压 (MAP)、收缩压和舒张压),并以每小时一次的非侵入性血压监测来进行确认。
休克指数(将心率和收缩压的比率定义为休克指数)[27]Rady MY, Nightingale P, Little RA, et al. Shock index: a re-evaluation in acute circulatory failure. Resuscitation. 1992;23:227-234.http://www.ncbi.nlm.nih.gov/pubmed/1321482?tool=bestpractice.com
<1 的比率与对容积负荷的反应下降有关,但如果 >1,通常表明对液体复苏的不同反应。[28]Michard F, Ruscio L, Teboul JL. Clinical prediction of fluid responsiveness in acute circulatory failure related to sepsis. Intensive Care Med. 2001;27:1238.http://www.ncbi.nlm.nih.gov/pubmed/11534577?tool=bestpractice.com休克指数的应用大部分局限于低血容量性休克,当出现其他因素所致心率升高、或是对于老年患者、有高血压病史或接受 β 受体阻滞剂或钙通道阻滞剂治疗时,休克指数对脓毒性休克和心源性休克不可用。[27]Rady MY, Nightingale P, Little RA, et al. Shock index: a re-evaluation in acute circulatory failure. Resuscitation. 1992;23:227-234.http://www.ncbi.nlm.nih.gov/pubmed/1321482?tool=bestpractice.com[29]Kristensen AK, Holler JG, Hallas J, et al. Is Shock Index a valid predictor of mortality in emergency department patients with hypertension, diabetes, high age, or receipt of β- or calcium channel blockers? Ann Emerg Med. 2016;67:106-113.http://www.ncbi.nlm.nih.gov/pubmed/26144893?tool=bestpractice.com
尿量 <0.5 mL/kg/h、精神状态改变和呼吸急促表明器官灌注降低。通常应记录记每小时尿量。
组织新陈代谢的血清标志
乳酸盐水平>4 mmol/L(取决于各个实验室的校准方法),与休克中更高的死亡率有关。早期乳酸清除率与更好的预后有关。[30]Nguyen HB, Rivers EP, Knoblich BP, et al. Early lactate clearance is associated with improved outcome in severe sepsis and septic shock. Crit Care Med. 2004;32:1637-1642.http://www.ncbi.nlm.nih.gov/pubmed/15286537?tool=bestpractice.com可通过每天检测 2 次或 3 次动脉血气样品(如有需要可更频繁)检测乳酸盐,以监测对治疗的反应。
评分系统
已开发了基于临床参数的多项评分系统,以帮助尽早识别休克,包括易感性感染侵袭和器官衰竭 (Predisposition Insult and Organ Failure, PIRO) 评分系统、急诊科脓毒症死亡率 (Mortality in Emergency Department Sepsis, MEDS) 评分系统和序贯性器官功能衰竭评估 (Sequential Organ Failure Assessment, SOFA) 评分系统。[31]Macdonald SP, Arendts G, Fatovich DM, et al. Comparison of PIRO, SOFA, and MEDS scores for predicting mortality in emergency department patients with severe sepsis and septic shock. Acad Emerg Med. 2014;21:1257-1263.http://onlinelibrary.wiley.com/doi/10.1111/acem.12515/fullhttp://www.ncbi.nlm.nih.gov/pubmed/25377403?tool=bestpractice.com这些评分系统中,SOFA 评分系统已入组最大的研究且已在急救和潜在休克患者的急救治疗护理管理中得到应用。[32]Yadav H, Harrison AM, Hanson AC, et al. Improving the accuracy of Cardiovascular Component of the Sequential Organ Failure Assessment Score. Crit Care Med. 2015;43:1449-1457.http://www.ncbi.nlm.nih.gov/pubmed/25785522?tool=bestpractice.com[33]Cabré L, Mancebo J, Solsona JF, et al; Bioethics Working Group of the SEMICYUC. Multicenter study of the multiple organ dysfunction syndrome in intensive care units: the usefulness of Sequential Organ Failure Assessment scores in decision making. Intensive Care Med. 2005;31:927-933.http://www.ncbi.nlm.nih.gov/pubmed/15856171?tool=bestpractice.com[34]Jones AE, Trzeciak S, Kline JA. The Sequential Organ Failure Assessment score for predicting outcome in patients with severe sepsis and evidence of hypoperfusion at the time of emergency department presentation. Crit Care Med. 2009;37:1649-1654.http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2703722/http://www.ncbi.nlm.nih.gov/pubmed/19325482?tool=bestpractice.comSOFA 评分系统已在休克患者的初始筛查和后续持续评估中得到应用。其大部分已在 60 岁和 60 岁以上的脓毒性休克患者中得到应用。初始评估中 7 分或以上的 SOFA 评分提示严重休克,在重症监护患者中评分为 13 或以上提示高死亡风险。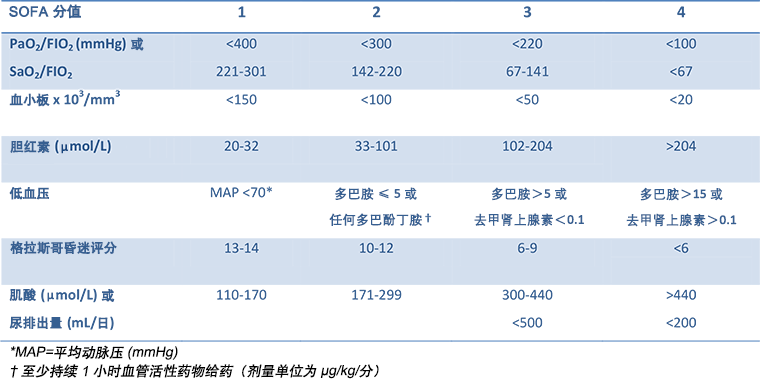 [Figure caption and citation for the preceding image starts]: 序贯性器官功能衰竭评估 (SOFA) 评分:初始评估评分≥7 提示严重休克,在重症监护患者中评分≥13 提示高死亡风险改编自 Vincent JL et al. Intensive Care Med,经 S Stratton, MD 允许。1996;22:707-710. [Citation ends].
[Figure caption and citation for the preceding image starts]: 序贯性器官功能衰竭评估 (SOFA) 评分:初始评估评分≥7 提示严重休克,在重症监护患者中评分≥13 提示高死亡风险改编自 Vincent JL et al. Intensive Care Med,经 S Stratton, MD 允许。1996;22:707-710. [Citation ends].
在重症监护外的情况下,对于疑似脓毒性休克患者,改良 SOFA 评分,即 quickSOFA (qSOFA),对住院患者的死亡率具有更好的预见性。[35]Seymour CW, Liu VX, Iwashyna TJ, et al. Assessment of clinical criteria for sepsis: for the Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3). JAMA. 2016;315:762-774.http://www.ncbi.nlm.nih.gov/pubmed/26903335?tool=bestpractice.comqSOFA 评分对收缩期低血压(小于或等于 100 mmHg)、呼吸急促(大于或等于 22 次呼吸/min) 和心理状态改变(评分范围为 0-3;评分为 2-3 与高死亡率相关)各分配 1 分。[35]Seymour CW, Liu VX, Iwashyna TJ, et al. Assessment of clinical criteria for sepsis: for the Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3). JAMA. 2016;315:762-774.http://www.ncbi.nlm.nih.gov/pubmed/26903335?tool=bestpractice.com
测定前负荷
通过 CVP 对溶液冲击试验(例如,125 mL 类晶体或胶体)的动态反应来测定前负荷。或者,一些中心使用其他的方法,包括超声心动图和各种测定心输出量的方法(例如脉冲诱导的连续性心输出量监测)。在特定情况下,肺动脉导管可能有助于前负荷的初始及持续监测。
测定前负荷响应性
前负荷响应性测定可指导输液。有不同的方法可进行测定,例如,每搏输出量变异度、[36]Hofer CK, Müller SM, Furrer L, et al. Stroke volume and pulse pressure variation for prediction of fluid responsiveness in patients undergoing off-pump coronary artery bypass grafting. Chest. 2005;128:848-854.http://www.ncbi.nlm.nih.gov/pubmed/16100177?tool=bestpractice.com收缩压变异度、[37]Tavernier B, Makhotine O, Lebuffe G, et al. Systolic pressure variation as a guide to fluid therapy in patients with sepsis-induced hypotension. Anesthesiology. 1998;89:1313-1321.http://www.ncbi.nlm.nih.gov/pubmed/9856704?tool=bestpractice.com脉压变异度、[38]Michard F, Teboul JL. Predicting fluid responsiveness in ICU patients: a critical analysis of the evidence. Chest. 2002;121:2000-2008.http://www.ncbi.nlm.nih.gov/pubmed/12065368?tool=bestpractice.com[39]Michard F, Boussat S, Chemla D, et al. Relation between respiratory changes in arterial pulse pressure and fluid responsiveness in septic patients with acute circulatory failure. Am J Respir Crit Care Med. 2000;162:134-138.http://www.ncbi.nlm.nih.gov/pubmed/10903232?tool=bestpractice.com体积描记变异度,[40]Cannesson M, Besnard C, Durand PG, et al. Relation between respiratory variations in pulse oximetry plethysmographic waveform amplitude and arterial pulse pressure in ventilated patients. Crit Care. 2005;9:R562-R568.http://www.ncbi.nlm.nih.gov/pubmed/16277719?tool=bestpractice.com[41]Natalini G, Rosano A, Taranto M, et al. Arterial versus plethysmographic dynamic indices to test responsiveness for testing fluid administration in hypotensive patients: a clinical trial. Anesth Analg. 2006;103:1478-1484.http://www.ncbi.nlm.nih.gov/pubmed/17122227?tool=bestpractice.com[42]Wyffels PA, Durnez PJ, Helderweirt J, et al. Ventilation-induced plethysmographic variations predict fluid responsiveness in ventilated postoperative cardiac surgery patients. Anesth Analg. 2007;105:448-452.http://www.ncbi.nlm.nih.gov/pubmed/17646504?tool=bestpractice.com和被动抬高下肢试验。[43]Boulain T, Achard JM, Teboul JL, et al. Changes in BP induced by passive leg raising predict response to fluid loading in critically ill patients. Chest. 2002;121:1245-1252.http://www.ncbi.nlm.nih.gov/pubmed/11948060?tool=bestpractice.com[44]Lamia B, Ochagavia A, Monnet X, et al. Echocardiographic prediction of volume responsiveness in critically ill patients with spontaneously breathing activity. Intensive Care Med. 2007;33:1125-1132.http://www.ncbi.nlm.nih.gov/pubmed/17508199?tool=bestpractice.com[45]Maizel J, Airapetian N, Lorne E, et al. Diagnosis of central hypovolemia by using passive leg raising. Intensive Care Med. 2007;33:1133-1138.http://www.ncbi.nlm.nih.gov/pubmed/17508202?tool=bestpractice.com[46]Monnet X, Rienzo M, Osman D, et al. Passive leg raising predicts fluid responsiveness in the critically ill. Crit Care Med. 2006;34:1402-1407.http://www.ncbi.nlm.nih.gov/pubmed/16540963?tool=bestpractice.com[47]Cherpanath TG, Hirsch A, Geerts BF, et al. Predicting fluid responsiveness by passive leg raising: a systematic review and meta-analysis of 23 clinical trials. Crit Care Med. 2016;44:981-991.http://www.ncbi.nlm.nih.gov/pubmed/26741579?tool=bestpractice.com
通常在推注 300 至 500 mL 类晶体液体后,心输出量升高 10% 至 12% 被视为积极治疗反应。被动抬高下肢试验经常作为一种简单的机械动作用于优化前负荷。
在某些情况下,进行血液动力学状态评估是困难的,包括对使用机械通气的患者进行这种评估。不适当的输液可造成损害,而此时的前负荷(如 CVP)测定是没有帮助的,因为随着舒张期末压超过给定值,给予更多的液体并不能增加每搏输出量(斯塔林原理,Starling's principle)。[38]Michard F, Teboul JL. Predicting fluid responsiveness in ICU patients: a critical analysis of the evidence. Chest. 2002;121:2000-2008.http://www.ncbi.nlm.nih.gov/pubmed/12065368?tool=bestpractice.com
测定收缩性和后负荷
心输出量是左心室/右心室每分钟输出量。计算心输出量有不同的方法,但尚未确定一种理想的标准。方法包括使用肺动脉导管的稀释法和热稀释法。这些使用了 Fick 原则,且指标物质稀释速率或温度下降速率与心输出量正比。其他的无创方法包括多普勒超声和脉压测定,尽管脉压与心输出量和动脉功能有关。由于心输出量受呼吸相的影响,需要在每次呼吸循环的相同阶段进行检测,这样才具有可比性。
心输出量(每搏输出量×心率)与以平方米为单位的体表面积的比率即为心脏指数。心脏指数的正常值范围为 2.2 至 2.5 L/min/m^2。心源性休克的心脏指数在未使用正性肌力药物情况下通常为 <1.8,而使用正性肌力药物情况下通常为 <2.0 至 2.2。[48]Reynolds HR, Hochman JS. Cardiogenic shock: current concepts and improving outcomes. Circulation. 2008;117:686-697.http://circ.ahajournals.org/content/117/5/686.fullhttp://www.ncbi.nlm.nih.gov/pubmed/18250279?tool=bestpractice.com
全身血管阻力 (systemic vascular resistance, SVR):这是心输出量、MAP 和 CVP 推导出的后负荷指标。
组织灌注的指标
供氧量 (oxygen delivery, DO2):运送至组织的氧气量由心输出量、血氧饱和度及血液中血红蛋白水平计算得来。DO2 >600 提示预后更好。[49]Pearse R, Dawson D, Fawcett J, et al. Early goal-directed therapy after major surgery reduces complications and duration of hospital stay. A randomised, controlled trial [ISRCTN38797445]. Crit Care. 2005;9:R687-R693.http://www.ncbi.nlm.nih.gov/pubmed/16356219?tool=bestpractice.com
混合静脉血氧饱和度:这是肺动脉中的血氧饱和度,是界定组织灌注整体充分性的标准。[50]Kandel G, Aberman A. Mixed venous oxygen saturation. Its role in the assessment of the critically ill patient. Arch Intern Med. 1983;143:1400-1402.http://www.ncbi.nlm.nih.gov/pubmed/6870412?tool=bestpractice.com[51]Nelson LD. Continuous venous oximetry in surgical patients. Ann Surg. 1986;203:329-333.http://www.ncbi.nlm.nih.gov/pubmed/3954486?tool=bestpractice.com正常的静脉饱和度在 65% 至 75% 之间。上腔静脉血氧饱和度通常比下腔静脉血氧饱和度高大约 8%,但在休克状态下,二者彼此相当。[52]Reinhart K, Kuhn HJ, Hartog C, et al. Continuous central venous and pulmonary artery oxygen saturation monitoring in the critically ill. Intensive Care Med. 2004;30:1572-1578.http://www.ncbi.nlm.nih.gov/pubmed/15197435?tool=bestpractice.com[53]Rivers EP, Ander DS, Powell D. Central venous oxygen saturation monitoring in the critically ill patient. Curr Opin Crit Care. 2001;7:204-211.http://www.ncbi.nlm.nih.gov/pubmed/11436529?tool=bestpractice.com在低供氧量的情况下,静脉饱和度持续处于 >80% 的状态意味着预后不良,因为这表明组织没有利用氧的能力,而且通常在心脏停搏复苏之后出现这种情况。[54]Rivers EP, Rady MY, Martin GB, et al. Venous hyperoxia after cardiac arrest: characterization of a defect in systemic oxygen utilization. Chest. 1992;102:1787-1793.http://www.ncbi.nlm.nih.gov/pubmed/1446489?tool=bestpractice.com在最初稳定期间,即使整体指标(例如血压和尿量)达到正常水平后,组织缺氧仍然在持续。如果不予纠正,将导致氧负平衡。[26]Rady MY, Rivers EP, Nowak RM. Resuscitation of the critically ill in the ED: responses of blood pressure, heart rate, shock index, central venous oxygen saturation, and lactate. Am J Emerg Med. 1996;14:218-225.http://www.ncbi.nlm.nih.gov/pubmed/8924150?tool=bestpractice.com氧负平衡由供应和需求之间的失衡引起,与器官功能障碍恶化有关。[55]Beal AL, Cerra FB. Multiple organ failure syndrome in the 1990s. Systemic inflammatory response and organ dysfunction. JAMA. 1994;271:226-233.http://www.ncbi.nlm.nih.gov/pubmed/8080494?tool=bestpractice.com早期纠正使静脉饱和度 >70%,提示更好的预后。[11]Rivers E, Nguyen B, Havstad S, et al. Early goal-directed therapy in the treatment of severe sepsis and septic shock. N Engl J Med. 2001 Nov 8;345(19):1368-1377.http://www.nejm.org/doi/full/10.1056/NEJMoa010307#t=articlehttp://www.ncbi.nlm.nih.gov/pubmed/11794169?tool=bestpractice.com<70% 的静脉饱和度是一项独立预测死亡率的指标。[56]Varpula M, Tallgren M, Saukkonen K, et al. Hemodynamic variables related to outcome in septic shock. Intensive Care Med. 2005;31:1066-1071.http://www.ncbi.nlm.nih.gov/pubmed/15973520?tool=bestpractice.com
乳酸盐水平是测量组织灌注的一项指标。水平 >4 mmol/L 与休克中更高的死亡率有关。碱过剩水平用于床旁复苏期间,以确定急性创伤患者的液体容量补充。
新兴技术
可使用新方法和设备来辅助休克评估,例如脉搏曲线分析导管、[57]Cottis R, Magee N, Higgins DJ. Haemodynamic monitoring with pulse-induced contour cardiac output (PiCCO) in critical care. Intensive Crit Care Nurs. 2003;19:301-307.http://www.ncbi.nlm.nih.gov/pubmed/14516759?tool=bestpractice.com[58]Hamilton TT, Huber LM, Jessen ME. PulseCO: a less-invasive method to monitor cardiac output from arterial pressure after cardiac surgery. Ann Thorac Surg. 2002;74:S1408-S1412.http://www.ncbi.nlm.nih.gov/pubmed/12400827?tool=bestpractice.com锂稀释曲线分析、[59]Jonas MM, Tanser SJ. Lithium dilution measurement of cardiac output and arterial pulse waveform analysis: an indicator dilution calibrated beat-by-beat system for continuous estimation of cardiac output. Curr Opin Crit Care. 2002;8:257-261.http://www.ncbi.nlm.nih.gov/pubmed/12386506?tool=bestpractice.com[60]Pearse RM, Ikram K, Barry J. Equipment review: an appraisal of the LiDCO plus method of measuring cardiac output. Crit Care. 2004;8:190-195.http://www.ncbi.nlm.nih.gov/pubmed/15153237?tool=bestpractice.com舌下二氧化碳分析仪、[36]Hofer CK, Müller SM, Furrer L, et al. Stroke volume and pulse pressure variation for prediction of fluid responsiveness in patients undergoing off-pump coronary artery bypass grafting. Chest. 2005;128:848-854.http://www.ncbi.nlm.nih.gov/pubmed/16100177?tool=bestpractice.com[61]Marik PE, Bankov A. Sublingual capnometry versus traditional markers of tissue oxygenation in critically ill patients. Crit Care Med. 2003;31:818-822.http://www.ncbi.nlm.nih.gov/pubmed/12626990?tool=bestpractice.com[62]Weil MH, Nakagawa Y, Tang W, et al. Sublingual capnometry: a new noninvasive measurement for diagnosis and quantitation of severity of circulatory shock. Crit Care Med. 1999;27:1225-1229.http://www.ncbi.nlm.nih.gov/pubmed/10446813?tool=bestpractice.com[63]Monnet X, Teboul JL. Volume responsiveness. Curr Opin Crit Care. 2007;13:549-553.http://www.ncbi.nlm.nih.gov/pubmed/17762234?tool=bestpractice.com和多普勒超声心动图。脉搏曲线和锂稀释曲线 (lithium dilution contour, Lidco) 分析仪是监测连续的心输出量的微创替代选择。脉搏曲线分析仪首先需要校准 Lidco,但结果似乎比较可靠,即使在心脏手术后立即进行。[58]Hamilton TT, Huber LM, Jessen ME. PulseCO: a less-invasive method to monitor cardiac output from arterial pressure after cardiac surgery. Ann Thorac Surg. 2002;74:S1408-S1412.http://www.ncbi.nlm.nih.gov/pubmed/12400827?tool=bestpractice.com舌下二氧化碳分析是针对组织缺氧的潜在良好标志,且对治疗干预反应迅速,因此可在目标导向治疗中起到重要作用。[61]Marik PE, Bankov A. Sublingual capnometry versus traditional markers of tissue oxygenation in critically ill patients. Crit Care Med. 2003;31:818-822.http://www.ncbi.nlm.nih.gov/pubmed/12626990?tool=bestpractice.com然而,在微循环灌注标志物的改善和临床预后之间并没有固定的联系。[64]Boerma EC, Ince C. The role of vasoactive agents in the resuscitation of microvascular perfusion and tissue oxygenation in critically ill patients. Intensive Care Med. 2010;36:2004-2018.http://link.springer.com/article/10.1007%2Fs00134-010-1970-xhttp://www.ncbi.nlm.nih.gov/pubmed/20811874?tool=bestpractice.com多普勒超声心动图用于评估流经心室和瓣膜的血流量。在发现心脏瓣膜异常方面该方法特别有用。它在发现休克的其他心脏病因(心脏压塞、MI)以及发现分布性休克的心脏受累方面也很有用。
用于确定下腔静脉直径和压缩性的床边超声,已经成为一项有前途的技术,可用于快速评估血管内容积状态并确定液体复苏的需求。目前,该技术在学术医疗中心之外很少使用。[65]Fields JM, Lee PA, Jenq KY, et al. The interrater reliability of inferior vena cava ultrasound by bedside clinician sonographers in emergency department patients. Acad Emerg Med. 2011;18:98-101.http://www.ncbi.nlm.nih.gov/pubmed/21414063?tool=bestpractice.com
 [Figure caption and citation for the preceding image starts]: 区分休克类型的参数和示例经准许,改编自文献 Rady MY.实验室到床边综述:在急诊科内进行复苏。重症监护.2005;9:170-176'. [Citation ends].
[Figure caption and citation for the preceding image starts]: 区分休克类型的参数和示例经准许,改编自文献 Rady MY.实验室到床边综述:在急诊科内进行复苏。重症监护.2005;9:170-176'. [Citation ends]. [Figure caption and citation for the preceding image starts]: 序贯性器官功能衰竭评估 (SOFA) 评分:初始评估评分≥7 提示严重休克,在重症监护患者中评分≥13 提示高死亡风险改编自 Vincent JL et al. Intensive Care Med,经 S Stratton, MD 允许。1996;22:707-710. [Citation ends].
[Figure caption and citation for the preceding image starts]: 序贯性器官功能衰竭评估 (SOFA) 评分:初始评估评分≥7 提示严重休克,在重症监护患者中评分≥13 提示高死亡风险改编自 Vincent JL et al. Intensive Care Med,经 S Stratton, MD 允许。1996;22:707-710. [Citation ends].