HIV 感染中急性精神状态改变的诊断需要尽快识别基础病因。
可能的感染性病因包括:
病毒性病因
单纯疱疹病毒 (HSV)、水痘带状疱疹病毒 (VZV) 和巨细胞病毒 (CMV) 性脑炎均为急性发病,彼此难以鉴别。HSV 是普通人群中散发性脑炎的一个常见病因,也可见于更为晚期的 HIV 感染患者中。VZV 是一种不常见的脑炎病因,弥散性感染累及神经系统者更可能见于 CD4+ 细胞计数 <200 个细胞/μL 的患者中。CMV 往往只见于晚期 HIV 感染且 CD4+ 细胞计数 <50 个细胞/μL 的患者中。大多数全身性体征无特异性,包括发热、不适、恶心和呕吐。中枢神经系统 (CNS) 症状包括头痛、意识模糊、言语障碍、癫痫发作和行为改变。可能出现局灶性神经系统功能缺陷,例如轻偏瘫或颅神经功能缺陷。患者可能有共济失调伴腱反射活跃和足跖反射阳性。也可能出现不自主运动(肌阵挛和震颤)、视野缺损和感觉障碍。
在未接受抗逆转录病毒治疗 (ART) 的患者中,需要紧急评估的急性表现也可能见于 EB 病毒相关的原发性中枢神经系统淋巴瘤。症状和体征可能与脑炎或脑膜炎所见类似,包括不明原因的头痛、视力或运动功能改变、协调不良、共济失调和癫痫发作。全身性特征包括恶心、眩晕和突发性耳聋。体格检查发现也包括各种局灶性神经系统功能缺陷,例如轻偏瘫、腱反射活跃、颅神经缺陷、不自主运动、视野缺损和感觉障碍。
细菌性病因
脑膜炎的细菌性病因包括肺炎链球菌、脑膜炎奈瑟菌和单核细胞增生李斯特菌。
在 HIV 感染患者中,若有结核病(TB)的流行病学危险因素,特别是存在呼吸系统症状或体征时,应考虑结核性脑膜炎和/或脑炎。 应分析进一步病史和检查是否存在肺结核或肺外结核的证据。 具体包括有呼吸短促、咳嗽、淋巴结病、腹痛和排尿困难病史。 发热、寒战、体重下降和盗汗可能提示有全身感染。 可能出现呼吸急促、呼吸音减弱、湿罗音和叩诊浊音等呼吸系统体征。 可能有胸腔积液体征。
神经梅毒可见于梅毒感染的任意分期。 也可能观察到脑膜刺激征、并发葡萄膜炎或颅神经病变。 三期梅毒患者可能出现反射减弱、共济失调、瞳孔不等、Argyll Robertson 瞳孔、颅神经病变和运动或感觉缺陷。 患者可能有相关的痴呆和偏执。
真菌性病因
寄生虫病因
精神状态急性改变的最初检查和后续管理可能包括:
毒理学筛查,以鉴别是否使用过阿片类制剂、可卡因、苯丙胺或镇静剂。
全血细胞计数 (FBC)、完整的化学检查和尿液分析,以排除感染、代谢紊乱和肝性脑病。
动脉血气分析,以评估是否有缺氧和酸中毒。
怀疑机会性感染时,应进行 CD4+ 细胞计数检测。若存在更为常见的感染病因,例如隐球菌或弓形虫病,细胞计数通常< 100 个细胞/μL,但若为 CMV 感染和进行性多灶性白质脑病 (PML) 时,则<50 个细胞/μL。
感染诊断性检查包括血液培养(2 组)、筛查性梅毒螺旋体酶免疫测定 (EIA) 或快速血浆反应素试验 (RPR),以及血清隐球菌抗原(通过乳胶凝集试验或侧向层析检测确定)。[40]Tang MW, Clemons KV, Katzenstein DA, et al. The cryptococcal antigen lateral flow assay: a point-of-care diagnostic at an opportune time. Crit Rev Microbiol. 2016 Aug;42(4):634-42.http://www.ncbi.nlm.nih.gov/pubmed/25612826?tool=bestpractice.com 在有中枢神经系统疾病的患者中,弓形虫血清学检查通常为阳性,但 IgG 阴性并不能排除弓形虫病感染的可能性。
胸部 X 线检查排除肺炎或其他可能的缺氧病因。
ECG,排除心肌梗死。
可能最终会考虑脑电图 (EEG),以排除癫痫发作活动和脑病。
神经影像
针对大多数出现精神状态改变的 HIV 感染患者,应考虑神经影像学检查。磁共振成像 (MRI) 是首选检查。计算机体层成像 (CT) 较 MRI 可能更为容易开展和迅速,但后者可提供更多的细节。
当极可能有结构性脑病变或用于诊断特定的疾病时,影像学检查较为重要。 当怀疑颅内感染时,应在腰椎穿刺前实行头颅影像学检查,以排肿物性病变和医源性脑疝的风险。 所有有局部神经功能缺陷和运动神经系统检查异常、颅神经缺陷、不自主运动、视野缺损、感觉障碍和癫痫发作的患者,均应实行头颅影像学检查。
MRI 或 CT 有助于鉴别中枢神经系统感染和肿瘤。患有弓形虫病时,可在基底神经节观察到环形增强病变,而在原发性中枢神经系统淋巴瘤中,可见灰质中有实质性或环形增强病变。CMV 感染时可见弥散性白质增强。脑积水可能提示隐球菌性脑膜炎或结核病。
隐球菌性脑膜炎也与增强和实质性病变有关,而患有 TB 时可出现水肿、脑膜基底肥厚或结核瘤。 患有PML 时可观察到 T1 加权影像有低信号白质病变及 T2 加权高信号。 患有疱疹时,观察到颞叶或扣带回中有脑回水肿和高信号强度。 患有神经梅毒时的影像学检查常正常,但可能的改变包括:泛发性大脑萎缩和脑室扩张、基底神经节多发性小型梗死灶以及梅毒性脑树胶肿。
MRI 或 CT 可能有助于区别 HIV 相关神经认知障碍(HAND)与其他病因所致的认知障碍。 患有无症状性神经认知障碍(ANI)时,MRI 正常,但在 HIV 相关痴呆(HAD)中,可能显示进行性脑萎缩、小脑变性、基底神经节萎缩和弥散性脑室周白质高信号的体征。 相反,阿尔茨海默病多表现为海马体积减小、颞叶内侧萎缩和后皮质萎缩。
如果患者最近有过中风,则 CT 显示脑实质低衰减(变暗)、丧失灰质-白质区别和脑沟消失。 MRI 显示弥散加权成像明亮, T2 图像上的缺血部位信号增强。
腰椎穿刺 (LP)
在出现颅内感染(例如,脑炎或脑膜炎)症状和体征的患者中,几乎均强制进行腰穿,除非存在特定的禁忌证(例如肿块病变或凝血病)。所有病例中均应记录开放压,这在隐球菌性脑膜炎的处理中至关重要。
脑脊液 (CSF) 分析应包括白细胞 (WBC) 计数和蛋白质/葡萄糖水平。同时可以进行脑脊液细菌、分枝杆菌和真菌培养及细胞学检查。
脑脊液淋巴细胞增多可见于弓形虫病、CMV、隐球菌感染、神经梅毒、结核病和原发性中枢神经系统淋巴瘤。脑脊液葡萄糖水平在隐球菌感染和原发性中枢神经系统淋巴瘤时可能会降低,并可在患结核病时显著降低。在患神经梅毒时,脑脊液葡萄糖水平通常正常;该水平仅在患弓形虫病的情况下罕见下降。脑脊液正常或脑脊液除蛋白水平轻度升高之外其他方面正常可见于进行性多灶性白质脑病,而脑脊液蛋白轻度升高可见于其他病毒性原因。隐球菌性脑膜炎和结核病均可导致脑脊液蛋白中度至高水平。
特定检查:
脑脊液隐球菌抗原对隐球菌高度敏感,具有特异性。
性病研究实验室 (Venereal Disease Research Laboratory) 脑脊液试验可用于鉴定梅毒。
可行聚合酶链反应 (PCR) 以鉴别 HSV、VZV 和 CMV(若 CD4 细胞计数低)。
PCR 对引起 PML 的 John Cunningham 病毒有诊断意义。
PCR 或核酸检测也可以鉴别弓形虫病或结核病,但在这一情况下,这些检查尚未被标准化。
可能需要进行脑活检来证实颅内淋巴瘤或其他局灶性病变的病因,特别是对经验性弓形虫病治疗试验无反应时。
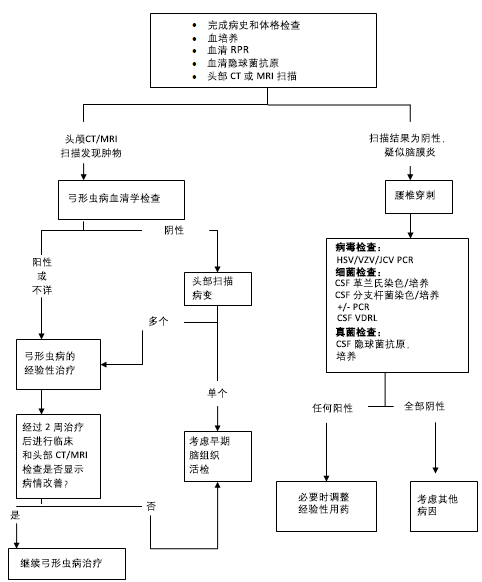 [Figure caption and citation for the preceding image starts]: HIV-相关精神状态改变的评估改编自:Tessier D, Dion H, Grossman DW, et al. HIV care: a primer and resource guide for family physicians. 2nd ed. Mississauga, Ont: College of Family Physicians of Canada; (c) 2001, 2002. 版权所有。加拿大家庭医生学会 (The College of Family Physicians of Canada);获准使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: HIV-相关精神状态改变的评估改编自:Tessier D, Dion H, Grossman DW, et al. HIV care: a primer and resource guide for family physicians. 2nd ed. Mississauga, Ont: College of Family Physicians of Canada; (c) 2001, 2002. 版权所有。加拿大家庭医生学会 (The College of Family Physicians of Canada);获准使用 [Citation ends].
疑似感染性急性精神状态改变的管理
抗菌剂是疑似脑膜炎的一线治疗药物,(一旦发现)应立即开始(治疗)。常用的抗生素包括万古霉素和三代头孢菌素(头孢曲松或头孢噻肟)。如果考虑单核细胞增生李斯特菌感染,应当添加氨苄西林。若有疑似细菌性脑脓肿的证据,则需要使用甲硝唑涵盖其他病原体。一旦确定致病原,将尽可能根据特定病原体的药敏结果进行个体化治疗。如果病原体为真菌/寄生虫,则开始时可以采用以下方案:
隐球菌感染需要两性霉素-B(可选择脂质体两性霉素)和氟胞嘧啶,然后是氟康唑。[41]World Health Organization. Guidelines for the diagnosis, prevention, and management of cryptococcal disease in HIV-infected adults, adolescents and children, March 2018: supplement to the 2016 consolidated guidelines of the use of antiretroviral drugs for treating and preventing HIV infection. March 2018 [internet publication].http://apps.who.int/iris/bitstream/handle/10665/260399/9789241550277-eng.pdf?sequence=1&isAllowed=y[42]Molloy SF, Kanyama C, Heyderman RS, et al; ACTA Trial Study Team. Antifungal combinations for treatment of cryptococcal meningitis in Africa. N Engl J Med. 2018 Mar 15;378(11):1004-17.https://www.nejm.org/doi/10.1056/NEJMoa1710922?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%3dwww.ncbi.nlm.nih.govhttp://www.ncbi.nlm.nih.gov/pubmed/29539274?tool=bestpractice.com 根据药物的可及性,可推荐其他诱导治疗方案。ART 应在诊断后至少延迟 5 周,以改善死亡率。[43]Boulware DR, Meya DB, Muzoora C, et al; COAT Trial Team. Timing of antiretroviral therapy after diagnosis of cryptococcal meningitis. N Engl J Med. 2014 Jun 26;370(26):2487-98.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4127879/http://www.ncbi.nlm.nih.gov/pubmed/24963568?tool=bestpractice.com
使用乙胺嘧啶、磺胺嘧啶和辅助的亚叶酸钙治疗刚地弓形虫感染,以预防血液系统毒性。使用乙胺嘧啶、亚叶酸钙和克林霉素作为代替方案。在 CD4 细胞计数低并且神经影像学检查提示弓形虫病的情况下,推荐经验性用药覆盖。
若为细菌和分枝杆菌感染,可以考虑皮质类固醇辅助治疗。 若临床病情恶化,尽管反复腰椎穿刺,仍有持续增高的开放压,也可能有必要行外科减压术(例如,分流或引流)。
一旦临床上怀疑诊断,应尽快开始阿昔洛韦经验性治疗,以覆盖单纯疱疹病毒和水痘带状疱疹病毒,而不必等待任何实验室检查或影像学检查结果。[39]Chaudhuri A, Kennedy PG. Diagnosis and treatment of viral encephalitis. Postgrad Med J. 2002 Oct;78(924):575-83.http://pmj.bmj.com/content/78/924/575.longhttp://www.ncbi.nlm.nih.gov/pubmed/12415078?tool=bestpractice.com 若后续检查证实 HSV 或 VZV 性脑炎,应继续阿昔洛韦治疗。 若证实 CMV 感染,则患者应改用静脉更昔洛韦联用膦甲酸进行初始处理。[15]Centers for Disease Control and Prevention. Guidelines for the prevention and treatment of opportunistic infections in HIV-infected adults and adolescents: recommendations from the Centers for Disease Control and Prevention, the National Institutes of Health, and the HIV Medicine Association of the Infectious Diseases Society of America. May 2018 [internet publication].https://aidsinfo.nih.gov/guidelines/html/4/adult-and-adolescent-opportunistic-infection/0
隐匿性精神状态改变
起病及进展隐匿是与 HIV 相关神经认知障碍或精神共病有关的常见特征。多数情况下,在排除了可解释认知水平下降的其他可能病因后,才可以确诊为 HIV 相关神经认知障碍。患者无任何局灶性神经系统体征或急性全身性疾病。HIV 相关神经认知障碍包括无症状神经认知损害、轻度神经认知功能障碍 (mild neurocognitive disorder, MND) 和 HIV 相关性痴呆。不过,在既往患有精神性、发育性或神经性疾病的患者中难以发现。[5]Antinori A, Arendt G, Becker JT, et al. Updated research nosology for HIV-associated neurocognitive disorders. Neurology. 2007 Oct 30;69(18):1789-99.http://www.ncbi.nlm.nih.gov/pubmed/17914061?tool=bestpractice.com[31]The Mind Exchange Working Group. Assessment, diagnosis and treatment of human immunodeficiency virus (HIV)-associated neurocognitive disorders (HAND): a consensus report of the Mind Exchange Program. Clin Infect Dis. 2013 Apr;56(7):1004-17.http://www.ncbi.nlm.nih.gov/pubmed/23175555?tool=bestpractice.com
由于精神性并存病可能与 HAND 并存,因此,可能难以互相区别。 原有抑郁的患者可能会报告持久的长期心境烦躁不安、焦虑、易怒、感觉绝望、失去自尊和快感缺乏(对惯常活动失去兴趣)。 抑郁患者也可能有认知困难,如,情景记忆、执行功能和处理速度受损,以及精神运动减慢、激动、注意力不集中、睡眠和食欲紊乱、疲乏和反复性死亡想法。[44]McDermott LM, Ebmeier KP. A meta-analysis of depression severity and cognitive function. J Affect Disord. 2009 Dec;119(1-3):1-8.http://www.ncbi.nlm.nih.gov/pubmed/19428120?tool=bestpractice.com
在未接受抗逆转录病毒治疗的患者中,HIV 相关神经认知障碍 (HAND) 的患病率最高,尽管血浆病毒载量得到了很好的控制,然而仍有可能罹患HAND。[4]Gray F, Chrétien F, Vallat-Decouvelaere AV, et al. The changing pattern of HIV neuropathology in the HAART era. J Neuropathol Exp Neurol. 2003 May;62(5):429-40.http://www.ncbi.nlm.nih.gov/pubmed/12769183?tool=bestpractice.com[5]Antinori A, Arendt G, Becker JT, et al. Updated research nosology for HIV-associated neurocognitive disorders. Neurology. 2007 Oct 30;69(18):1789-99.http://www.ncbi.nlm.nih.gov/pubmed/17914061?tool=bestpractice.com[8]Larussa D, Lorenzini P, Cingolani A, et al. Highly active antiretroviral therapy reduces the age-associated risk of dementia in a cohort of older HIV-1-infected patients. AIDS Res Hum Retroviruses. 2006 May;22(5):386-92.http://www.ncbi.nlm.nih.gov/pubmed/16706614?tool=bestpractice.com[45]Robertson KR, Smurzynski M, Parsons TD, et al. The prevalence and incidence of neurocognitive impairment in the HAART era. AIDS. 2007 Sep 12;21(14):1915-21.http://www.ncbi.nlm.nih.gov/pubmed/17721099?tool=bestpractice.com
隐匿性和进行性认知水平下降但并未影响日常生活活动,提示为 ANI。这些患者在神经心理测试中多显示有轻度障碍。
进行性认知水平下降,且能力受损影响了工作完成、家务或社交功能,则更多地提示 HIV 相关 MND。 神经心理学测试时,受损严重度与 ANI 相同,但已经影响了功能。
认知功能重度受损且显著干扰日常功能的患者可被诊断为 HAD。这些患者往往出现语言输出迟缓,且词语间停顿较长时间及较差的思维过程。也可能出现抑郁,以及情感贫乏或不稳、淡漠和回避社交,但通常无悲伤,这有助于将该情况与抑郁相鉴别。可能伴有步态异常和运动活动减少、额叶释放体征、痉挛状态和腱反射活跃。
进行性多灶性白质脑病可能由多瘤病毒感染导致。患者可能未接受抗逆转录病毒治疗,或者可能对治疗的免疫应答较差,使其易于发生机会性感染。认知损害较为隐匿,伴有行为改变、运动和视力损伤及局灶性神经系统功能缺陷(例如,轻偏瘫、共济失调、锥体束征、颅神经缺陷、不自主运动、感觉障碍和癫痫发作)。
精神状态改变也可能是由卒中、维生素 B12 缺乏症、甲状腺功能减退症、性腺机能减退症或肝性脑病等器质性疾病引起的。 患者更可能有全身累及。
中风:心脏病或梅毒病史可能提示中风。 精神状态的改变是急性的,与神经系统症状有关:例如,单侧无力或麻木;视力改变(单侧或双侧);说话和理解困难;失去协调能力;行走困难。 中风发生前的前驱症状可能包括重度头痛和意识错乱。 检查显示局部神经学体征,如单侧轻偏瘫、偏盲、失语症和共济失调。 可能出现心力衰竭。
维生素 B12 缺乏症:认知障碍,存在感觉异常、记忆丧失、步态障碍、下肢麻木和反射减弱,巴彬斯基征阳性,提示有周围神经病变,萎缩性舌炎提示维生素 B12 缺乏症。
肝性脑病:因乙型肝炎或丙型肝炎感染,或其他肝衰竭病因(例如,饮酒)引起的肝性脑病。可能出现肝脏疾病的皮肤红斑,例如蜘蛛痣、男子乳房女性化、肝肿大、腹水和黄疸。
检查:以鉴别病因
初始实验室检查:应根据病史(自患者以及可能时通过了解患者病情的知情者获得)和体格检查结果指导各项检查。应该指出的是,HIV 相关性痴呆患者并不了解其认知缺陷(疾病感缺失),所以,提供的信息可能不可靠。当认知重度受损时,病史的收集需要与知情者会谈,以及可能时进行神经心理测试和/或由职业治疗师进行评估。
全血细胞计数可能正常或显示大红细胞性贫血(见于维生素 B12 缺乏症或慢性酒精中毒)或异常 WBC 计数。
肝炎合并感染或慢性酒精中毒时,肝功能检查结果异常。
若怀疑维生素 B12 缺乏,应检测血清维生素 B12、同型半胱氨酸和甲基丙二酸。血清维生素 B12 <147.6 pmol/L (<200 pg/mL) 及血清同型半胱氨酸和甲基丙二酸水平升高具有诊断性。
若怀疑甲状腺功能减退、性腺功能减退或肾上腺功能不全,应分别检测促甲状腺激素、睾酮和皮质醇水平。
阻塞性睡眠呼吸暂停 (obstructive sleep apnoea, OSA) 可导致认知困难,并且在 HIV 感染者中增多。[46]Gingo MR, Balasubramani GK, Rice TB, et al. Pulmonary symptoms and diagnoses are associated with HIV in the MACS and WIHS cohorts. BMC Pulm Med. 2014 Apr 30;14:75.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4021087/http://www.ncbi.nlm.nih.gov/pubmed/24884738?tool=bestpractice.com 柏林问卷 (Berlin Questionnaire) 等工具American Sleep Apnea Association: Berlin questionnaire 可用于筛查是否存在 OSA。阳性筛查后应予转诊,以进行进一步检查。
脑脊液分析在非感染性神经认知障碍中的作用更具争议性。早期的研究发现,认知障碍与脑脊液中的 HIV 病毒载量有关。[47]Brew BJ, Pemberton L, Cunningham P, et al. Levels of human immunodeficiency virus type 1 RNA in cerebrospinal fluid correlate with AIDS dementia stage. J Infect Dis. 1997 Apr;175(4):963-6.http://www.ncbi.nlm.nih.gov/pubmed/9086160?tool=bestpractice.com 更近的研究主要关注 CNS 中的自主病毒复制,表现为较高的 CSF/血浆病毒载量比,伴随神经和认知障碍。[48]Soulie C, Fourati S, Lambert-Niclot S, et al. HIV genetic distance between plasma and CSF in patients with neurological disorders. Dubrovnik, Croatia: International HIV and Hepatitis Drug Resistance Workshop; June 2010.[49]Eggers C, Hertogs K, Sturenburg HJ, et al. Delayed central nervous system virus suppression during highly active antiretroviral therapy is associated with HIV encephalopathy, but not with viral drug resistance or poor central nervous system drug penetration. AIDS. 2003 Sep 5;17(13):1897-906.http://www.ncbi.nlm.nih.gov/pubmed/12960822?tool=bestpractice.com CSF 和血浆之间的病毒载量可能存在不一致性,当无法在血清中检测到病毒负载量时,而可在 CSF 中检测到。CSF 中的这一病毒存在对是否需要改变抗逆转录病毒药物(以支持在 CNS 中具有良好的穿透和有效性)具有临床意义。[31]The Mind Exchange Working Group. Assessment, diagnosis and treatment of human immunodeficiency virus (HIV)-associated neurocognitive disorders (HAND): a consensus report of the Mind Exchange Program. Clin Infect Dis. 2013 Apr;56(7):1004-17.http://www.ncbi.nlm.nih.gov/pubmed/23175555?tool=bestpractice.com[50]Letendre SL, McCutchan JA, Childers ME, et al. Enhancing antiretroviral therapy for human immunodeficiency virus cognitive disorders. Ann Neurol. 2004 Sep;56(3):416-23.http://www.ncbi.nlm.nih.gov/pubmed/15349869?tool=bestpractice.com[51]Letendre S, Marquie-Beck J, Capparelli E, et al. Validation of the CNS penetration-effectiveness rank for quantifying antiretroviral penetration into the central nervous system. Arch Neurol. 2008 Jan;65(1):65-70.http://archneur.jamanetwork.com/article.aspx?articleid=795059http://www.ncbi.nlm.nih.gov/pubmed/18195140?tool=bestpractice.com[52]De Luca A, Ciancio BC, Larussa D, et al. Correlates of independent HIV-1 replication in the CNS and of its control by antiretrovirals. Neurology. 2002 Aug 13;59(3):342-7.http://www.ncbi.nlm.nih.gov/pubmed/12177366?tool=bestpractice.com[53]Canestri A, Lescure FX, Jaureguiberry S, et al. Discordance between cerebral spinal fluid and plasma HIV replication in patients with neurological symptoms who are receiving suppressive antiretroviral therapy. Clin Infect Dis. 2010 Mar 1;50(5):773-8.http://www.ncbi.nlm.nih.gov/pubmed/20100092?tool=bestpractice.com[54]European AIDS Clinical Society. Guidelines: version 9.1. October 2018 [internet publication].http://www.eacsociety.org/guidelines/eacs-guidelines/eacs-guidelines.html 但是应注意,在一项随机对照临床试验中,中枢神经系统靶向抗逆转录病毒治疗无法证明对 HIV 相关神经认知障碍患者的神经认知表现有显著获益。[55]Ellis R, Vaida F, Letendre S, et al. A randomized controlled trial of a central nervous system-targeted ART strategy for HIV-associated neurocognitive disorders. Abstract 20. Atlanta, GA: 20th Conference on Retroviruses and Opportunistic Infections (CROI); March 2013.
其他检查
认知功能筛查、神经心理测试和其他筛查工具
欧洲 AIDS 临床学会指南建议,在无任何明显混淆病症的患者中,通过以下三个问题进行认知障碍筛查。
您是否出现频繁的记忆丧失(例如,忘记发生过特定的事件,甚至更近期的事件,或预约等)?
您是否感觉您在推理、计划活动或解决问题方面变得迟缓?
您是否有注意力集中困难(例如,专注于一个对话、一本书或一部电影)?
对其中一个或多个问题回答“是”可能提示认知障碍,尽管不一定与 HIV 有关。[54]European AIDS Clinical Society. Guidelines: version 9.1. October 2018 [internet publication].http://www.eacsociety.org/guidelines/eacs-guidelines/eacs-guidelines.html 如果筛查结果为阴性,应当在 2 年后重复这些问题。
HIV 痴呆量表 (HIV Dementia Scale, HDS) 和蒙特利尔认知评估量表 (Montreal Cognitive Assessment, MoCA) 等筛查工具对于鉴别认知困难有一定的用处。不过,这些工具对目前最为常见的更轻度的 HIV 相关神经认知障碍常常缺乏敏感性,而相对较高的敏感性常以较低的特异性为代价。同时,这些工具对 HIV 相关神经认知障碍中所见的损害类型无特异性;必须根据病史、临床检查和实验室检查的情况解释结果。[31]The Mind Exchange Working Group. Assessment, diagnosis and treatment of human immunodeficiency virus (HIV)-associated neurocognitive disorders (HAND): a consensus report of the Mind Exchange Program. Clin Infect Dis. 2013 Apr;56(7):1004-17.http://www.ncbi.nlm.nih.gov/pubmed/23175555?tool=bestpractice.com
HDS 评估了反向眼球扫视运动错误(向被刺激侧对侧的自发眼球运动)、5 分钟后回忆起 4 项物品以及定时字母书写和画立方体。[56]Power C, Selnes OA, Grim JA, et al. HIV Dementia Scale: a rapid screening test. J Acquir Immune Defic Syndr Hum Retrovirol. 1995 Mar 1;8(3):273-8.http://www.ncbi.nlm.nih.gov/pubmed/7859139?tool=bestpractice.com HDS 的最高评分为 16 分,评分为 10 分或更少通常被认为异常。填写者需要花费几分钟完成,但非神经内科医师完成反向眼球扫视运动错误任务常常有困难。目前有人口统计学校正后的规范标准。[57]Morgan EE, Woods SP, Scott JC, et al. Predictive validity of demographically adjusted normative standards for the HIV Dementia Scale. J Clin Exp Neuropsychol. 2008 Jan;30(1):83-90.http://www.ncbi.nlm.nih.gov/pubmed/17852582?tool=bestpractice.com 另一种评分方法使用 14 或更小的截断值,可将敏感性增高至 83%-88%(分别见于有和无认知主诉的患者中),特异性范围是 63%-76%。[58]Simioni S, Cavassini M, Annoni JM, et al. Cognitive dysfunction in HIV patients despite long-standing suppression of viremia. AIDS. 2010 Jun 1;24(9):1243-50.http://www.ncbi.nlm.nih.gov/pubmed/19996937?tool=bestpractice.com 可自纽约州卫生部 AIDS 研究所的 HIV 临床资源网站获得 HDS 的详细信息。HIV Clinical Resource: mental health screening tools - HDS (HIV Dementia Scale)
MoCA 是一项简单的认知测试,最初开发用于筛查老年人群的轻度认知障碍。[59]Nasreddine ZS, Phillips NA, Bédirian V, et al. The Montreal Cognitive Assessment, MoCA: a brief screening tool for mild cognitive impairment. J Am Geriatr Soc. 2005 Apr;53(4):695-9.http://www.ncbi.nlm.nih.gov/pubmed/15817019?tool=bestpractice.com 填写者需要花费大约 10 分钟,目前有几种语言版本可用。The Montreal Cognitive Assessment 当将障碍分类阈值设定为极高时 (≤27/30),根据神经心理测试测定的认知障碍敏感性是 90%,包括轻型,但特异性极低,仅为 43%。目前有不同截断值的敏感性和特异性可供使用。[60]Overton ET, Azad TD, Parker N, et al. The Alzheimer's disease-8 and Montreal Cognitive Assessment as screening tools for neurocognitive impairment in HIV-infected persons. J Neurovirol. 2013 Feb;19(1):109-16.http://www.ncbi.nlm.nih.gov/pubmed/23345074?tool=bestpractice.com 若应用现代心理测验方法来对单个项目评分,可以进一步提高总体精确度。[61]Brouillette MJ, Mayo N, Fellows LK, et al. A better screening tool for HIV-associated neurocognitive disorders: is it what clinicians need? AIDS. 2015 May 15;29(8):895-902.https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4444425/http://www.ncbi.nlm.nih.gov/pubmed/25291105?tool=bestpractice.com
简单的神经心理学测验系列包括:简要神经认知筛查、[45]Robertson KR, Smurzynski M, Parsons TD, et al. The prevalence and incidence of neurocognitive impairment in the HAART era. AIDS. 2007 Sep 12;21(14):1915-21.http://www.ncbi.nlm.nih.gov/pubmed/17721099?tool=bestpractice.com 霍普金斯言语学习测试-修订版(Hopkins Verbal Learning Test-Revised, HVLT-R;全面回忆)及Grooved钉板非优势手测试 (PND)配对进行;和 HVLT-R 及韦氏成人智力量表-III (WAIS-III) 数字符号 (DS) 亚组测试。[62]Carey CL, Woods SP, Rippeth JD, et al. Initial validation of a screening battery for the detection of HIV-associated cognitive impairment. Clinic Neuropsychol. 2004 May;18(2):234-48.http://www.ncbi.nlm.nih.gov/pubmed/15587671?tool=bestpractice.com 由神经心理医师负责完成这些测试。
筛查工具也可能对精神共病的评估有用。
患者健康问卷-2 (Patient Health Questionnaire-2) 询问患者在过去 2 周出现抑郁情绪和快感缺失的频率。评分范围为 0-6 分,评分为 3 表示进行筛查的最佳临界值Patient Health Questionnaire-2 (PHQ-2) 在进行患者健康问卷-9 调查 (Patient Health Questionnaire-9) 后,应进行阳性筛查。Patient Health Questionnaire-9 (PHQ-9)
CAGE-AID 量表是一个简易筛查工具,用于识别酗酒或药物滥用;筛查期间,询问患者以下 4 个问题:
您是否曾经感觉需要减少您的酒精或药物使用?
是否有人曾经因为批评您使用酒精或药物而使您恼怒?
您是否曾经因为您在饮酒或使用药物期间所做过的一些事情而感觉内疚?
您是否曾经饮用饮料或使用药物来稳定您的神经或克服宿醉(即,作为醒酒物质)?
2 分或更高的评分可能提示药物或酒精问题。[63]Brown RL, Rounds LA. Conjoint screening questionnaires for alcohol and other drug abuse: criterion validity in a primary care practice. Wis Med J. 1995;94(3):135-40.http://www.ncbi.nlm.nih.gov/pubmed/7778330?tool=bestpractice.com
 [Figure caption and citation for the preceding image starts]: HIV-相关精神状态改变的评估改编自:Tessier D, Dion H, Grossman DW, et al. HIV care: a primer and resource guide for family physicians. 2nd ed. Mississauga, Ont: College of Family Physicians of Canada; (c) 2001, 2002. 版权所有。加拿大家庭医生学会 (The College of Family Physicians of Canada);获准使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: HIV-相关精神状态改变的评估改编自:Tessier D, Dion H, Grossman DW, et al. HIV care: a primer and resource guide for family physicians. 2nd ed. Mississauga, Ont: College of Family Physicians of Canada; (c) 2001, 2002. 版权所有。加拿大家庭医生学会 (The College of Family Physicians of Canada);获准使用 [Citation ends].