病史和查体
关键诊断因素
存在的危险因素
关键的危险因素包括眼压 >23mmHg、年龄 >50岁、青光眼家族史以及黑种人。
杯盘比>0.4
杯盘比>0.4具有更大的发病风险。
当杯盘比为 0.7 时,可能为正常的解剖变异,但是,如果初始比值为 0.1,比值变为 0.3 也可能提示青光眼。
证实比值增大远比一次检查比值结果更有意义。[1]
在高眼压症治疗研究(OHTS)中证实,比值在这一范围内时疾病的进展较快。[11]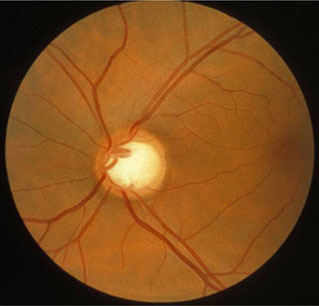 [Figure caption and citation for the preceding image starts]: 视盘杯凹的眼底照相。 随着时间的进展,杯盘比扩大可能提示青光眼。Robert B. Avery, MD, PhD收集 [Citation ends].
[Figure caption and citation for the preceding image starts]: 视盘杯凹的眼底照相。 随着时间的进展,杯盘比扩大可能提示青光眼。Robert B. Avery, MD, PhD收集 [Citation ends]. [Figure caption and citation for the preceding image starts]: 正常视盘的眼底彩照Robert B. Avery, MD, PhD收集 [Citation ends].
[Figure caption and citation for the preceding image starts]: 正常视盘的眼底彩照Robert B. Avery, MD, PhD收集 [Citation ends].
视神经杯切迹
几乎都被诊断为该疾病。[1]
周边视力缺损
若不存在其他可识别病因,例如视网膜脱离或累及视路的卒中,通过视野的缺失部分(对应于视盘外观)则可证实。
提示为晚期疾病。[1]
眼压升高
尽管很常见,50%未确诊的患者在确诊时可能检查结果正常。[12]
暗点
在视野检查中发现。
视网膜神经纤维层丢失
现作为诊断因素已在临床上应用。[1]
视网膜出血
出现在视盘上,或邻近视盘。
危险因素
使用此内容应接受我们的免责声明。
