诊断步骤
诊断基于患者的病史和12导联ECG,并通过观察其对于刺激的反应排除诊断其他心动过速。然而,检查ECG往往并不会揭示病因。[7][8]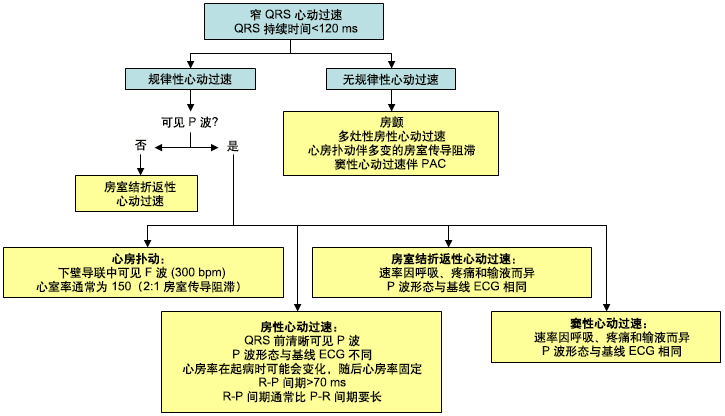 [Figure caption and citation for the preceding image starts]: 区分房性心动过速与其他窄QRS波群心动过速的诊断程序。AV=房室,PAC=房性早搏。Sarah Stahmer, MD收集 [Citation ends].
[Figure caption and citation for the preceding image starts]: 区分房性心动过速与其他窄QRS波群心动过速的诊断程序。AV=房室,PAC=房性早搏。Sarah Stahmer, MD收集 [Citation ends].
病史/体格检查
患者既往可能存在心脏病、慢性阻塞性肺病 (COPD) [9]或哮喘病史。用药史可能发现患者服用过地高辛、氨茶碱、β 受体激动剂、排钾利尿剂、非处方感冒或鼻窦炎药或物质滥用。可能还存在近期房颤消融史。[10]可能会出现胸痛、气短、恶心/呕吐、头晕、晕厥、心悸,或疲劳或虚弱的症状。如果存在充血性心力衰竭,体格检查可听到湿啰音或发现水肿。
ECG/心电遥测设备
局灶性房性心动过速(局灶性 AT)的心房率通常介于 100 和 250 bpm 之间。通常最初几搏为心房率温醒。心律失常往往在很短的时间内发作,并且会突然发生,突然终止。
ECG会显示心房P波,而其形态也会不同于窦性P波。PR间期>0.12 ms,因此将这一心律失常与交界性心动过速逆行传导区分开来。aVL和V1导联中的P波形态或可提供起源部位的线索。P波在V1导联呈正向,预测房速起源于左心房病灶的敏感度为93%,特异度为88%。相反,P波在aVL导联呈正向或正负双向,预测房速起源于右心房病灶的敏感度为88%,特异度为79%。[11] [Figure caption and citation for the preceding image starts]: 有缺血性心肌病的 55 岁患者的局灶性房性心动过速Sarah Stahmer, MD收集 [Citation ends].
[Figure caption and citation for the preceding image starts]: 有缺血性心肌病的 55 岁患者的局灶性房性心动过速Sarah Stahmer, MD收集 [Citation ends].
只要心房率不是过快,每个P波都会传导至心室。如果心房率过快,或是存在药物(特别是地高辛)所致AV结疾病或AV结抑制,则可能出现文氏或莫氏Ⅰ型Ⅱ度房室传导阻滞。对于地高辛中毒而言,除了会出现房性心动过速和AV结传导阻滞以外,往往还会出现非心房组织自律性异常的迹象,如房室交界区或心室异位。
24 小时动态 (Holter) ECG 记录对一周出现若干次一过性局灶性 AT 的患者可能有帮助。对于发作不频繁的患者,事件记录器或可携带式心律失常记录器比24小时动态心电图更有用。[1]
低钾血症可独立导致非窦心房组织自发除极,特别是对于服用地高辛的患者而言,更是如此。
迷走神经刺激或腺苷
持续不断的心动过速如果对于疼痛、呼吸和交感/副交感神经张力变化无正常的变化反应,即不具有这些典型的窦性心动过速表现,则表明其为非窦性起源。迷走神经刺激或无效,或导致AV结传导阻滞。AV结传导阻滞可降低心室率,但对心房率并无影响。
迷走神经刺激或腺苷可终止心动过速,但较为少见。迷走神经刺激有助于区分房性心动过速及其他病因所致室上性心动过速。
 [Figure caption and citation for the preceding image starts]: 静脉使用6 mg腺苷的反应Sarah Stahmer, MD收集 [Citation ends].房性心动过速的鉴别诊断通常包括窦性心动过速、AV结折返性心动过速和心房扑动。
[Figure caption and citation for the preceding image starts]: 静脉使用6 mg腺苷的反应Sarah Stahmer, MD收集 [Citation ends].房性心动过速的鉴别诊断通常包括窦性心动过速、AV结折返性心动过速和心房扑动。
窦性心动过速表现为一过性减慢,AV传导阻滞前(如果发生)窦性心率减缓,PR间期延长。
AV结折返性心动过速会突然停止,并在暂停后恢复窦性节律。
心房扑动会因AV传导阻滞而使心室率一过性减缓。特征性扑动波被揭示,且不受影响。
这并非是万无一失的治疗干预,一些房性心动过速,特别是折返性房性心动过速,面对这些刺激会发生中断。大多数对迷走神经刺激无反应,或出现一过性AV传导阻滞伴持续心房除极(P波)。
进一步检测
血清分析应依据临床可疑病因。应常规监测血清电解质。适时检查可致患者出现这些节律的药物水平,特别是茶碱和地高辛。如果怀疑患者存在滥用药物的情况,特别是可卡因、苯丙胺和乙醇时,定量辅助性数据可能很有价值。促甲状腺素(TSH)水平有助于排除甲状腺功能亢进。
对于怀疑潜在病因为既往未确诊的心脏疾病的患者而言,超声心动图很有帮助,如心脏瓣膜病和心肌病。对于存在血流动力学受损或心力衰竭证据的患者应尽快进行超声心动图检查。
对于那些诊断不明确或经验性治疗无效的患者而言,电生理(EPS)测试可以帮助其确定心律失常的起源和部位。
使用此内容应接受我们的免责声明。
