建议根据脱水程度给予不同治疗方案。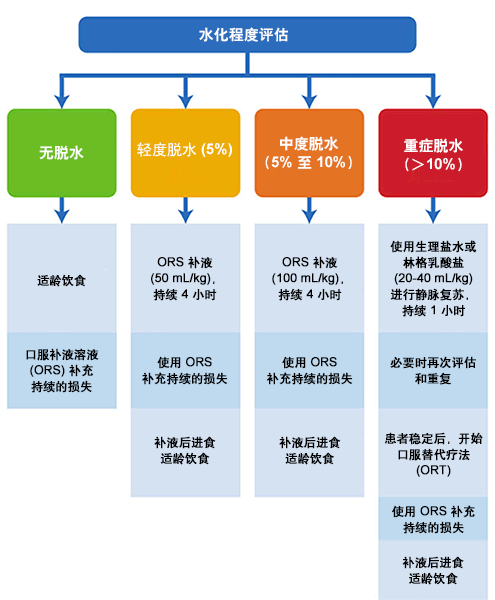 [Figure caption and citation for the preceding image starts]: 儿童急性胃肠炎管理法则改编自加拿大儿科协会,营养和消化病委员会。口服补液疗法和早期重新进食在儿童胃肠炎中的管理。Paediatr Child Health。2006;11:527-531.经授权使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 儿童急性胃肠炎管理法则改编自加拿大儿科协会,营养和消化病委员会。口服补液疗法和早期重新进食在儿童胃肠炎中的管理。Paediatr Child Health。2006;11:527-531.经授权使用 [Citation ends].
所有患者适用的一般方法
管理的基础是使用口服补液疗法 (ORT) 与适当的口服补液溶液 (ORS),结合适宜年龄的饮食。[25]Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006;11:527-531.http://www.cps.ca/documents/position/oral-rehydration-therapy[27]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003;52:1-16.http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htmhttp://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com为轻度脱水患儿补液时,ORT 至少和静脉 (IV) 输液疗法一样有效。[33]Bellemare S, Hartling L, Wiebe N, et al. Oral rehydration versus intravenous therapy for treating dehydration due to gastroenteritis in children: a meta-analysis of randomized controlled trials. BMC Med. 2004;2:11.https://bmcmedicine.biomedcentral.com/articles/10.1186/1741-7015-2-11http://www.ncbi.nlm.nih.gov/pubmed/15086953?tool=bestpractice.com[34]Fonseca BK, Holdgate A, Craig JC. Enteral vs intravenous rehydration therapy for children with gastroenteritis: a meta-analysis of randomized controlled trials. Arch Pediatr Adolesc Med. 2004;158:483-490.http://jamanetwork.com/journals/jamapediatrics/fullarticle/485711http://www.ncbi.nlm.nih.gov/pubmed/15123483?tool=bestpractice.com与 IV 治疗相比,ORT 创伤更小、更便宜、更容易给药,并且它可以在包括家庭的各种环境下给药。[34]Fonseca BK, Holdgate A, Craig JC. Enteral vs intravenous rehydration therapy for children with gastroenteritis: a meta-analysis of randomized controlled trials. Arch Pediatr Adolesc Med. 2004;158:483-490.http://jamanetwork.com/journals/jamapediatrics/fullarticle/485711http://www.ncbi.nlm.nih.gov/pubmed/15123483?tool=bestpractice.com[35]Leung AK, Darling P, Auclair C. Oral rehydration therapy - a review. J R Soc Health. 1987;107:64-67.http://www.ncbi.nlm.nih.gov/pubmed/3108503?tool=bestpractice.com
市场上可以买到许多种有效的 ORS 合剂,已证实它们是安全的。不鼓励使用含非生理浓度的葡萄糖和电解质的液体,例如碳酸饮料和加糖的果汁,因为他们有较高的碳水化合物含量,非常低的电解质含量以及较高渗透性。[36]Sandhu BK; European Society of Paediatric Gastroenterology, Hepatology and Nutrition Working Group on Acute Diarrhoea. Rationale for early feeding in childhood gastroenteritis. J Pediatr Gastroenterol Nutr. 2001;33(suppl 2):S13-S16.http://www.ncbi.nlm.nih.gov/pubmed/11698780?tool=bestpractice.com如果摄入这些高渗性溶液足够大量时,可导致渗透性腹泻。还应特别告知家长不要给急性胃肠炎患儿喝白开水,因为只单纯摄入水可能会导致低钠血症和低血糖。
早期的再进食在临床和营养方面均有益处。[25]Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006;11:527-531.http://www.cps.ca/documents/position/oral-rehydration-therapy[37]Gregorio GV, Dans LF, Silvestre MA. Early versus delayed refeeding for children with acute diarrhoea. Cochrane Database Syst Rev. 2011;(7):CD007296.http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD007296.pub2/fullhttp://www.ncbi.nlm.nih.gov/pubmed/21735409?tool=bestpractice.com病程:有高质量的证据表明,早期重新进食治疗的儿童比饥饿和逐渐重新进食治疗的儿童有更好的体重增加和更短的腹泻病程。[36]Sandhu BK; European Society of Paediatric Gastroenterology, Hepatology and Nutrition Working Group on Acute Diarrhoea. Rationale for early feeding in childhood gastroenteritis. J Pediatr Gastroenterol Nutr. 2001;33(suppl 2):S13-S16.http://www.ncbi.nlm.nih.gov/pubmed/11698780?tool=bestpractice.com[38]Brown KH, Gastanaduy AS, Saavedra JM, et al. Effects of continued oral feeding on clinical and nutritional outcomes of acute diarrhea in children. J Pediatr. 1988;112:191-200.http://www.ncbi.nlm.nih.gov/pubmed/3339500?tool=bestpractice.com[39]Sandhu BK, Isolauri E, Walker-Smith JA, et al. A multicenter study on behalf of the European Society of Paediatric Gastroenterology and Nutrition Working Group on Acute Diarrhoea. Early feeding in childhood gastroenteritis. J Pediatr Gastroenterol Nutr. 1997;24:522-527.http://www.ncbi.nlm.nih.gov/pubmed/9161945?tool=bestpractice.com系统评价或者受试者>200名的随机对照临床试验(RCT)。它诱导产生消化酶、改善营养物质的吸收、增强肠上皮细胞的再生、促进恢复二糖酶、减少感染所致的肠道通透性的改变、减少腹泻发病时间、维持成长并改善营养效果。[2]Leung AK. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. In: Carter LV, ed. Child nutrition research advances. New York, NY: Nova Science Publishers, Inc; 2007.[36]Sandhu BK; European Society of Paediatric Gastroenterology, Hepatology and Nutrition Working Group on Acute Diarrhoea. Rationale for early feeding in childhood gastroenteritis. J Pediatr Gastroenterol Nutr. 2001;33(suppl 2):S13-S16.http://www.ncbi.nlm.nih.gov/pubmed/11698780?tool=bestpractice.com[38]Brown KH, Gastanaduy AS, Saavedra JM, et al. Effects of continued oral feeding on clinical and nutritional outcomes of acute diarrhea in children. J Pediatr. 1988;112:191-200.http://www.ncbi.nlm.nih.gov/pubmed/3339500?tool=bestpractice.com[39]Sandhu BK, Isolauri E, Walker-Smith JA, et al. A multicenter study on behalf of the European Society of Paediatric Gastroenterology and Nutrition Working Group on Acute Diarrhoea. Early feeding in childhood gastroenteritis. J Pediatr Gastroenterol Nutr. 1997;24:522-527.http://www.ncbi.nlm.nih.gov/pubmed/9161945?tool=bestpractice.com复合碳水化合物含量较高的食物(大米、谷物、面包、小麦和土豆)、瘦肉、水果和蔬菜有很好的耐受性。除了部分暂时继发性双糖酶缺乏儿童患者之外,大多数急性胃肠炎儿童患者能耐受牛奶和含乳糖的饮食。应避免单糖和脂肪含量高的食物。
标准治疗建议
除了针对脱水的补液外,应按如下管理病毒性胃肠炎患者。
日常液体维持要求是首10 kg 体重为 100 mL/kg,下个 10 kg 体重为 50 mL/kg,超过 20 kg 后每 1 kg 体重为 20 mL/kg。通常由适龄饮食供给。
母乳喂养的婴幼儿,应继续母乳喂养。
非母乳喂养的婴幼儿重新进食时,无需稀释配方奶粉或进食无乳糖配方奶粉。[25]Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006;11:527-531.http://www.cps.ca/documents/position/oral-rehydration-therapy[27]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003;52:1-16.http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htmhttp://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
应增加婴儿人工喂养或母乳喂养的次数。
儿童应继续进食适龄饮食。[25]Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006;11:527-531.http://www.cps.ca/documents/position/oral-rehydration-therapy[27]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003;52:1-16.http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htmhttp://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
昂丹司琼
当呕吐干扰 ORT 时,应考虑使用昂丹司琼。必要时使用口服或单剂量昂丹司琼,而不是 IV 昂丹司琼。药物治疗可用于住院和门诊患者,但只有对患者进行临床评估之后才可使用。对于主要症状为腹泻的儿童患者,应慎用药物治疗,因为这可能会加重腹泻。对胃肠炎相关呕吐的患者,临床医生必须平衡止吐治疗确认的益处与成本和不良反应的风险。[40]Leung AK, Robson WL. In children with vomiting related to acute gastroenteritis, are antiemetic medications an effective adjunct to fluid and electrolyte therapy? Part B: clinical commentary. Paediatr Child Health. 2008;13:393-394.http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2532885/http://www.ncbi.nlm.nih.gov/pubmed/19412370?tool=bestpractice.com[41]Leung AK, Robson WL. Acute gastroenteritis in children: role of anti-emetic medication for gastroenteritis-related vomiting. Paediatr Drugs. 2007;9:175-184.http://www.ncbi.nlm.nih.gov/pubmed/17523698?tool=bestpractice.com[42]Leung AK, Robson WL. In children with vomiting related to acute gastroenteritis, are anti-emetic medications an effective adjunct to fluid and electrolyte therapy? Part A: evidence-based answer and summary. Paediatr Child Health. 2008;13:391-394.http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2532883/http://www.ncbi.nlm.nih.gov/pubmed/19412369?tool=bestpractice.com[43]Fedorowicz Z, Jagannath VA, Carter B. Antiemetics for reducing vomiting related to acute gastroenteritis in children and adolescents. Cochrane Database Syst Rev. 2011;(9):CD005506.http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD005506.pub5/fullhttp://www.ncbi.nlm.nih.gov/pubmed/21901699?tool=bestpractice.com[44]Carter B, Fedorowicz Z. Antiemetic treatment for acute gastroenteritis in children: an updated Cochrane systematic review with meta-analysis and mixed treatment comparison in a Bayesian framework. BMJ Open. 2012;2:e000622.http://bmjopen.bmj.com/content/2/4/e000622.longhttp://www.ncbi.nlm.nih.gov/pubmed/22815462?tool=bestpractice.com [  ]Is there randomized controlled trial evidence to support the use of antiemetics for reducing vomiting in children and adolescents with acute gastroenteritis?http://cochraneclinicalanswers.com/doi/10.1002/cca.403/full显示答案
]Is there randomized controlled trial evidence to support the use of antiemetics for reducing vomiting in children and adolescents with acute gastroenteritis?http://cochraneclinicalanswers.com/doi/10.1002/cca.403/full显示答案
无脱水的儿童
治疗的目的是提供足够的液体,以弥补胃肠道的损失和维持身体需求。
除了正常饮食之外,体重低于 10 kg 的儿童每次呕吐或腹泻大便后应接受 60 至 120 mL 的 ORS,而体重大于 10 kg 的儿童每次呕吐或腹泻大便后除了正常每日饮食,还应接受 120 至 240 mL 的 ORS。[27]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003;52:1-16.http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htmhttp://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
应开始执行标准治疗建议。
轻度脱水儿童 (<5%)
轻度脱水体征包括:警戒状态、尿排出量轻微减少、轻微增加的口渴、稍干黏膜、轻度升高的心率、正常毛细血管再充盈、正常皮肤弹性、正常的眼睛和正常前囟门。[25]Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006;11:527-531.http://www.cps.ca/documents/position/oral-rehydration-therapy轻度脱水儿童应进行持续 4 小时 50 mL/kg 的 ORS 治疗。[25]Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006;11:527-531.http://www.cps.ca/documents/position/oral-rehydration-therapy[27]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003;52:1-16.http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htmhttp://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
持续的损失应由 ORS 补充。体重小于 10 kg 的儿童每次呕吐或腹泻大便应接受 60 至 120 mL 的 ORS,而体重大于 10 kg 的儿童每次呕吐或腹泻大便应接受 120 至 240 mL 的 ORS。[27]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003;52:1-16.http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htmhttp://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
补液之后,应开始标准治疗建议。
中度脱水儿童 (5% 至 10%)
中度脱水的体征包括:警戒状态、疲劳或易怒、尿排出量减少、中度程度的口渴、黏膜干燥、心率加快、毛细血管再充盈时间延长时间、皮肤弹性下降、眼睛凹陷和前囟门凹陷。[25]Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006;11:527-531.http://www.cps.ca/documents/position/oral-rehydration-therapy中度脱水儿童应进行持续 4 小时 100 mL/kg 的 ORS 治疗。[25]Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006;11:527-531.http://www.cps.ca/documents/position/oral-rehydration-therapy[27]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003;52:1-16.http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htmhttp://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
持续的损失应由 ORS 补充。体重小于 10 kg 的儿童每次呕吐或腹泻大便应接受 60 至 120 mL 的 ORS,而体重大于 10 kg 的儿童每次呕吐或腹泻大便应接受 120 至 240 mL 的 ORS。[27]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003;52:1-16.http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htmhttp://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
补液之后,应开始标准治疗建议。
重症脱水儿童 (>10%)
重症脱水体征包括:冷漠或昏睡状态、尿量明显减少或无尿、大大增加的口渴、非常干燥的黏膜、明显升高的心率、毛细血管在充盈时间延长,或充盈程度最小、减少的皮肤弹性、非常凹陷的眼睛、非常凹陷的前囟门、肢端寒冷、低血压和昏迷。[25]Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006;11:527-531.http://www.cps.ca/documents/position/oral-rehydration-therapy重症脱水是一种医疗紧急情况需立即 IV 复苏和入院治疗。
应静脉使用 20 mL/kg 的生理盐水或林格乳酸盐持续 1 小时。[25]Canadian Paediatric Society. Oral rehydration therapy and early refeeding in the management of childhood gastroenteritis. Paediatr Child Health. 2006;11:527-531.http://www.cps.ca/documents/position/oral-rehydration-therapy[27]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003;52:1-16.http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htmhttp://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com应监测重要生命体征,并定期对患者进行重新评估。可能需要静脉推注输入溶液,直到脉搏、灌注和精神状态恢复正常。[27]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003;52:1-16.http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htmhttp://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
抗利尿激素分泌的非渗透刺激物在胃肠炎儿童患者中很常见。[45]Neville KA, Verge CF, O'Meara MW, et al. High antidiuretic hormone levels and hyponatremia in children with gastroenteritis. Pediatrics. 2005;116:1401-1407.http://www.ncbi.nlm.nih.gov/pubmed/16322164?tool=bestpractice.com低张盐溶液不适合 IV 补液,因为在 IV 液体给药期间,非渗透抗利尿激素的活动可能导致稀释性低钠血症。
在儿童可以很好的接受时,应该可以开始 ORT。持续的损失应由口服或ORS 鼻饲补充。体重小于 10 kg 的儿童每次呕吐或腹泻大便应接受 60 至 120 mL 的 ORS,而体重大于 10 kg 的儿童每次呕吐或腹泻大便应接受 120 至 240 mL 的 ORS。[27]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003;52:1-16.http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htmhttp://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
补液之后,应开始标准治疗建议。
ORT 不耐受或拒绝
关键是频繁间隔少量 ORS 给药,应逐渐增加药量直到儿童可以按需喝入。[28]Leung AK, Robson WL. Acute diarrhea in children: what to do and what not to do. Postgrad Med. 1989;86:161-164;167-174.http://www.ncbi.nlm.nih.gov/pubmed/2685791?tool=bestpractice.com对非常小的婴儿使用汤匙或滴管可以显著提高 ORS 喂入。对拒绝服用的儿童,用注射器将 ORS 喷入儿童口中可能有帮助。
可以尝试使用经过调味的 ORS 或 ORS 冰棒,一些儿童可能更愿意接受。与市场上经过调味的 ORS 相比,苹果汁或橙汁口味的 ORS 并不会改善可口性。此外,只能添加非常少量的苹果汁或橙汁,才不会显著改变 ORS 的电解质构成和渗透性。[46]Te Loo DM, van der Graaf F, Ten WT. The effect of flavoring oral rehydration solution on its composition and palatability. J Pediatr Gastroenterol Nutr. 2004;39:545-548.http://www.ncbi.nlm.nih.gov/pubmed/15572897?tool=bestpractice.com
如果经过以上方法儿童仍拒绝服用,在使用 IV 水化之前,应先考虑鼻胃 (NG) 强饲法。补液:有高质量的证据表明,鼻胃补液与静脉内(IV)疗法同样有效,但相关并发症更少。[47]Green SD. Treatment of moderate and severe dehydration by nasogastric drip. Trop Doct. 1987;17:86-88.http://www.ncbi.nlm.nih.gov/pubmed/3576693?tool=bestpractice.com[48]Nager AL, Wang VJ. Comparison of nasogastric and intravenous methods of rehydration in pediatric patients with acute dehydration. Pediatrics. 2002;109:566-572.http://www.ncbi.nlm.nih.gov/pubmed/11927697?tool=bestpractice.com[49]Sharifi J, Ghavami F, Nowrouzi Z, et al. Oral versus intravenous rehydration therapy in severe gastroenteritis. Arch Dis Child. 1985;60:856-860.http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1777458/pdf/archdisch00718-0074.pdfhttp://www.ncbi.nlm.nih.gov/pubmed/3901934?tool=bestpractice.com系统评价或者受试者>200名的随机对照临床试验(RCT)。NG 补液提供肠内补液的生理益处并且避免了 IV 治疗的潜在并发症。[34]Fonseca BK, Holdgate A, Craig JC. Enteral vs intravenous rehydration therapy for children with gastroenteritis: a meta-analysis of randomized controlled trials. Arch Pediatr Adolesc Med. 2004;158:483-490.http://jamanetwork.com/journals/jamapediatrics/fullarticle/485711http://www.ncbi.nlm.nih.gov/pubmed/15123483?tool=bestpractice.com[50]Hartling L, Bellemare S, Wiebe N, et al. Oral versus intravenous rehydration for treating dehydration due to gastroenteritis in children. Cochrane Database Syst Rev. 2006;(3):CD004390.http://onlinelibrary.wiley.com/doi/10.1002/14651858.CD004390.pub2/fullhttp://www.ncbi.nlm.nih.gov/pubmed/16856044?tool=bestpractice.comNG 补液在急诊科特别有用,此时脱水的快速纠正,可防止住院治疗。对精神状态正常,但因过于虚弱不能通过口服进行足够补液的患者,NG 补液也很有用。[27]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003;52:1-16.http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htmhttp://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com
使用 ORT 禁忌证的儿童
使用 ORT 禁忌证包括少量但持久呕吐和频繁的进食、休克样状态的重症脱水、意识障碍、麻痹性肠梗阻以及单糖吸收不良。[27]King CK, Glass R, Bresee JS, et al. Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep. 2003;52:1-16.http://www.cdc.gov/mmwr/preview/mmwrhtml/rr5216a1.htmhttp://www.ncbi.nlm.nih.gov/pubmed/14627948?tool=bestpractice.com持续的大便损失,每小时大于10 mL/kg 时不再被视为 ORT 禁忌证,因为ORT对大多数儿童仍有效。
对有 ORT 禁忌证的儿童,应给予静脉输入溶液治疗以补充计算所得缺失、持续流失和每日溶液维持要求。
全张力的生理盐水或林格乳酸盐可用于休克状态(或无休克)的重症脱水。5% 葡萄糖的半张生理盐水用于轻度或中度脱水的儿童或那些不脱水但需要补充/维持体液的患者。
轻度或中度脱水儿童,应在 4 小时内补充缺失,其余的应在 24 小时内均匀补充。重症脱水儿童,应参考以上所述。
当患者身体条件允许时,应尽快开始 ORT 和早期重新进食。
 [Figure caption and citation for the preceding image starts]: 儿童急性胃肠炎管理法则改编自加拿大儿科协会,营养和消化病委员会。口服补液疗法和早期重新进食在儿童胃肠炎中的管理。Paediatr Child Health。2006;11:527-531.经授权使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 儿童急性胃肠炎管理法则改编自加拿大儿科协会,营养和消化病委员会。口服补液疗法和早期重新进食在儿童胃肠炎中的管理。Paediatr Child Health。2006;11:527-531.经授权使用 [Citation ends]. ]
]