诊断步骤
视神经炎诊断需有临床依据。诊断依据包括详细的病史,包括之前以及现在的眼部和神经系统的症状及相关检查结果。
检查方法包括磁共振和脑脊液检查。
下面所列举的实验室检查,仅在相关的病史或眼科及神经系统检查发现确定与其有关时,才有必要进行。
病史
典型的视神经炎表现为数天之内发生的单眼疼痛性视力下降,通常在1到2周视力损害最为严重。眼疼表现为眼眶周围痛并随眼球运动而加重;在球后视神经炎更为常见。患者常诉有Uhthoff现象(体温增高时症状加重,如慢跑中)或Pulfrch现象(运动物体的深度觉改变)。闪光感(阳性可视现象)也曾有过报道,特别是在急性期。
在视神经炎的诊断中,要明确有无自身免疫及炎症相关的疾病病史,比如系统性红斑狼疮、结节病、白塞病以及感染性疾病的病史,特别是莱姆病或梅毒。此外炎症性肠病、类风湿关节炎以及强直性脊柱炎的病史同样非常重要,特别要关注这些患者以往的治疗情况,因为有个别报道应用抗肿瘤坏死因子药物的患者会发生视神经炎。
最为重要的是,询问患者之前的视神经炎的发作史以及与复发-缓解型多发性硬化相关的神经系统症状。前期类似的眼部表现可能代表前期视神经炎发作,但是没有类似的强度,可能在当时未引起足够的重视。之前的神经系统的表现不应该采用开放式的问答,而应该向患者提供一系列症状的表现,包括感觉、平衡力、步态、运动或括约肌异常。这些可以帮助明确视神经炎是临床孤立综合征(CIS)或者是多发性硬化的部分表现。
视神经炎发病的时机和严重程度也需要被重视。也应注意近期的病毒感染或疫苗接种情况。
体格检查
眼科检查表现为不同程度的视力下降,色觉障碍,对比敏感度下降以及视野缺损。90%的患者相对传入性瞳孔障碍(RAPD)阳性。RAPD为双眼间瞳孔运动传入不对称所致。在临床上,通过在两眼之间交替移动光源,观察患眼直接对光反射敏感度的降低来检测。美国视神经炎治疗试验(ONTT)中,RAPD阳性是视神经炎的一项诊断依据。[12]1/3的患者眼底检查可以发现视盘水肿(视神经乳头炎),其余2/3患者视盘表现正常。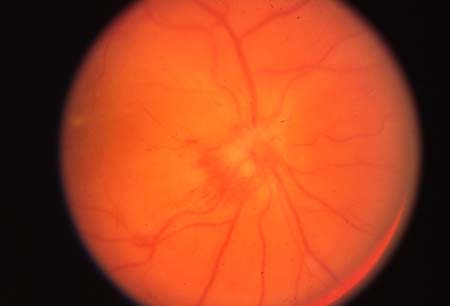 [Figure caption and citation for the preceding image starts]: 视神经炎中的视神经乳头炎图片来自Cris S.Constaninescu以及Thomas M.Bosley医生的个人收藏 [Citation ends].视盘色苍白说明视神经萎缩,提示之前曾发生过视神经炎。在美国视神经炎治疗试验中,1/3的患者视力在0.1或者以下,10%的患者视力在1.0或者以上,其余患者视力在此之间。如做更为详细的检查,可以发现视网膜静脉周围血管鞘。视野缺损的类型多样,弥漫性视野缺损多见,仅8%的患者可以表现为典型的中心暗点或哑铃型暗点。[2]
[Figure caption and citation for the preceding image starts]: 视神经炎中的视神经乳头炎图片来自Cris S.Constaninescu以及Thomas M.Bosley医生的个人收藏 [Citation ends].视盘色苍白说明视神经萎缩,提示之前曾发生过视神经炎。在美国视神经炎治疗试验中,1/3的患者视力在0.1或者以下,10%的患者视力在1.0或者以上,其余患者视力在此之间。如做更为详细的检查,可以发现视网膜静脉周围血管鞘。视野缺损的类型多样,弥漫性视野缺损多见,仅8%的患者可以表现为典型的中心暗点或哑铃型暗点。[2]
视神经炎做为临床孤立综合征(CIS)发生时,患者神经系统检查多正常,或当CIS症状多发时,可有轻微异常,如轻度感觉异常或核间眼肌麻痹。当视神经炎为已确诊多发性硬化的部分表现时,神经系统检查可以发现更多明显的神经功能的损伤。
视神经炎可为其他系统性炎症性疾病的一种表现,但是比较罕见,需要特异性的相关检查,以寻找这些疾病其他表现的证据,如系统性红斑狼疮、结节病、莱姆病。
临床研究
急性视神经炎,钆增强的核磁共振成像增强表明视神经损害。视神经可以表现为不同程度的水肿。[13]在已明确诊断多发性硬化患者,可见到位于脑室周围脑白质的典型性高信号病灶,这是多发性硬化诊断依据。 [Figure caption and citation for the preceding image starts]: 脑磁共振检查的横断面成像显示出典型的脑室周围脑白质的高信号病灶。图片来自Cris S.Constaninescu以及Thomas M.Bosley医生的个人收藏 [Citation ends].
[Figure caption and citation for the preceding image starts]: 脑磁共振检查的横断面成像显示出典型的脑室周围脑白质的高信号病灶。图片来自Cris S.Constaninescu以及Thomas M.Bosley医生的个人收藏 [Citation ends]. [Figure caption and citation for the preceding image starts]: 脑磁共振检查的横断面成像显示出典型的脑室周围脑白质的高信号病灶。图片来自Cris S.Constaninescu以及Thomas M.Bosley医生的个人收藏 [Citation ends].如这些病灶见于以视神经炎做为首发表现的临床孤立综合征患者时,提示病情复发和向多发性硬化转化的风险性较大。
[Figure caption and citation for the preceding image starts]: 脑磁共振检查的横断面成像显示出典型的脑室周围脑白质的高信号病灶。图片来自Cris S.Constaninescu以及Thomas M.Bosley医生的个人收藏 [Citation ends].如这些病灶见于以视神经炎做为首发表现的临床孤立综合征患者时,提示病情复发和向多发性硬化转化的风险性较大。
除了磁共振检查,在首次发病时需常规检查血细胞计数分析、血沉、C反应蛋白、性病检测、尿酸、血浆血管紧张素转化酶、抗核抗体、维生素B12、叶酸、莱姆滴度(可能的患者中)以及视神经脊髓炎(NMO)抗体,以排除特发性脱髓鞘性视神经炎之外的病因。
根据临床表现以及视神经炎(及多发性硬化)诊断的不确定程度还需要进行其他的相关检查,包括:
患眼的视觉诱发电位检查表现为P100波的潜伏期较未发病眼延长(VEP中的第一个正向波,正常潜伏期为100ms)。P100潜伏期的延长可以持续很长一段时间,即使是在色觉和视野都恢复正常以后,因此VEP对于回顾性的诊断过去发生的视神经炎有一定帮助。[14]在鉴别视神经炎是临床确诊的多发性硬化(CDMS)的部分表现,还是多发性硬化以外其他原因所致视神经炎,多焦VEP也有一定帮助,在CDMS相关性视神经炎患者中,异常更为明显。[15]
脑脊液检查有助于排除视神经炎的其他病因,并可以明确视神经炎的炎症本质。它还有助于评估临床孤立综合征(CIS)视神经炎转归为CDMS的风险。[16]尽管如此,脑脊液的检查在预测转归为CDMS方面并不是必须的,除非有磁共振异常。[17]
眼底荧光血管造影检查可以发现患眼视盘的荧光素渗漏或视网膜血管的渗漏,提示不同程度的视神经乳头炎或视网膜血管炎的存在。
光学相干断层成像是一种可以定量分析视网膜神经纤维层厚度的检查方法。在急性视神经炎中,能够很好地评估轴突完整性和轴索的丢失,并可以预测视力恢复的程度。[18]多发性硬化患者,即使以前没有发生过视神经炎,其视网膜神经纤维层厚度也有变薄,可通过该方法进行实时监测。
使用此内容应接受我们的免责声明。
