病史和查体
关键诊断因素
其他诊断因素
头痛
患者普遍存在,而且通常会出现症状。 头痛的特点是严重头痛,每天发作,伴搏动。[33] 与之前的头痛不同,可能让患者疼醒,且通常持续几个小时。 头痛时可能会恶心,但呕吐较少见。
短暂性视力障碍
脉搏同步性耳鸣
畏光
特发性颅内高压 (IIH) 患者中约半数会出现畏光。[8]
眼球后疼痛
特发性颅内高压 (IIH) 患者中约半数会出现眼球后疼痛,约 20% 患者会出现运动后疼痛。[44]
视神经乳头水肿
必须注意区别假性视乳头水肿和真性视乳头水肿。在特发性颅内高压 (IIH) 患者中,视乳头水肿是视力缺失的原因。视乳头水肿的级别越高,视力丧失越严重。[14] 视神经乳头水肿程度根据 Frisén 分级量表进行分级。[32][42]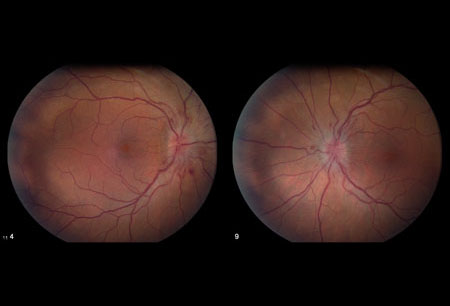 [Figure caption and citation for the preceding image starts]: 双侧乳头水肿来自 M. Wall 医生个人收集的资料;获准使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 双侧乳头水肿来自 M. Wall 医生个人收集的资料;获准使用 [Citation ends]. [Figure caption and citation for the preceding image starts]: Frisén 1 级来自 M. Wall 医生个人收集的资料;获准使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: Frisén 1 级来自 M. Wall 医生个人收集的资料;获准使用 [Citation ends].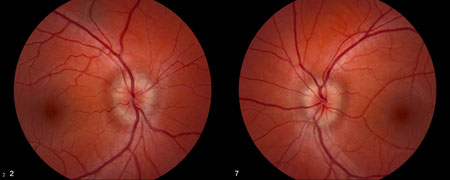 [Figure caption and citation for the preceding image starts]: Frisén 2 级来自 M. Wall 医生个人收集的资料;获准使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: Frisén 2 级来自 M. Wall 医生个人收集的资料;获准使用 [Citation ends].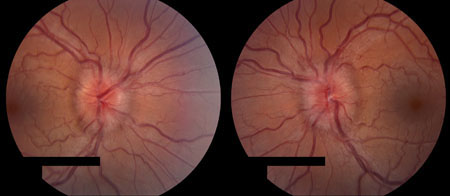 [Figure caption and citation for the preceding image starts]: Frisén 3 级来自 M. Wall 医生个人收集的资料;获准使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: Frisén 3 级来自 M. Wall 医生个人收集的资料;获准使用 [Citation ends].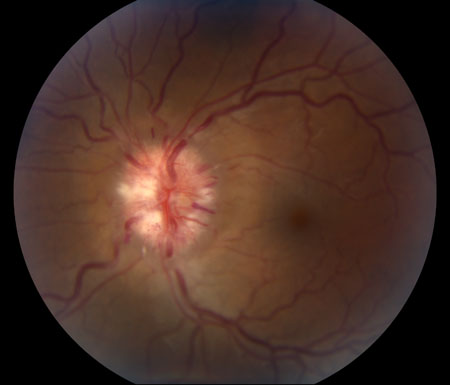 [Figure caption and citation for the preceding image starts]: Frisén 4 级来自 M. Wall 医生个人收集的资料;获准使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: Frisén 4 级来自 M. Wall 医生个人收集的资料;获准使用 [Citation ends].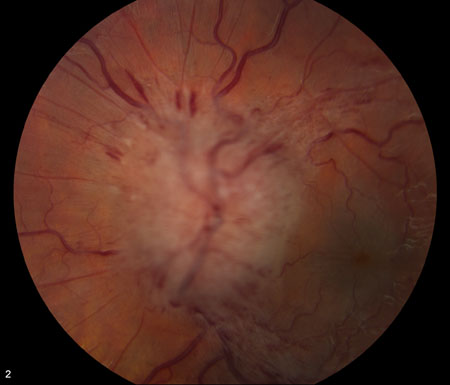 [Figure caption and citation for the preceding image starts]: Frisén 5 级来自 M. Wall 医生个人收集的资料;获准使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: Frisén 5 级来自 M. Wall 医生个人收集的资料;获准使用 [Citation ends].
视力下降
眼球运动缺陷
全面的眼球运动检查将评估眼球运动缺陷,包括第六颅神经麻痹。
危险因素
女性
体重升高
睡眠呼吸暂停
特定药物的使用
相关的致病性疾病
引起特发性颅内高压 (IIH) 的相关原因有很多,相关性强度存在差异。 一种可能原因是:之前的炎症引起疤痕,导致通过蛛网膜颗粒的血流量减少(例如继发于蛛网膜下腔出血的脑膜炎)。 另一种可能原因是:血液高凝状态、连续感染(例如,中耳或乳突 - 耳炎性脑积水)、双侧根治性颈清扫术、上腔静脉综合征或右心压力增加导致静脉窦血栓,从而导致静脉回流受阻。 IIH 也可能与内分泌状态有关,例如原发性慢性肾上腺皮质功能减退症、甲状旁腺功能减退、肥胖和皮质类固醇戒断。 其他可能原因包括营养失调,例如维生素 A 过多症(摄入维生素、肝脏或异维 A 酸),母爱剥夺性侏儒营养过度,以及动静脉畸形和硬脑膜分流。
其他可能与 IIH 相关的疾病包括系统性红斑狼疮、尿毒症、缺铁性贫血和结节病。
使用此内容应接受我们的免责声明。
