病因学
感染性病因:
病毒性
甲型和乙型流感
腺病毒
柯萨奇B病毒
登革热
乙型和丙型肝炎病毒
腮腺炎
风疹
麻疹
HIV
艾柯病毒
EB病毒
巨细胞病毒
细小病毒
单纯疱疹病毒
脊髓灰质炎
狂犬病
水痘
细菌性
分支杆菌
链球菌属
肺炎支原体
梅毒螺旋体
结核病
葡萄球菌属
梭菌属
淋病奈瑟菌
螺旋体性
莱姆病
钩端螺旋体病
梅毒
霉菌性
曲霉菌属
念珠菌属
球孢子菌病
隐球菌属
组织胞浆菌属
孢子丝菌属
芽生菌病
原虫性
克氏锥虫(查格斯病)
非洲锥虫病(昏睡病)
弓形虫病
疟疾
寄生虫性
血吸虫病
幼虫移行症
立克次体性
Q 热
洛矶山斑疹热
非感染性病因:
与毒素/药物相关
蒽环类药物
砷
一氧化碳
乙醇
铁剂
白介素-2
可卡因
天花疫苗接种
儿茶酚胺类(例如肾上腺素、去甲肾上腺素、多巴胺)
环磷酰胺
重金属(铜、铁、铅)
超敏反应
抗生素(青霉素、头孢菌素、磺胺类、两性霉素B)
噻嗪类利尿剂
抗癫痫药(卡马西平、苯妥英、苯巴比妥)
地高辛
锂
阿米替林
多巴酚丁胺
蛇咬伤
全身性病症
胶原血管病
炎症性肠病
巨细胞心肌炎
糖尿病
结节病
甲状腺功能亢进
肉芽肿性多血管炎(以前被称为韦格纳肉芽肿)
Loeffler综合征
病理生理学
尚不完全清楚心肌炎的发病机制。然而,在病毒介导的心肌炎中,动物模型提示 3 种重要机制:[17][18]
感染性生物体直接侵袭心肌
随后迅速发生局部和系统性免疫激活
发生细胞免疫(CD4+)和体液免疫(B细胞克隆繁殖)激活,导致局部炎症恶化、抗心脏抗体产生和进一步肌坏死。
同一个宿主可能发生全部 3 种机制。然而,根据感染种属的个体特征及宿主微生物的先天性防御,主要途径可能存在差异。
第一个阶段以宿主机体中的病毒血症为特点。在该时间内, 强心 RNA 病毒通过受体介导的胞吞作用进入宿主肌细胞。[19] 在肌细胞内,病毒 RNA 被翻译成病毒蛋白,病毒基因组以双链 RNA 的形式被整合至宿主细胞 DNA 中。研究显示,后一机制可裂解肌营养不良蛋白,肌营养不良蛋白被认为可直接导致肌细胞功能障碍。
在第二和第三个阶段,巨噬细胞、自然杀伤(NK)细胞和其他炎症细胞浸润心肌。一旦这些细胞进入心肌后,可表达释放炎症细胞因子,包括白介素-1、白介素-2、干扰素-γ 和肿瘤坏死因子 (tumour necrosis factor, TNF)。[20] 这导致细胞因子生成增加,并导致内皮细胞激活,造成进一步的炎症细胞浸润。TNF 单独存在时亦发挥负性肌力作用。[21] 此外,还生成针对心肌收缩蛋白和结构蛋白的自身抗体。这被认为对能量代谢、钙稳态及信号转导有细胞病变效应,并且还会导致补体激活,造成肌细胞溶解。[22]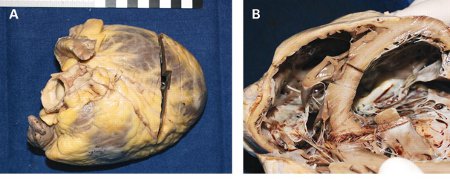 [Figure caption and citation for the preceding image starts]: 心肌炎患者的尸检发现。移植的心脏(A和B)增大并变薄,同时伴有扩张,且扩张主要发生在右心室。右心房中度扩张,左心房未增大(B)来自:Rasmussen TB, Dalager S, Andersen NH, et al. BMJ Case Reports 2009; doi:10.1136/bcr.09.2008.0997 [Citation ends].
[Figure caption and citation for the preceding image starts]: 心肌炎患者的尸检发现。移植的心脏(A和B)增大并变薄,同时伴有扩张,且扩张主要发生在右心室。右心房中度扩张,左心房未增大(B)来自:Rasmussen TB, Dalager S, Andersen NH, et al. BMJ Case Reports 2009; doi:10.1136/bcr.09.2008.0997 [Citation ends].
分类
临床病理学分类[2]
暴发性心肌炎表现为急性病程,随后出现明显的病毒综合征。组织学检查显示多处活动性心肌炎病灶。临床表现包括重度心血管功能障碍和心室功能不全。此亚组一般自行消退或导致死亡。
急性心肌炎:表现为隐匿性起病,存在明确的心室功能不全的证据。此亚组可能进展为扩张型心肌病。
慢性活动性心肌炎:表现为隐匿性起病,伴临床和组织学复发,形成左心室功能不全及相关慢性复发性炎性改变。
慢性持续性心肌炎:表现为隐匿性起病,以持续性组织学浸润、经常伴有心肌坏死灶为特征。虽然存在其他心血管症状(例如心悸、胸痛),但是临床上并不存在心室功能不全。
主要分类
淋巴细胞性(病毒性)心肌炎
查格斯心脏病
克氏锥虫感染相关的心肌炎是全球范围内心力衰竭的最常见原因。[5]
组织病理学的特征为,在已知有克氏锥虫感染史的情况下,存在以淋巴细胞为主的心肌浸润。采用专门的敏感免疫组化技术及 PCR 扩增法,可通过心内膜心肌活检发现寄生虫抗原。[6]
巨细胞心肌炎
一种罕见且常为致死性的心肌炎性疾病,组织学特点为:
存在多核巨细胞的炎性浸润
心肌纤维泛发性变性及坏死
无肉芽肿(可与心脏结节病相鉴别)。
过敏性心肌炎
使用此内容应接受我们的免责声明。
