诊断步骤
任何患者如果突然出现视野障碍和/或中央视力丧失,则应怀疑 RD。主诉闪光感或突然出现“漂浮物”,提示已发生视网膜裂孔或视网膜脱离。突然出现视野障碍和/或中央视力丧失可能提示严重的玻璃体出血。所有这些患者均应被紧急转诊至眼科医生处。
在绝大多数病例中,孔源性 RD 患者突发视力症状(即,丧失视力)的严重程度足以寻求眼科医生进行评估。在少数病例中,眼科医生在进行常规眼底检查时或患者在遮盖一只健康眼时偶然发现存在 RD。
非孔源性 RD 可能极缓慢(牵拉性)、相当快速(渗出性)或立刻(出血性)形成。在非孔源性 RD 病例中,提示急性视网膜牵拉的闪光感很罕见,这是因为疾病进展缓慢。
病史
如果患者确有主诉,通常是中央视力突然明显恶化;外周视野缺损较少见。患者通常不会主动提到之前的症状(例如闪光感),但可由医生通过问诊引出。患者也可能主诉视野中突然出现“漂浮物”。这些均提示玻璃体混浊,常由玻璃体老化引起。然而,某些表现可能提示存在视网膜病理变化。突然出现大的中央漂浮物提示玻璃体后脱离和存在盖膜。[26]大量的小漂浮物则提示视网膜出血。[26]
应采集全面的眼科病史。也应询问近期或数年前的外伤史,以及屈光和眼手术史。已经认识到高度近视和既往白内障手术史是形成孔源性 RD 的危险因素。存在有症状的玻璃体后脱离既往史或对侧眼孔源性 RD 病史时,怀疑程度高。孔源性 RD 也可能由视网膜坏死(例如感染带状疱疹病毒或单纯疱疹病毒后)[15]或者继发性瘢痕形成过程(例如弓蛔虫感染)导致。[16]对于非孔源性 RD 患眼,危险因素包括糖尿病、眼内肿瘤和年龄相关性黄斑变性。渗出性 RD 可能由玻璃体、视网膜、葡萄膜或后巩膜炎性的过程(例如 Vogt-Koyanagi-Harada 综合征)导致。其他原因包括血管异常(例如 Coats 病)和中心性浆液性脉络膜视网膜病变。
眼科评估
评估 3 个最重要的因素,包括:视力评估、玻璃体和视网膜检查(后两者均可通过裂隙灯和间接检眼镜检查)。应对所有患者进行这些评估。检眼镜检查期间,巩膜顶压是有用的辅助,使得可以进行疾病动态评估、检查视线范围之外的视网膜前侧部位,以及清晰显示凹陷顶点的视网膜瓣。
孔源性 RD
存在 RD、视网膜裂孔和玻璃体视网膜病理变化(牵拉或存在色素)。由于尚未形成正式的分期系统,习惯上通过累及多少象限、哪些象限受累以及黄斑是否脱离(黄斑附着或黄斑脱离)来进行描述。
 [Figure caption and citation for the preceding image starts]: 视网膜脱离接近黄斑,显示典型的全层折叠由 F. Kuhn 医生和 R. Morris 医生提供,经许可后使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 视网膜脱离接近黄斑,显示典型的全层折叠由 F. Kuhn 医生和 R. Morris 医生提供,经许可后使用 [Citation ends].
牵拉性 RD
视网膜通常呈凹形(非凸形),而且与孔源性 RD 患眼的视网膜相比,其移动度明显较小。视网膜无裂孔,但常见视网膜前和/或视网膜下膜。
 [Figure caption and citation for the preceding image starts]: 一例糖尿病患者的牵拉性视网膜脱离由 F. Kuhn 医生和 R. Morris 医生提供,经许可后使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 一例糖尿病患者的牵拉性视网膜脱离由 F. Kuhn 医生和 R. Morris 医生提供,经许可后使用 [Citation ends].
牵拉性视网膜脱离并发孔源性视网膜脱离
通常以牵拉因素为主,但也可见视网膜裂孔。
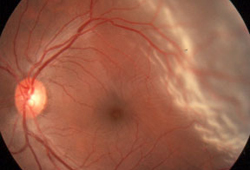
渗出性 RD
视网膜下积液随患者头部移动而移动,往往在下方积聚。视网膜表面光滑;无褶皱或不规则性。在慢性病例中,可见视网膜下硬性的渗出沉积物。用检眼镜观察时,应重新调整患者头部位置,可观察到视网膜下积液移位。
 [Figure caption and citation for the preceding image starts]: 与萄膜炎相关的浆液性视网膜脱离由 F. Kuhn 医生和 R. Morris 医生提供,经许可后使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 与萄膜炎相关的浆液性视网膜脱离由 F. Kuhn 医生和 R. Morris 医生提供,经许可后使用 [Citation ends].
出血性 RD
视网膜下积液是血液,其色暗,显而易见;无液体移位。颜色随着时间推移会变成淡黄色。
患眼和对侧眼均应被评估,以确定对侧眼随后发生 RD 的危险因素。
影像学检查
除了存在玻璃体出血、其他屈光间质混浊或者近期眼外伤史,否则很少需要进行影像学检查。
使用此内容应接受我们的免责声明。
