检查
首要检查
全血细胞计数 (FBC)
通常有白细胞减少,据报道在疾病早期有 98% 的患者出现淋巴细胞减少。[3] 淋巴细胞减少是由于 CD4 和 CD8 细胞数减少所致。 血小板减少症出现在发生DIC时。
白细胞减少、淋巴细胞减少并伴有 CD4 和 CD8 细胞数减少、血小板减少症
转氨酶
据报道,有 23% 至 50% 的重症急性呼吸综合征患者存在 AST 和 ALT 轻度增高的情况,尽管该结果对于该病的诊断特异性低。[19]
AST 和 ALT 升高
乳酸脱氢酶
常见的非特异性实验室异常。 表明存在肝损害或血红细胞溶解。
升高
肌酸激酶
常见的非特异性实验室异常。 表明存在肌肉或心肌损伤。 也与左心室功能异常有关。[4]
升高
血液培养
所有有严重感染症状的患者均应接受血液和痰培养,以排除其他原因导致的下呼吸道感染,尤其是那些没有典型的重症急性呼吸综合征流行病学史的患者。
细菌性感染结果呈阴性
痰培养
所有出现严重感染症状的患者均应进行血液和痰培养,以排除其他原因导致的下呼吸道感染(如社区获得性肺炎等),尤其是那些没有典型的重症急性呼吸综合征流行病学史的病例。
肺炎链球菌或其他感染性细菌培养结果呈阴性
鼻咽样本病毒培养
以排除是否存在流感病毒感染。
A 型流感病毒和 B 型流感病毒的检测结果为阴性
直接免疫荧光抗体染色(检测)
以排除是否存在流感病毒感染。
A 型流感病毒和 B 型流感病毒的检测结果为阴性
胸部 X 线检查 (CXR)
大约有 20% 至 25% 患者的胸部 X 线检查结果正常。[24][25]
胸部 X 线检查显示(病灶)在肺野下部外周区域有单侧性或双侧性浸润。 浸润表现为斑片状、融合或弥漫性实变,或结节性阴影。 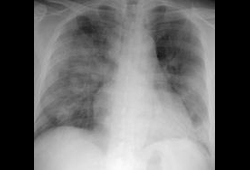 [Figure caption and citation for the preceding image starts]: 重症急性呼吸综合征患者的胸部 X 射线检查显示有多灶性阴影Ketai L, et al. J Thorac Imaging. 2006;21:276-283; 获准使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 重症急性呼吸综合征患者的胸部 X 射线检查显示有多灶性阴影Ketai L, et al. J Thorac Imaging. 2006;21:276-283; 获准使用 [Citation ends].
空洞、肺门淋巴结病变和胸膜腔积液不常见到。[26]
使用辅助通气通常会发生纵膈积气和气胸。[27]
单侧性或双侧性浸润
脉搏血氧测量测定法
适用于呼吸窘迫和紫绀的患者。
血氧饱和度低 (SpO2 <90%)
逆转录聚合酶链反应 (RT-PCR)
患者必须有 2 个不同解剖部位的标本,其 PCR 检测阳性,或采自相同部位不同时间的 2 份样本 PCR 检测阳性,才能诊断为阳性。[29]
应当采集多个来源的样本:鼻咽部、口咽部样本和血清/血浆样本(发病第1周内);鼻咽部、口咽部样本和粪便样本(发病第1周后)。
首选用做检测病毒转运培养基,获取鼻咽吸出物(通常在感染第1周检测结果为阴性)或喉拭子标本。 应使用塑料棍卷成的涤纶或人造纤维拭子,而不使用海藻酸钙或木棍做成的拭子。 样本必须使用冷藏包运输,以使样本保持在 4℃(39.2℉)。
保存在乙二胺四乙酸 (EDTA) 中的粪便样本或全血样本也可以。
使用实时 RT-PCR 技术定量测定血液中的重症急性呼吸综合征冠状病毒 (CoV) RNA,可在发病的第 1 日检测出该病毒,其检出率为 80%。[32]
重症急性呼吸综合征冠状病毒 (CoV) 特异性 RNA 检测结果呈阳性
需要考虑的检查
动脉血气分析 (ABG)
当 SpO2 <90% 时做脉搏血氧测量。
氧分压低
凝血筛查
患者表现出自发性出血。
PT延长,D-二聚体升高
胸部高分辨率 CT (HRCT) 检查
毛玻璃样致密影,伴有中间小叶中隔增厚 ± 胸膜下实变
检测重症急性呼吸综合征冠状病毒 (CoV) 特异性抗体的血清学测定
使用免疫荧光抗体检测法 (IFA) 或 ELISA 进行检测。
可用于流行病学调查和回顾性诊断。
在考虑该病诊断时及之后有适应症时都应采集血清样本。
血清转换通常发生在症状发作后第 1 至 4 周(第 28 日后血清转换率>90%),偶尔也可在疾病的第1周或疾病的第2周结束时检测出抗体反应(SARS-CoV 抗体水平增高 4 倍),但通常,直至发病后>28 日才能检出抗体反应。[29][33]
SARS-CoV 抗体水平增高 4 倍
病毒培养
使用此内容应接受我们的免责声明。
