通常为临床诊断,患者表现有迅速发生之症状。[3]Hirsch BE. Infections of the external ear. Am J Otolaryngol. 1992;13:145-155.http://www.ncbi.nlm.nih.gov/pubmed/1626615?tool=bestpractice.com
病史和体格检查
患者通常在 48 小时内出现以下症状:耳痛、耳痒和耳闷胀感,伴或不伴有听力下降。[1]Rosenfeld RM, Schwartz SR, Cannon CR, et al. American Academy of Otolaryngology-Head and Neck Surgery Foundation. Clinical practice guideline: acute otitis externa. Otolaryngol Head Neck Surg. 2014;150(suppl 1):S1-S24.http://oto.sagepub.com/content/150/1_suppl/S1.longhttp://www.ncbi.nlm.nih.gov/pubmed/24491310?tool=bestpractice.com 查体可发现耳屏、耳廓伴有触痛,处理外耳道时通常会引起疼痛。 外耳道皮肤有不同程度的弥漫性水肿、红斑和肿胀。 有时外耳道肿胀严重,可妨碍对鼓膜的检查。 耳镜检查可见多少不等的耳溢液和碎屑。 在某些情况下,可出现颈部淋巴结肿大。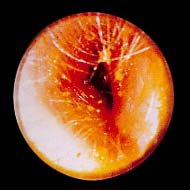 [Figure caption and citation for the preceding image starts]: 由于急性外耳道炎致外耳道肿胀,外耳道几乎完全堵塞Richard Buckingham收集 [Citation ends].
[Figure caption and citation for the preceding image starts]: 由于急性外耳道炎致外耳道肿胀,外耳道几乎完全堵塞Richard Buckingham收集 [Citation ends].
鼓气耳镜和/或鼓室压图检查
可通过鼓气耳镜和鼓室压图检查来协助诊断。[1]Rosenfeld RM, Schwartz SR, Cannon CR, et al. American Academy of Otolaryngology-Head and Neck Surgery Foundation. Clinical practice guideline: acute otitis externa. Otolaryngol Head Neck Surg. 2014;150(suppl 1):S1-S24.http://oto.sagepub.com/content/150/1_suppl/S1.longhttp://www.ncbi.nlm.nih.gov/pubmed/24491310?tool=bestpractice.com 鼓气耳镜检查将显示鼓膜运动正常,伴有急性中耳炎的患者可能见不到鼓膜运动。 同样,AOE 病例其鼓室压图可显示正常,但在伴有急性中耳炎的患者可呈现平坦的曲线(B 型)。 鼓室压图检查可能会使AOE 患者感到不适和疼痛。
耳分泌物培养和显微镜检查
耳分泌物培养主要用于经药物治疗而无改善的患者。 在初次就诊或诊断阶段通常无需进行耳分泌物培养,可在需要时进行。[3]Hirsch BE. Infections of the external ear. Am J Otolaryngol. 1992;13:145-155.http://www.ncbi.nlm.nih.gov/pubmed/1626615?tool=bestpractice.com 最常培养出的微生物为假单胞菌和葡萄球菌属。[1]Rosenfeld RM, Schwartz SR, Cannon CR, et al. American Academy of Otolaryngology-Head and Neck Surgery Foundation. Clinical practice guideline: acute otitis externa. Otolaryngol Head Neck Surg. 2014;150(suppl 1):S1-S24.http://oto.sagepub.com/content/150/1_suppl/S1.longhttp://www.ncbi.nlm.nih.gov/pubmed/24491310?tool=bestpractice.com 正在接受抗生素治疗(无论是局部还是全身用药)的患者其培养结果有时可呈阴性。 真菌性外耳炎患者某些真菌在培养中可呈阳性。
外耳道分出物/碎屑的显微镜检查可显示有真菌感染的证据。真菌性外耳道炎(耳真菌病)病例可见白色丝状菌丝。出现黑色孢子提示黑曲霉为致病菌。[1]Rosenfeld RM, Schwartz SR, Cannon CR, et al. American Academy of Otolaryngology-Head and Neck Surgery Foundation. Clinical practice guideline: acute otitis externa. Otolaryngol Head Neck Surg. 2014;150(suppl 1):S1-S24.http://oto.sagepub.com/content/150/1_suppl/S1.longhttp://www.ncbi.nlm.nih.gov/pubmed/24491310?tool=bestpractice.com[3]Hirsch BE. Infections of the external ear. Am J Otolaryngol. 1992;13:145-155.http://www.ncbi.nlm.nih.gov/pubmed/1626615?tool=bestpractice.com
放射学检查
增强和非增强 颞骨CT 扫描通常用于药物治疗后仍诉有严重耳痛或外耳道有肉芽组织生长的患者,以排除恶性外耳炎。[1]Rosenfeld RM, Schwartz SR, Cannon CR, et al. American Academy of Otolaryngology-Head and Neck Surgery Foundation. Clinical practice guideline: acute otitis externa. Otolaryngol Head Neck Surg. 2014;150(suppl 1):S1-S24.http://oto.sagepub.com/content/150/1_suppl/S1.longhttp://www.ncbi.nlm.nih.gov/pubmed/24491310?tool=bestpractice.com 在类似情况下,以及在 CT 扫描显示有骨质破坏的病例,可进行内听道和颅底MRI 检查以更好地了解感染的范围。 伴有糖尿病和其他免疫受损疾病的患者尤其易患坏死性/恶性外耳道炎,可疑时需要进行放射学检查。
对治疗无效的患者应予重新评价
对 AOE 常规治疗无效的患者应进行重新评价,以排除真菌性外耳炎、坏死性/恶性外耳炎,或仅仅是因未依从治疗。可进行耳分泌物培养和显微镜检查,可显示丝状菌丝和/或提示存在有真菌感染的孢子。坏死性外耳炎应该在对于药物治疗无效,以及尽管进行了最大程度治疗,但仍有持续性耳痛的患者中进行检查,这是CT 或 MR放射学评价的指征。
 [Figure caption and citation for the preceding image starts]: 由于急性外耳道炎致外耳道肿胀,外耳道几乎完全堵塞Richard Buckingham收集 [Citation ends].
[Figure caption and citation for the preceding image starts]: 由于急性外耳道炎致外耳道肿胀,外耳道几乎完全堵塞Richard Buckingham收集 [Citation ends].