病因学
脑瘫的病因是多因素的,尽管30%的患者的危险因素未知或者病因不明确。 脑瘫的高危因素分为产前因素、围产期因素及出生以后因素。[16][17][18]Cerebral Palsy Foundation fact sheet: risk factors
产前因素
这些因素包括早产;多胎妊娠;母体疾病,例如甲状腺疾患、缺碘、TORCH 感染(弓形虫病、风疹、巨细胞病毒、单纯疱疹)、血栓性疾病(包括凝血因子 V Leiden 突变)[19][20] 和绒毛膜炎、暴露于致畸因素;遗传代谢疾病;胎儿脑部畸形。低收入人群脑瘫的发病率是普通人群发病率的2倍。[14]
孕周小于26周的早产儿脑瘫的发病率约为35%。[21] 流行病学显示单胎妊娠脑瘫患病率为2.3‰,双胎妊娠患病率为12.6‰,三胎妊娠为44.8‰。[14] 一项研究表明孕22至23周的早产儿的死亡率和脑损伤发病率较之24周及以上婴儿明显升高。[22]
少于 0.4% 的新生儿幸存者早于 28 周出生,这在脑瘫中仅占相对较小部分。相比之下,三分之二的脑瘫新生儿在 35 周或之后出生。在这一群体中,35% 伴有重大出生缺陷。与脑瘫早产儿相比,足月出生的脑瘫患儿的重大出生缺陷增加了 9 倍。相比之下,在非脑瘫人群中,重大出生缺陷通常与早产有关。[23]
偏瘫型患儿是由于母体子宫局灶性病变或新生儿脑血管意外,包括胎盘血管内血栓形成。 患有凝血因子V Leiden突变的母亲更具有高危性。[19][20]
围产期因素
这些因素包括新生儿窒息、助产器的使用、胎位不正、产伤、胎盘早剥、子宫破裂、产程长、过期产。 虽然电子胎心监护已经使用了几十年,但尚未证明其是一个脑瘫预防因素,有不到 10% 的病例被认为与出生窒息有关。[16][23][24]
出生后因素
这些因素包括高胆红素血症、新生儿败血症、新生儿呼吸窘迫综合征、颅内感染、脑室出血、3岁以内的颅脑外伤(包括虐待儿童和婴儿摇晃综合征)。
新生儿期发生癫痫发作的婴儿大约有25%发生脑瘫。[25]
总之,70%~80%脑瘫高危因素为产前因素,其中新生儿窒息至少占10%。[16][26] 综上所述,主要的高危因素是早产、多胎妊娠、母孕期感染如绒毛膜炎。
病理生理学
脑瘫的病因也具有多样性,包括大脑结构的损伤或者产前、产时、产后不明显的颅脑损伤。 其他因素如中毒、感染、多胎妊娠、孕产妇的健康也会有一定影响。[16] 多达 80% 的已确诊脑瘫患儿出生后的脑部磁共振扫描结果显示异常。[27][28]
严重的缺氧或脑灌注不足可导致缺血缺氧性脑病。 类似情况的新生儿脑病也可出现于炎性反应如母体感染或发热。[29][30] 在孕 26-34 周,出现脑室周围白质选择性易损区(如易罹患脑室周围白质软化症或脑室周围出血),累及内囊。胎儿时期的这种损伤可能导致痉挛型双瘫。这种白质的改变发生于 71.3%的痉挛型双瘫患儿、34.1%的痉挛型偏瘫患儿、35.1%的痉挛型四肢瘫患儿中,但是 25%的该类患儿为足月儿。[27]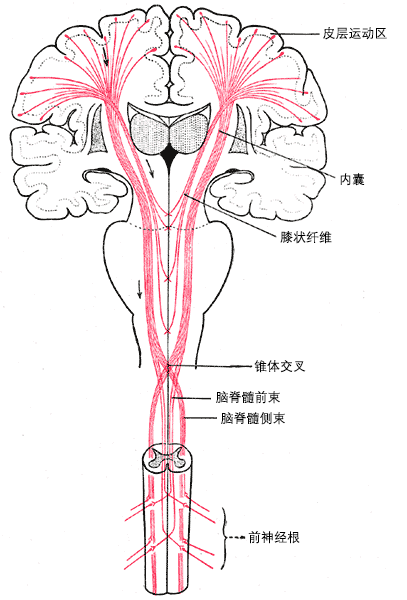 [Figure caption and citation for the preceding image starts]: 皮质脊髓束(红色标注),控制自主运动公用图像 [Citation ends].
[Figure caption and citation for the preceding image starts]: 皮质脊髓束(红色标注),控制自主运动公用图像 [Citation ends].
痉挛型脑瘫患者,冲动从中央前回灰质发出,同时接受皮质脊髓束的调节最终作用于骨骼肌。 皮质脊髓束对于自主运动的冲动发起与传导起到重要作用。 皮质脊髓束的损伤可导致自主运动与精细动作的障碍。 痉挛状态的出现是由于上运动神经元的损伤,导致失去对下运动神经元的调控。 网状脊髓束的损伤导致肌张力的增高,前庭脊髓束的损伤导致抗重力骨骼肌调节障碍、平衡反射障碍,最终导致伸肌肌张力增高。[31]
基底节区的损伤通常会表现为帕金森样症状,一般不会表现为痉挛,但可表现为不随意运动型的脑瘫。孕38~40周基底节区处于异常特殊代谢期,易导致肌张力不全或其他运动障碍。[32] 严重的胆红素脑病目前是可以预防的,严重的胆红素脑病可引起基底节区的损伤,进而导致运动障碍。 共济失调与肌张力低下通常是由于小脑或小脑传导通路的损伤引起。[31]
分类
脑瘫 (Cerebral palsy, CP) 目前根据运动功能障碍、解剖学分布和功能水平进行分类。[1]
运动障碍分类[4]
痉挛型
最常见的亚群是,以牵张反射兴奋性增高所致的速度依赖性肌肉张力增高并伴有腱反射亢进为特征的运动障碍。[5][6] 患者常出现髋关节内收、膝关节屈曲、踝关节跖屈(马蹄足)。双上肢常见症状有前臂旋前、腕屈曲 、肘关节屈曲和拇指内收畸形。根据症状,痉挛型脑瘫可以进一步分为:[7]
单瘫:单一肢体受到影响。
偏瘫:同侧上、下肢受到影响。
双侧瘫痪:主要见于双下肢受累,双下肢受累较双上肢明显。
四肢瘫痪:四肢与躯干均受累。 也称“全瘫”,其中颈部肌群、发音及吞咽机制也可受累。 双侧偏瘫(双侧偏瘫症状轻重不同时)也可归为此种类型。
不随意运动型
表现为肢体运动的不随意,反复出现的,时而伴随有肌张力变化的固定化的运动。 亚型可分为:
肌张力不全:特点为不随意的、持续的肌肉收缩导致扭曲及反常的姿势。
舞蹈征:快速、不随意、抽动、细碎的动作;舌部运动多呈现波动性下降。
手足徐动症:缓慢、不断变化、扭曲的动作。
共济失调型
肌肉协调性、力量、节奏的异常及动作精确性的损害。 通常表现为步态及躯干运动肌共济失调、平衡能力差、过指、远端意向性震颤、断续言语、肌张力减退、眼球震颤及其他眼征。
混合性
大多数患者都有一个主要的运动障碍,但不能明确分类时,该类患者被定义为混合型脑瘫。
其他分类
脑瘫也可以根据其解剖学分布,分为单侧(偏瘫)或双侧(双侧瘫痪和四肢瘫痪)。 经仔细检查,双侧病例可能不完全对称。
脑瘫可以简单的分为可以移动型和不能够移动型。
在临床实践和研究中,目前正根据在粗大运动、精细运动和沟通方面的功能障碍/独立性对脑瘫进行分类。[8]
将患者分为不同亚型,有利于针对各组别采取特定治疗。针对脑瘫和其他麻痹综合征各种亚型的国际疾病分类编码可从世界卫生组织 (WHO) 获得。WHO: ICD codes - cerebral palsy and other paralytic syndromes
粗大运动功能分级系统 (Gross motor function classification system, GMFCS)[9]
此分级系统适用于2~18岁儿童,用于量化运动功能。 可以大致归纳如下。
I 级:可在无辅助器具的情况下无障碍行走;但有高级粗大运动技巧受限。
II 级: 多数情况下能够不借助辅助器具行走,可以手扶栏杆上楼梯,但是在户外崎岖路面或人群中行走困难。
III 级: 可以借助拐杖等辅助器具行走,可以借助轮椅长距离移动。
IV 级: 独立活动受限,利用轮椅或电动轮椅作为主要的移动方式,在他人协助下可进行短距离行走。
V 级:使用轮椅移动时完全需要他人协助;使用电动轮椅时,需要大量的适应性练习。
可以从CanChild中心获得分级量表的说明、更新和修改以及幼儿的分计量表。CanChild: Gross Motor Function Classification System - Expanded & Revised (GMFCS - E&R) 也可以参考不同年龄组的GMFCS分类手册。
手功能分级系统 (MACS)Manual Ability Classification System[10]
该系统对 4-18 岁的脑瘫儿童如何在日常生活中用手操纵物体进行分类。 它不单独对每只手进行评分,而是基于孩子通常在家、学校和社区环境中操作物体的方式给出单一分数。 可以大致归纳如下。
I 级:可轻松、成功地操纵物体。
II 级:可操纵大多数物体,但操纵质量和/或速度稍微降低。
III 级:操纵物体有困难;需要帮助准备和/或调整活动。
IV 级:在已适应的情况下可操纵可轻松掌控的、有限数量的物体。
V 级:不能操纵物体,且执行简单动作的能力也严重受限。
沟通功能分级系统 (communication functional classification system, CFCS)Communication Function Classification System[11]
该系统对 4 岁以上功能障碍的个体日常沟通表现进行分级。它描述了个人传递和接收信息的能力。 虽然需要记录交流的方法,但是增强型沟通系统(例如,通信设备或字板)的使用不影响分级水平。 这些级别可以大致归纳如下。
I 级:与陌生和熟悉的伙伴可有效地传递和接收信息。
II 级:与陌生和/或熟悉的伙伴可以有效地传递和/或接收信息,但节奏较慢。
III 级:与熟悉的伙伴可以有效地传递和接收信息。
IV 级:与熟悉的伙伴传递和/或接收信息的情况不一致。
V 级:即使与熟悉的伙伴也很少能够有效地传递和接收信息。
使用此内容应接受我们的免责声明。
