检查
首要检查
12 导联心电图
不同程度房室传导阻滞的诊断往往是在患者出现各种不同症状,在进行临床检查做出的。
当出现晕厥、先兆晕厥、周期性轻度头痛和渐进的运动性疲乏和/或呼吸困难等房室传导阻滞较特异的症状时,应即刻进行 12 导联心电图检查。 在 12 导联心电图中也应同时查找急性缺血迹象(比如 ST 段动态变化),可能意味着房室传导阻滞是由可逆性病因引起的(缺血)。 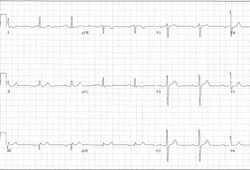 [Figure caption and citation for the preceding image starts]: 一度房室传导阻滞由 Dr Susan F. Kim, Dr John F. Beshai, and Dr Stephen L. Archer 提供;经许可后使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 一度房室传导阻滞由 Dr Susan F. Kim, Dr John F. Beshai, and Dr Stephen L. Archer 提供;经许可后使用 [Citation ends]. [Figure caption and citation for the preceding image starts]: 二度 I 型房室传导阻滞。 该图展示的是典型的房室传导阻滞(文氏阻滞),其 RR 间期进行性缩短,而 PR 间期进行性延长;该图也展示出成组心搏,这是文氏阻滞的典型心电图表现。由 Dr Susan F. Kim, Dr John F. Beshai, and Dr Stephen L. Archer 提供;经许可后使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 二度 I 型房室传导阻滞。 该图展示的是典型的房室传导阻滞(文氏阻滞),其 RR 间期进行性缩短,而 PR 间期进行性延长;该图也展示出成组心搏,这是文氏阻滞的典型心电图表现。由 Dr Susan F. Kim, Dr John F. Beshai, and Dr Stephen L. Archer 提供;经许可后使用 [Citation ends]. [Figure caption and citation for the preceding image starts]: 二度 II 型房室传导阻滞由 Dr Susan F. Kim, Dr John F. Beshai, and Dr Stephen L. Archer 提供;经许可后使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 二度 II 型房室传导阻滞由 Dr Susan F. Kim, Dr John F. Beshai, and Dr Stephen L. Archer 提供;经许可后使用 [Citation ends]. [Figure caption and citation for the preceding image starts]: 三度房室传导阻滞由 Dr Susan F. Kim, Dr John F. Beshai, and Dr Stephen L. Archer 提供;经许可后使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 三度房室传导阻滞由 Dr Susan F. Kim, Dr John F. Beshai, and Dr Stephen L. Archer 提供;经许可后使用 [Citation ends]. [Figure caption and citation for the preceding image starts]: 三度房室传导阻滞:右束支阻滞型逸搏由 Dr Sanjiv Petkar 提供;经许可后使用 [Citation ends].
[Figure caption and citation for the preceding image starts]: 三度房室传导阻滞:右束支阻滞型逸搏由 Dr Sanjiv Petkar 提供;经许可后使用 [Citation ends].
一度房室传导阻滞:固定的 PR 间期>0.210s(或者>210ms);二度 I 型房室传导阻滞:PR 间期进行性延长,最终 1 次心房冲动下传失败,后返回到正常的 PR 间期,PR 间期再次进行性延长直至 1 个 P 波不能正常 下传;二度 II 型房室传导阻滞:PR 间期固定不变,突然出现 1 次心搏不能下传;三度房室传导阻滞:无固定的 PR 间期。
血清肌钙蛋白
急性缺血作为一种房室传导阻滞的可逆性病因,应积极处理。当指向性病史和检查怀疑急性缺血存在,应立即完善血清心肌酶检查。
可能升高
血清钾
严重的异常值可能是房室传导阻滞的可逆病因。
可能很低或者很高
血清钙
严重的异常值可能是房室传导阻滞的可逆病因。
可能很低或者很高
血清 pH
如果怀疑有严重的酸中毒或者碱中毒,应该获取血清pH值。 严重的异常值可能是房室传导阻滞的可逆病因。
可能很低或者很高
血清洋地黄水平
服用洋地黄的患者出现新发房室传导阻滞,尤其是高度房室传导阻滞,应行血清洋地黄检测。 洋地黄毒性是房室传导阻滞的一种可逆病因。 洋地黄毒性与血清水平没有必然关联。 但是,血清水平升高,提示重度可能性大。
正常或者升高
需要考虑的检查
24 小时动态心电图或者事件记录器监测
当怀疑房室传导阻滞为症状的原因,应进行该检查,尽管目前尚无相关研究证据。
房室传导阻滞的证据
胸部 X 线检查
可能会出现结构性心脏病的征象(比如,心脏扩大、冠状动脉或心脏瓣膜钙化)或者充血性心脏衰竭。 肺门淋巴结肿大提示可能存在结节病。 低氧血症,作为房室传导阻滞的可逆性病因,肺部X线检查的任何发现都可能解释。
需要进行胸部 X 线检查的情况还有很多,比如,出现心肺症状或者临床上高度怀疑患有心或肺疾病。
可以显示肺门淋巴结肿大、心脏扩大、冠状动脉或者心脏瓣膜钙化、肺充血征
经胸超声心动图
高度传导阻滞尤其是考虑永久起搏器植入时,应该进行经胸超声心动图检查。 该测试可能会提示是否存在结构性心脏病,并对左室收缩功能进行量化(如果<35%,应该考虑带或不带有除颤功能的双心室起搏)。
可能出现心室功能障碍或肥厚、瓣膜病、室壁运动异常
Lyme 病的血清学检测
当根据临床病史、症状、体征等高度怀疑 Lyme 病时,应该进行该检查。 因为 Lyme 病史房室传导阻滞的一种可逆性病因,尤其是在一些曾暴露于该病高发区的年轻人,更应该排除该病。
可能提示抗体滴度阳性
植入式循环记录器
当临床怀疑存在房室阻滞,但通过短期(24 或 48小时)或长期(1 月)的监测,并未记录到相应发病证据时,可考虑植入式循环记录器来明确房室阻滞是否为引起某些症状的病因。
房室传导阻滞的证据
直立倾斜试验
当怀疑血管迷走神经性晕厥为房室传导阻滞的病因时,应该进行该试验。 血管神经性晕厥是基于患者病史的一种临床诊断,直立倾斜试验的灵敏度和特异度范围又比较宽(分别为 30%~80%,50%~90%)。[22]
房室传导阻滞的证据
电生理学检查
当传导系统疾病的严重性和是否需要起搏治疗并不明确时,如 2:1 房室传导阻滞,应该进行该测试。 严重的结下传导疾病定义为希氏束-心室传导时间(HV 间期)大于100ms。
可能显示明显的房事结下传导性疾病
心脏负荷试验
当临床上高度怀疑存在心肌缺血,而非急性冠脉综合征的急性期,应该进行该检查。
活动性缺血,尤其是下壁,可能是房室传导阻滞的可逆病因。 也可以通过运动确认保留变时相功能(能适当升高心率的能力)的迷走神经过敏的患者。 患者通常不需要起搏治疗。
不常见的情况是,运动可能会导致房室传导恶化。 在这样的患者中,有可能需要安装永久起搏器。
可能提示心肌缺血,心率适当加快或心室传导的恶化
冠状动脉造影
当临床上高度怀疑存在心肌缺血,尤其是急性冠脉综合征时,如条件许可应进行冠脉造影。 明显的阻塞性病变可能是房室传导阻滞可逆、可治疗的病因。
可提示存在明显冠心病的证据
血清 CK-MB
比肌钙蛋白更少使用。 急性心肌缺血作为房室传导阻滞的可逆性病因,应该积极治疗。
可能升高
使用此内容应接受我们的免责声明。
