诊断步骤
在麻风病流行的国家,根据临床检查进行诊断。但是,实验室工具有助于确诊并进行精确的分类。
病史
麻风患者的家庭成员、居住在地方性流行国家、旅行史和接触未经治疗的麻风感染者是需要考虑的重要因素。认为平均潜伏期是 3-5 年,但根据低龄婴儿中的麻风发生情况,最短潜伏期也有仅为几周的报告。[27]在对短期暴露于疫区、但随后生活在非疫区的退伍军人进行观察后发现,最长的潜伏期为 ≥30 年。
体格检查
皮肤病变可为单发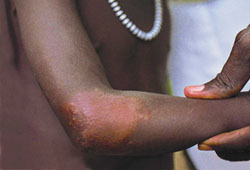 [Figure caption and citation for the preceding image starts]: 少菌型 (PB) 麻风(边界类偏结核型麻风)WHO [Citation ends].或多发,
[Figure caption and citation for the preceding image starts]: 少菌型 (PB) 麻风(边界类偏结核型麻风)WHO [Citation ends].或多发, [Figure caption and citation for the preceding image starts]: 早期多菌型 (MB) 麻风WHO [Citation ends].病变部位皮肤比周围正常皮肤颜色更浅。
[Figure caption and citation for the preceding image starts]: 早期多菌型 (MB) 麻风WHO [Citation ends].病变部位皮肤比周围正常皮肤颜色更浅。 [Figure caption and citation for the preceding image starts]: 少菌型 (PB) 麻风:结核型麻风 (TT)WHO [Citation ends].病变有时呈红色或铜色。可能会出现各种皮肤病变,但常见的是斑疹、丘疹或结节。
[Figure caption and citation for the preceding image starts]: 少菌型 (PB) 麻风:结核型麻风 (TT)WHO [Citation ends].病变有时呈红色或铜色。可能会出现各种皮肤病变,但常见的是斑疹、丘疹或结节。 [Figure caption and citation for the preceding image starts]: 多菌型 (MB) 麻风结节WHO [Citation ends].此病同样可能出现多处浸润斑块或只是弥漫性皮肤浸润。感觉缺失是麻风病的典型特征;皮肤病变显示对刺痛和/或轻触感觉丧失。
[Figure caption and citation for the preceding image starts]: 多菌型 (MB) 麻风结节WHO [Citation ends].此病同样可能出现多处浸润斑块或只是弥漫性皮肤浸润。感觉缺失是麻风病的典型特征;皮肤病变显示对刺痛和/或轻触感觉丧失。
检查应包括触诊外周神经。可能有压痛、感觉异常或神经增粗。尺神经、桡侧皮神经、正中神经、腘神经、胫神经和耳大神经最常受累。还可能出现手足麻木和神经功能丧失(表现为爪形手、足下垂和面瘫)。
麻风病可能表现为皮肤感觉缺失,而无皮肤斑片(单纯性神经型麻风)。
检查
少部分患者病变皮肤涂片经适当(Wade-Fite 染色)染色后在显微镜下观察,可见杆状、红染的麻风杆菌。有可能的情况下,通过皮肤活检进行组织病理学检查可为鉴别诊断和疾病准确分类提供有价值的帮助。可对单纯神经型麻风进行神经活检,但非常罕见。
可使用 PCR 检测组织中的麻风分枝杆菌 DNA。它有助于诊断瘤型麻风 (LL),但对结核样麻风 (TT) 或界线类偏结核样麻风 (BT) 诊断的敏感性略差。
免疫反应
30% 至 50% 的麻风患者可出现两种类型的免疫反应:1 型反应(逆向反应)和 2 型反应(麻风结节性红斑)。这些反应常被错误地视为多药物治疗的并发症。这些反应是会增加麻风相关并发症发病率的医学急症。对于这些反应的特异性识别和治疗应予以重视,以减少麻风致残的负担。
第三种称为 Lucio 现象的反应相对罕见。免疫反应可发生在治疗之前、之中或之后的任何时间。[7]
1 型反应(逆向反应)
最常见于 BT、中间界线类麻风 (BB)、界线类偏瘤型麻风 (BL) 和 LL。
已有的皮肤病损呈红斑性且水肿。
全身性症状不常见。
神经炎:常伴有自发性神经痛、压痛、感觉异常和/或神经功能丧失(表现为爪形手、足下垂和面瘫)。
2 型反应(麻风结节性红斑)
最常见于 BL 和 LL。
迅速出现的大量痛性红斑性皮下结节,可形成溃疡。
发热、不适、厌食
关节痛
睾丸炎、附睾炎、虹膜炎
神经炎。
Lucio 现象
见于弥漫性非结节性瘤型麻风 (lepra bonita)。与一种称为弥漫型麻风分枝杆菌的不同菌种有关。 [6]
皮肤发生出血性梗死,形成斑块,随后发生坏死和溃疡。
留有萎缩性瘢痕
全身性症状不常见。
使用此内容应接受我们的免责声明。
