鉴别诊断
常见
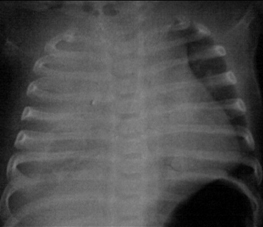
大动脉转位
发病率在男婴及糖尿病母亲的婴儿中更高;发绀于出生后最初 24 小时内出现,有时不伴有呼吸窘迫;如果大动脉转位的婴儿室间隔完整,则婴儿发绀极为严重,需要立即干预
明显的右心室抬举样搏动和单一的第二心音(A2增强)常见;在少数病例中可听到由于肺血流增加引起的收缩期杂音。
- 超声心动图: 确诊检查,可现实主动脉和肺动脉位置异常,心脏解剖及功能异常
- 胸部 X 线检查 (CXR): “倒立的鸡蛋”征象;轻微的心脏增大和肺血管影增多
- 动脉血气 (ABG): PaO₂ 较低,pH 和 PaCO₂ 正常
发绀取决于右室流出道的梗阻程度(由非常轻微到严重);发病年龄存在差异;VACTERL(脊柱畸形、肛门闭锁、心脏病变、气管食管瘘、肾脏和肢体畸形)见于约 15% 的法洛四联症婴儿中;婴儿可能会因出生时轻度发绀或存在杂音而被转诊
常有显著的右心室抬举样搏动和胸骨左缘收缩期喷射样杂音
- 胸部 X 线检查 (CXR): 靴型心脏
- 超声心动图: 显示心脏解剖和功能特点的辅助检查。
- 心电图 (ECG): 右心室肥大
肺动脉闭锁
不同的表现取决于室间隔缺损和房间隔缺损的存在所致的心房水平或心室水平血液的充分混合;轻度到中度紫绀在动脉导管关闭时加重
动脉导管未闭的杂音是仅有的共同的发现。
- 胸部 X 线检查 (CXR): 可能显示肺血管纹理减少
- 超声心动图: 决定性的诊断性检查,显示肺动脉闭锁、心脏解剖和功能异常
- 心电图 (ECG): 右心房增大导致的II导联高尖P波和轻度电轴左偏
因肺表面活性物质缺乏所致,通常发生于早产儿;产前病史可能提示羊水中肺不成熟;糖尿病母亲的婴儿发生率更高;足月儿出现 RDS 已被报道存在肺表面活性物质蛋白 B 缺乏或 ATP-结合盒亚家族 A (ABCA3) 突变;大多数出现 RDS 的早产儿是由未接受产前皮质类固醇治疗的母亲所生;既往有分娩 RDS 患儿的病史
呼吸急促、鼻扇、呻吟和三凹征伴紫绀;在严重病例中,胸部听诊时进气减少
- 胸部 X 线检查 (CXR): 网状颗粒影,支气管充气征;严重病例中,肺容积减少 更多
- 动脉血气 (ABG): 可见 PaO₂ 较低和 PaCO₂ 较高
新生儿暂时性呼吸急促
在择期剖宫产的足月新生儿中发生率较高;首发症状是呼吸急促,需要提高吸入氧浓度 (FiO₂);自限性疾病;一般在生后最初 3 天内缓解;严重病例中可能出现发绀
呼吸急促婴儿听诊双肺进气音正常
- 胸部 X 线检查 (CXR): 肺容量正常伴肺门增粗及右侧水平裂积液 更多
- 动脉血气 (ABG): 轻度缺氧,PaCO₂ 正常或轻度升高
新生儿持续性肺动脉高压(PPHN)
通常发生于足月儿、过期产儿或早产儿;病因多样;危险因素包括:窒息病史、胎粪吸入综合征、脓毒症、先天性膈疝 (Congenital diaphragmatic hernia, CDH)、肺发育不良
S2增强,右心室抬举样博动
- 胸部 X 线检查 (CXR): 决定于诱因,如胎粪吸入综合征、脓毒症/肺炎、先天性膈疝(CDH)
- 超声心动图: 决定性的诊断性检查;提示肺动脉压升高、三尖瓣返流、右心室大小和功能的改变
可于足月新生儿自发产生或于正压通气复苏后发生;常发生于呼吸窘迫综合征的早产儿;辅助通气和持续气道正压通气会促进气胸的发生;在胎粪吸入综合征、肺发育不良和先天性膈疝患儿中的发生率更高
呼吸急促和紫绀常见;取决于严重程度(胸膜腔内气体比例),呼吸音和心音可能减弱/变遥远;可能发生纵隔向对侧移位;胸部透光试验在大绝多数病例中阳性。
- 胸部 X 线检查 (CXR): 纵隔向对侧肺移位;气胸线外侧肺纹理消失 更多
可能由胎粪吸入综合征,血液、乳汁或羊水的吸入而引起;胎粪吸入常见于出现过期产儿和发生胎儿窘迫的婴儿中;破膜时吸入浓稠的粪染羊水的病史是其特点;大多数婴儿在出生时即出现呼吸窘迫的症状;在血液吸入的病例中,可能有产前出血的病史;在乳汁吸入的病例中,常见喂养后呕吐,随后进展为呼吸窘迫的情况
表现为呼吸急促、呻吟、三凹、紫绀;听诊时有明显的进气音减少、湿啰音和干啰音
- 胸部 X 线检查 (CXR): 斑片影和间质浸润;肺门影 更多
- 动脉血气 (ABG): 可能表现为 PaO₂ 较低和 PaCO₂ 较高
危险因素包括:胎膜破裂时间较长、绒毛膜羊膜炎或者母亲 B 族链球菌 (GBS) 筛查阳性的病史;由于病毒或细菌引起的先天性肺炎罕见;早发性 GBS 脓毒症可能表现为生后 1 周内出现 GBS 肺炎并伴有呼吸暂停和循环衰竭
可表现为伴呼吸急促、三凹征、呻吟的呼吸窘迫;听诊可闻及湿罗音、干啰音,少部分病例中进气音减弱;在部分病例中呼吸暂停可能是仅有的症状。
- 胸部 X 线检查 (CXR): 大多数病例中是诊断性的,但是早发性GBS败血症可能在X线片中表现为呼吸窘迫综合征的特征。
- 全血细胞计数 (FBC): 异常;可能表现为白细胞减少或中性粒细胞减少伴血小板减少;在大多数病例中,未成熟中性粒细胞升高,导致I:T(未成熟与总中性粒细胞计数)比值异常(>0.2)。
- 血液培养: 可能为阳性
肺水肿
一般由充血性心力衰竭引起;可能有潜在的心脏疾病、动静脉 (AV) 畸形或严重贫血
常有呼吸急促、心动过速和肝大,严重的苍白或动静脉畸形征象(杂音)
- 胸部 X 线检查 (CXR): 肺纹理增粗,云雾状浸润影,心影增大
- 动脉血气 (ABG): 低氧血症和轻微的高碳酸血症
- 超声心动图: 用于诊断先天性心脏病
- 全血细胞计数 (FBC): 正常或严重贫血
先天性膈疝
绝大多数病例均由产前超声进行诊断;更常见于左侧;绝大多数病例出生时即有严重的发绀症状;一些病例症状较轻微,于新生儿期或婴儿期得到诊断;有羊水过多的病史
出生时舟状腹、左侧胸腔进气音降低、出生时紫绀是典型的特点;由于纵隔移位左侧胸腔可能不能听到心音。
- 胸部 X 线检查 (CXR): 左侧胸腔肠气征伴纵隔移位有诊断意义 更多
- 动脉血气 (ABG): 严重的低氧血症和高碳酸血症
- 超声心动图: 肺动脉高压;也可能显示膈膜膨升
先天性肺气道畸形(congenital pulmonary airway malformation, CPAM;以前被称为先天性肺囊腺瘤样畸形 [congenital cystic adenomatoid malformation, CCAM])
绝大多数病例为宫内超声诊断;重型可能导致胎儿水肿;较轻的类型出生时可能有轻微呼吸窘迫或无症状;许多是由于儿童期反复感染而诊断。
许多婴儿表现为呼吸急促和轻度紫绀;受累侧进气音减低
- 胸部 X 线检查 (CXR): 多发充气性囊性病变 更多
- 胸部 CT: 可能需要用来确定囊性病变的范围
大多数病例会在出生后短时间内出现症状,不伴明显发绀;喂养时症状加重,伴喘鸣性呼吸音;伴有声带麻痹者哭声弱或者无哭声;可能出现发绀;喂养时有误吸风险;伴有声带麻痹的婴儿可能有中枢神经系统疾病,例如脑脊膜脊髓膨出伴 Arnold-Chiari 畸形和脑积水
下颌下、胸骨上窝、锁骨上窝凹陷是上气道梗阻的特征;后鼻孔闭锁或狭窄的婴儿可能有轻微到中度的症状,取决于是单侧的还是双侧的;鼻胃管不能通过则可诊断。
- 胸平片和颈部侧位片: 有时可显示气道瘘口
- 喉镜检查: 喉镜检查可用于诊断声带麻痹
- 支气管镜检查: 支气管镜检查可诊断喉软骨软化、气管软化、声门下狭窄或喉蹼
- 头部和颅骨 CT 扫描: 可能显示中枢神经系统畸形;对后鼻孔狭窄或闭锁具有诊断价值
- 可弯曲鼻内镜检查: 后鼻孔闭锁的解剖学改变 更多
红细胞增多症
真性红细胞增多症常见于胰岛素依赖型糖尿病、小于胎龄儿、双胎输血;母亲有糖尿病病史和妊娠期高血压者也常见;新生儿暂时性呼吸急促的发生率可能稍高。
大于胎龄儿或小于胎龄儿可能出现紫绀,但是动脉血气结果正常;有些婴儿可能出现新生儿暂时性呼吸急促或轻度的新生儿持续性肺动脉高压;婴儿外观红润、多血质,且出现手足发绀的几率更高;临床检查结果可能正常,或有新生儿暂时性呼吸急促
- 动脉血气 (ABG): PaO₂ 正常
- 胸部 X 线检查 (CXR): 正常或提示新生儿一过性呼吸急促
- 全血细胞计数 (FBC): 红细胞压积>70%可诊断
窒息
胎儿窘迫病史伴围产期窒息和低 Apgar 评分,需要进行有效复苏;癫痫发作史或呼吸暂停可能是首发症状;可能导致缺氧缺血性脑病
神经系统抑制、肌张力减低、微小惊厥发作,双侧肺野通气良好,呼吸暂停或低通气(呼吸慢)是紫绀的原因。
- 胸部 X 线检查 (CXR): 正常
- 血清肌酐: 升高
- 肝功能检查: ALT升高
- 脑电图 (EEG): 可能异常,提示癫痫发作
- 脑 CT 扫描: 可能提示脑水肿
- 全血细胞计数 (FBC): 正常,可能有血小板减少
高铁血红蛋白血症(met-Hb)
尽管有特征性肤色改变,但通常状况良好,被称为假性发绀;当出现呼吸短促和中枢神经系统特征(包括癫痫发作)时,病情可能恶化;可能是先天性的或者获得性的;获得性可能是因暴露于已知会引起高铁血红蛋白血症的药物/毒物所致
特征性蓝色、呼吸困难、精神状态改变;动脉血高铁血红蛋白水平升高为特征性“巧克力棕色”;脉搏血氧饱和度是不可信的。
- 动脉血气 (ABG): PaO₂ 正常 更多
- 胸部 X 线检查 (CXR): 正常
- 多波长CO-血氧仪: 确诊试验:直接测定高铁血红蛋白
糖尿病或高血压妇女所生的小于胎龄儿或大于胎龄儿
可能出现抖动或惊厥;临床检查可能正常,或肌张力减低或增高;紫绀常由呼吸暂停或新生儿一过性/持续肺动脉高压
- 血糖: 严重低血糖<1.4mmol/L(<25mg/dL) 更多
- 胸部 X 线检查 (CXR): 正常
可能有胎膜早破、绒毛膜羊膜炎或产时母亲发热的病史;可表现为呼吸暂停和发绀,或伴有循环性休克;可能有嗜睡、喂养不良或呕吐、体温不稳定、低血糖或高血糖的病史
婴儿可出现低渗性表现,伴外周灌注正常或较差,以及低血压;毛细血管再充盈时间延长;心动过速,可能丧失心跳之间的差异性;大多数病例中的发绀是由低通气或呼吸暂停引起,在一些病例中也可出现新生儿持续性肺动脉高压;胸部检查正常;可能没有肠鸣音
- 全血细胞计数 (FBC): 白细胞减少、中性粒细胞减少、未成熟中性粒细胞与总中性粒细胞比值(I:T 比值)升高、血小板减少
- 红细胞沉降率 (ESR): 升高
- 血液培养: 病原培养
- 胸部 X 线检查 (CXR): 正常或弥漫浸润
- 腰椎穿刺:: 传染性病原培养阳性;尤其当惊厥发作时需行腰穿
- 血糖: 低或高血糖
罕见
完全性肺静脉异位回流
临床情况取决于肺静脉梗阻;伴有呼吸窘迫和紫绀的肺淤血(肺水肿)可能误诊为间质性肺炎。
显著的右室抬举样搏动;S2广泛分裂;可能有胸骨左上缘收缩期喷射样杂音;常有肝大;对前列地尔的治疗一般无反应或反应极小。
- 胸部 X 线检查 (CXR): 心脏增大;“雪人征”肺淤血 更多
- 超声心动图: 决定性的诊断性检查;显示肺静脉回流、心脏解剖及功能特点
- 心电图 (ECG): 右心室肥大
左心发育不良综合征或单心室
大多数病例均产前诊断;男孩更常见;如果出生时未发现,婴儿将在动脉导管关闭时出现症状;当动脉导管关闭时,出现呼吸窘迫、休克和紫绀,伴随外周灌注差,一般发生于生后3天之内;如果卵圆孔关闭或开放受限,将在出生时出现严重的紫绀。
出现右心室抬举样博动和单一S2
- 胸部 X 线检查 (CXR): 伴有不同程度肺淤血的心脏增大
- 超声心动图: 决定性的诊断性检查,显示心脏的解剖和功能异常
- 心电图 (ECG): 右心室肥大
三尖瓣闭锁
大多数病例通过胎儿超声于产前诊断出;症状取决于是否存在室间隔缺损 (ventricular septal defect, VSD);如果通过 VSD 有大量分流,许多婴儿在新生儿期可以没有或仅有轻度发绀;许多婴儿之后会出现充血性心力衰竭;如果室间隔缺损非常局限,当动脉导管关闭时即可能出现严重发绀
胸骨左上缘收缩期喷射性杂音和显著的左室搏动
- 胸部 X 线检查 (CXR): 取决于肺血流程度,并可能伴随肺淤血
- 超声心动图: 决定性的诊断性检查,显示三尖瓣闭锁、右心房和右心室扩大
- 心电图 (ECG): 电轴左偏和左心室肥大
永存动脉干
轻度到中度发绀,伴或不伴呼吸窘迫,可能出现于出生后第一周;软腭-心-面综合征(22q 缺失)见于 30%-50% 的永存动脉干病例
伴有单一的第一心音 (S2) 亢进的心前区搏动增强;高调的收缩期和舒张期杂音伴脉压增宽和洪脉;呼吸窘迫取决于肺充血程度,并在第 2-3 天随着肺血管阻力下降而加重;可能导致充血性心力衰竭
- 胸部 X 线检查 (CXR): 心脏增大和肺血流增加
- 超声心动图: 决定性的诊断性检查;可能显示共同动脉干瓣的形态及功能异常
- 心电图 (ECG): 双心室肥大
肺出血
大多数肺出血见于足月儿病例中,会有严重的窒息或凝血功能障碍;血流动力学显著变化的动脉导管未闭早产患儿若伴有左向右分流,可能发生肺出血;这些患儿中的大多数都需要在滴注肺表面活性物质后进行机械通气
机械通气患儿突然出现的紫绀或者对氧需求的增加是最早的表现;气管内的血性分泌物可能通过气管插管内吸引出;受累一侧可闻及湿罗音或进气音减低,但是一般为双侧出现。
- 胸部 X 线检查 (CXR): 双侧浸润影
- 动脉血气 (ABG): 严重的低氧血症和高碳酸血症
- 全血细胞计数 (FBC): 正常,但是某些病例中可出现血小板减少
- DIC筛查: 凝血酶原时间和 PTT 延长;纤维蛋白原较低和血小板计数较低,且 D-二聚体水平升高
- 超声心动图: 在早产儿中为了除外明显的PDA(动脉导管未闭)
肺发育不良
有羊水过少病史和出生不久后的呼吸窘迫;在这些病例中,气胸发病率更高
表现为呼吸急促、紫绀、双肺通气欠佳;S2增强是由于肺高压
- 胸部 X 线检查 (CXR): 肺容积减少
- 动脉血气 (ABG): 低氧血症和高碳酸血症
- 超声心动图: 可能存在肺动脉高压
先天性肺叶气肿
一般出生时无症状;生后数天呼吸窘迫进行性加重
表现为呼吸急促和紫绀;受累一侧进气音减低(通常为左上胸廓)
- 胸部 X 线检查 (CXR): 受累肺叶过度膨胀;严重病例中,可能疝向对侧
- 动脉血气 (ABG): 低氧血症和高碳酸血症
- 胸部 CT: 区别肺部明确的解剖受累部分
肺淋巴管扩张症
新生儿呼吸窘迫和紫绀
足月儿呼吸急促和紫绀;进气可能不减少;偶尔可闻及湿啰音
- 胸部 X 线检查 (CXR): 双侧弥漫网状阴影
- 胸部 CT 扫描: 提示淋巴管扩张的受累范围
- 肺活组织检查: 3处淋巴管扩张明显:动脉周围、胸膜下和小叶间隔
羊水过多病史和出生后出现大量咽部分泌物;口胃管或鼻胃管不能通过则可确诊;OA 与 VACTERL(脊柱畸形、肛门闭锁、心脏损害、TOF、肾脏及肢体畸形)有关
常表现为出生时呼吸窘迫伴口腔泡沫样分泌物;听诊可闻及上气道传导音;这些是OA伴或不伴气管食管瘘的典型表现;呼吸窘迫是因为上气道分泌物和吸入。
- 胸部 X 线检查 (CXR): 留置胃管在上食道盲端反折可作诊断 更多
大多数出生时出现的胸腔积液见于患有胎儿水肿的婴儿,且可由产前超声诊断;在严重病例中,除非通过胸腔穿刺或置入胸腔引流管排出液体,否则难以通气;肺炎、胎粪吸入综合征和新生儿持续性肺动脉高压时,可见轻度胸腔积液
严重病例中,受累侧进气减少;双侧积液时,如胎儿水肿中所见,除非排出胸腔积液否则肺部难以通气。
- 胸部 X 线检查 (CXR): 单侧积液时,胸腔外侧缘不透光区伴肋膈角变钝;严重病例中,如果是单侧积液,纵隔移向对侧;在严重的双侧胸腔积液病例中,整个胸腔均不透光,心界不清。 更多
- 胸部超声: 胸腔积液特点
动静脉畸形
充血性心力衰竭、脑积水所致大头、癫痫发作
头颅听诊可闻及杂音
- 胸部 X 线检查 (CXR): 可能提示心脏增大
- 血管造影或MRA(磁共振血管造影): 可能提示血管异常
心脏性
大动脉转位
发病率在男婴及糖尿病母亲的婴儿中更高;发绀于出生后最初 24 小时内出现,有时不伴有呼吸窘迫;如果大动脉转位的婴儿室间隔完整,则婴儿发绀极为严重,需要立即干预
明显的右心室抬举样搏动和单一的第二心音(A2增强)常见;在少数病例中可听到由于肺血流增加引起的收缩期杂音。
- 超声心动图: 确诊检查,可现实主动脉和肺动脉位置异常,心脏解剖及功能异常
- 胸部 X 线检查 (CXR): “倒立的鸡蛋”征象;轻微的心脏增大和肺血管影增多
- 动脉血气 (ABG): PaO₂ 较低,pH 和 PaCO₂ 正常
发绀取决于右室流出道的梗阻程度(由非常轻微到严重);发病年龄存在差异;VACTERL(脊柱畸形、肛门闭锁、心脏病变、气管食管瘘、肾脏和肢体畸形)见于约 15% 的法洛四联症婴儿中;婴儿可能会因出生时轻度发绀或存在杂音而被转诊
常有显著的右心室抬举样搏动和胸骨左缘收缩期喷射样杂音
- 胸部 X 线检查 (CXR): 靴型心脏
- 超声心动图: 显示心脏解剖和功能特点的辅助检查。
- 心电图 (ECG): 右心室肥大
肺动脉闭锁
不同的表现取决于室间隔缺损和房间隔缺损的存在所致的心房水平或心室水平血液的充分混合;轻度到中度紫绀在动脉导管关闭时加重
动脉导管未闭的杂音是仅有的共同的发现。
- 胸部 X 线检查 (CXR): 可能显示肺血管纹理减少
- 超声心动图: 决定性的诊断性检查,显示肺动脉闭锁、心脏解剖和功能异常
- 心电图 (ECG): 右心房增大导致的II导联高尖P波和轻度电轴左偏
完全性肺静脉异位回流
临床情况取决于肺静脉梗阻;伴有呼吸窘迫和紫绀的肺淤血(肺水肿)可能误诊为间质性肺炎。
显著的右室抬举样搏动;S2广泛分裂;可能有胸骨左上缘收缩期喷射样杂音;常有肝大;对前列地尔的治疗一般无反应或反应极小。
- 胸部 X 线检查 (CXR): 心脏增大;“雪人征”肺淤血 更多
- 超声心动图: 决定性的诊断性检查;显示肺静脉回流、心脏解剖及功能特点
- 心电图 (ECG): 右心室肥大
左心发育不良综合征或单心室
大多数病例均产前诊断;男孩更常见;如果出生时未发现,婴儿将在动脉导管关闭时出现症状;当动脉导管关闭时,出现呼吸窘迫、休克和紫绀,伴随外周灌注差,一般发生于生后3天之内;如果卵圆孔关闭或开放受限,将在出生时出现严重的紫绀。
出现右心室抬举样博动和单一S2
- 胸部 X 线检查 (CXR): 伴有不同程度肺淤血的心脏增大
- 超声心动图: 决定性的诊断性检查,显示心脏的解剖和功能异常
- 心电图 (ECG): 右心室肥大
三尖瓣闭锁
大多数病例通过胎儿超声于产前诊断出;症状取决于是否存在室间隔缺损 (ventricular septal defect, VSD);如果通过 VSD 有大量分流,许多婴儿在新生儿期可以没有或仅有轻度发绀;许多婴儿之后会出现充血性心力衰竭;如果室间隔缺损非常局限,当动脉导管关闭时即可能出现严重发绀
胸骨左上缘收缩期喷射性杂音和显著的左室搏动
- 胸部 X 线检查 (CXR): 取决于肺血流程度,并可能伴随肺淤血
- 超声心动图: 决定性的诊断性检查,显示三尖瓣闭锁、右心房和右心室扩大
- 心电图 (ECG): 电轴左偏和左心室肥大
永存动脉干
轻度到中度发绀,伴或不伴呼吸窘迫,可能出现于出生后第一周;软腭-心-面综合征(22q 缺失)见于 30%-50% 的永存动脉干病例
伴有单一的第一心音 (S2) 亢进的心前区搏动增强;高调的收缩期和舒张期杂音伴脉压增宽和洪脉;呼吸窘迫取决于肺充血程度,并在第 2-3 天随着肺血管阻力下降而加重;可能导致充血性心力衰竭
- 胸部 X 线检查 (CXR): 心脏增大和肺血流增加
- 超声心动图: 决定性的诊断性检查;可能显示共同动脉干瓣的形态及功能异常
- 心电图 (ECG): 双心室肥大
肺:实质
因肺表面活性物质缺乏所致,通常发生于早产儿;产前病史可能提示羊水中肺不成熟;糖尿病母亲的婴儿发生率更高;足月儿出现 RDS 已被报道存在肺表面活性物质蛋白 B 缺乏或 ATP-结合盒亚家族 A (ABCA3) 突变;大多数出现 RDS 的早产儿是由未接受产前皮质类固醇治疗的母亲所生;既往有分娩 RDS 患儿的病史
呼吸急促、鼻扇、呻吟和三凹征伴紫绀;在严重病例中,胸部听诊时进气减少
- 胸部 X 线检查 (CXR): 网状颗粒影,支气管充气征;严重病例中,肺容积减少 更多
- 动脉血气 (ABG): 可见 PaO₂ 较低和 PaCO₂ 较高
新生儿暂时性呼吸急促
在择期剖宫产的足月新生儿中发生率较高;首发症状是呼吸急促,需要提高吸入氧浓度 (FiO₂);自限性疾病;一般在生后最初 3 天内缓解;严重病例中可能出现发绀
呼吸急促婴儿听诊双肺进气音正常
- 胸部 X 线检查 (CXR): 肺容量正常伴肺门增粗及右侧水平裂积液 更多
- 动脉血气 (ABG): 轻度缺氧,PaCO₂ 正常或轻度升高
可能由胎粪吸入综合征,血液、乳汁或羊水的吸入而引起;胎粪吸入常见于出现过期产儿和发生胎儿窘迫的婴儿中;破膜时吸入浓稠的粪染羊水的病史是其特点;大多数婴儿在出生时即出现呼吸窘迫的症状;在血液吸入的病例中,可能有产前出血的病史;在乳汁吸入的病例中,常见喂养后呕吐,随后进展为呼吸窘迫的情况
表现为呼吸急促、呻吟、三凹、紫绀;听诊时有明显的进气音减少、湿啰音和干啰音
- 胸部 X 线检查 (CXR): 斑片影和间质浸润;肺门影 更多
- 动脉血气 (ABG): 可能表现为 PaO₂ 较低和 PaCO₂ 较高
危险因素包括:胎膜破裂时间较长、绒毛膜羊膜炎或者母亲 B 族链球菌 (GBS) 筛查阳性的病史;由于病毒或细菌引起的先天性肺炎罕见;早发性 GBS 脓毒症可能表现为生后 1 周内出现 GBS 肺炎并伴有呼吸暂停和循环衰竭
可表现为伴呼吸急促、三凹征、呻吟的呼吸窘迫;听诊可闻及湿罗音、干啰音,少部分病例中进气音减弱;在部分病例中呼吸暂停可能是仅有的症状。
- 胸部 X 线检查 (CXR): 大多数病例中是诊断性的,但是早发性GBS败血症可能在X线片中表现为呼吸窘迫综合征的特征。
- 全血细胞计数 (FBC): 异常;可能表现为白细胞减少或中性粒细胞减少伴血小板减少;在大多数病例中,未成熟中性粒细胞升高,导致I:T(未成熟与总中性粒细胞计数)比值异常(>0.2)。
- 血液培养: 可能为阳性
肺水肿
一般由充血性心力衰竭引起;可能有潜在的心脏疾病、动静脉 (AV) 畸形或严重贫血
常有呼吸急促、心动过速和肝大,严重的苍白或动静脉畸形征象(杂音)
- 胸部 X 线检查 (CXR): 肺纹理增粗,云雾状浸润影,心影增大
- 动脉血气 (ABG): 低氧血症和轻微的高碳酸血症
- 超声心动图: 用于诊断先天性心脏病
- 全血细胞计数 (FBC): 正常或严重贫血
先天性膈疝
绝大多数病例均由产前超声进行诊断;更常见于左侧;绝大多数病例出生时即有严重的发绀症状;一些病例症状较轻微,于新生儿期或婴儿期得到诊断;有羊水过多的病史
出生时舟状腹、左侧胸腔进气音降低、出生时紫绀是典型的特点;由于纵隔移位左侧胸腔可能不能听到心音。
- 胸部 X 线检查 (CXR): 左侧胸腔肠气征伴纵隔移位有诊断意义 更多
- 动脉血气 (ABG): 严重的低氧血症和高碳酸血症
- 超声心动图: 肺动脉高压;也可能显示膈膜膨升
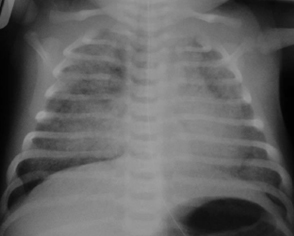
先天性肺气道畸形(congenital pulmonary airway malformation, CPAM;以前被称为先天性肺囊腺瘤样畸形 [congenital cystic adenomatoid malformation, CCAM])
绝大多数病例为宫内超声诊断;重型可能导致胎儿水肿;较轻的类型出生时可能有轻微呼吸窘迫或无症状;许多是由于儿童期反复感染而诊断。
许多婴儿表现为呼吸急促和轻度紫绀;受累侧进气音减低
- 胸部 X 线检查 (CXR): 多发充气性囊性病变 更多
- 胸部 CT: 可能需要用来确定囊性病变的范围
肺出血
大多数肺出血见于足月儿病例中,会有严重的窒息或凝血功能障碍;血流动力学显著变化的动脉导管未闭早产患儿若伴有左向右分流,可能发生肺出血;这些患儿中的大多数都需要在滴注肺表面活性物质后进行机械通气
机械通气患儿突然出现的紫绀或者对氧需求的增加是最早的表现;气管内的血性分泌物可能通过气管插管内吸引出;受累一侧可闻及湿罗音或进气音减低,但是一般为双侧出现。
- 胸部 X 线检查 (CXR): 双侧浸润影
- 动脉血气 (ABG): 严重的低氧血症和高碳酸血症
- 全血细胞计数 (FBC): 正常,但是某些病例中可出现血小板减少
- DIC筛查: 凝血酶原时间和 PTT 延长;纤维蛋白原较低和血小板计数较低,且 D-二聚体水平升高
- 超声心动图: 在早产儿中为了除外明显的PDA(动脉导管未闭)
肺发育不良
有羊水过少病史和出生不久后的呼吸窘迫;在这些病例中,气胸发病率更高
表现为呼吸急促、紫绀、双肺通气欠佳;S2增强是由于肺高压
- 胸部 X 线检查 (CXR): 肺容积减少
- 动脉血气 (ABG): 低氧血症和高碳酸血症
- 超声心动图: 可能存在肺动脉高压
先天性肺叶气肿
一般出生时无症状;生后数天呼吸窘迫进行性加重
表现为呼吸急促和紫绀;受累一侧进气音减低(通常为左上胸廓)
- 胸部 X 线检查 (CXR): 受累肺叶过度膨胀;严重病例中,可能疝向对侧
- 动脉血气 (ABG): 低氧血症和高碳酸血症
- 胸部 CT: 区别肺部明确的解剖受累部分
肺淋巴管扩张症
新生儿呼吸窘迫和紫绀
足月儿呼吸急促和紫绀;进气可能不减少;偶尔可闻及湿啰音
- 胸部 X 线检查 (CXR): 双侧弥漫网状阴影
- 胸部 CT 扫描: 提示淋巴管扩张的受累范围
- 肺活组织检查: 3处淋巴管扩张明显:动脉周围、胸膜下和小叶间隔
肺:非实质
新生儿持续性肺动脉高压(PPHN)
通常发生于足月儿、过期产儿或早产儿;病因多样;危险因素包括:窒息病史、胎粪吸入综合征、脓毒症、先天性膈疝 (Congenital diaphragmatic hernia, CDH)、肺发育不良
S2增强,右心室抬举样博动
- 胸部 X 线检查 (CXR): 决定于诱因,如胎粪吸入综合征、脓毒症/肺炎、先天性膈疝(CDH)
- 超声心动图: 决定性的诊断性检查;提示肺动脉压升高、三尖瓣返流、右心室大小和功能的改变
可于足月新生儿自发产生或于正压通气复苏后发生;常发生于呼吸窘迫综合征的早产儿;辅助通气和持续气道正压通气会促进气胸的发生;在胎粪吸入综合征、肺发育不良和先天性膈疝患儿中的发生率更高
呼吸急促和紫绀常见;取决于严重程度(胸膜腔内气体比例),呼吸音和心音可能减弱/变遥远;可能发生纵隔向对侧移位;胸部透光试验在大绝多数病例中阳性。
- 胸部 X 线检查 (CXR): 纵隔向对侧肺移位;气胸线外侧肺纹理消失 更多
大多数病例会在出生后短时间内出现症状,不伴明显发绀;喂养时症状加重,伴喘鸣性呼吸音;伴有声带麻痹者哭声弱或者无哭声;可能出现发绀;喂养时有误吸风险;伴有声带麻痹的婴儿可能有中枢神经系统疾病,例如脑脊膜脊髓膨出伴 Arnold-Chiari 畸形和脑积水
下颌下、胸骨上窝、锁骨上窝凹陷是上气道梗阻的特征;后鼻孔闭锁或狭窄的婴儿可能有轻微到中度的症状,取决于是单侧的还是双侧的;鼻胃管不能通过则可诊断。
- 胸平片和颈部侧位片: 有时可显示气道瘘口
- 喉镜检查: 喉镜检查可用于诊断声带麻痹
- 支气管镜检查: 支气管镜检查可诊断喉软骨软化、气管软化、声门下狭窄或喉蹼
- 头部和颅骨 CT 扫描: 可能显示中枢神经系统畸形;对后鼻孔狭窄或闭锁具有诊断价值
- 可弯曲鼻内镜检查: 后鼻孔闭锁的解剖学改变 更多
羊水过多病史和出生后出现大量咽部分泌物;口胃管或鼻胃管不能通过则可确诊;OA 与 VACTERL(脊柱畸形、肛门闭锁、心脏损害、TOF、肾脏及肢体畸形)有关
常表现为出生时呼吸窘迫伴口腔泡沫样分泌物;听诊可闻及上气道传导音;这些是OA伴或不伴气管食管瘘的典型表现;呼吸窘迫是因为上气道分泌物和吸入。
- 胸部 X 线检查 (CXR): 留置胃管在上食道盲端反折可作诊断 更多
大多数出生时出现的胸腔积液见于患有胎儿水肿的婴儿,且可由产前超声诊断;在严重病例中,除非通过胸腔穿刺或置入胸腔引流管排出液体,否则难以通气;肺炎、胎粪吸入综合征和新生儿持续性肺动脉高压时,可见轻度胸腔积液
严重病例中,受累侧进气减少;双侧积液时,如胎儿水肿中所见,除非排出胸腔积液否则肺部难以通气。
- 胸部 X 线检查 (CXR): 单侧积液时,胸腔外侧缘不透光区伴肋膈角变钝;严重病例中,如果是单侧积液,纵隔移向对侧;在严重的双侧胸腔积液病例中,整个胸腔均不透光,心界不清。 更多
- 胸部超声: 胸腔积液特点
其他
红细胞增多症
真性红细胞增多症常见于胰岛素依赖型糖尿病、小于胎龄儿、双胎输血;母亲有糖尿病病史和妊娠期高血压者也常见;新生儿暂时性呼吸急促的发生率可能稍高。
大于胎龄儿或小于胎龄儿可能出现紫绀,但是动脉血气结果正常;有些婴儿可能出现新生儿暂时性呼吸急促或轻度的新生儿持续性肺动脉高压;婴儿外观红润、多血质,且出现手足发绀的几率更高;临床检查结果可能正常,或有新生儿暂时性呼吸急促
- 动脉血气 (ABG): PaO₂ 正常
- 胸部 X 线检查 (CXR): 正常或提示新生儿一过性呼吸急促
- 全血细胞计数 (FBC): 红细胞压积>70%可诊断
窒息
胎儿窘迫病史伴围产期窒息和低 Apgar 评分,需要进行有效复苏;癫痫发作史或呼吸暂停可能是首发症状;可能导致缺氧缺血性脑病
神经系统抑制、肌张力减低、微小惊厥发作,双侧肺野通气良好,呼吸暂停或低通气(呼吸慢)是紫绀的原因。
- 胸部 X 线检查 (CXR): 正常
- 血清肌酐: 升高
- 肝功能检查: ALT升高
- 脑电图 (EEG): 可能异常,提示癫痫发作
- 脑 CT 扫描: 可能提示脑水肿
- 全血细胞计数 (FBC): 正常,可能有血小板减少
高铁血红蛋白血症(met-Hb)
尽管有特征性肤色改变,但通常状况良好,被称为假性发绀;当出现呼吸短促和中枢神经系统特征(包括癫痫发作)时,病情可能恶化;可能是先天性的或者获得性的;获得性可能是因暴露于已知会引起高铁血红蛋白血症的药物/毒物所致
特征性蓝色、呼吸困难、精神状态改变;动脉血高铁血红蛋白水平升高为特征性“巧克力棕色”;脉搏血氧饱和度是不可信的。
- 动脉血气 (ABG): PaO₂ 正常 更多
- 胸部 X 线检查 (CXR): 正常
- 多波长CO-血氧仪: 确诊试验:直接测定高铁血红蛋白
糖尿病或高血压妇女所生的小于胎龄儿或大于胎龄儿
可能出现抖动或惊厥;临床检查可能正常,或肌张力减低或增高;紫绀常由呼吸暂停或新生儿一过性/持续肺动脉高压
- 血糖: 严重低血糖<1.4mmol/L(<25mg/dL) 更多
- 胸部 X 线检查 (CXR): 正常
可能有胎膜早破、绒毛膜羊膜炎或产时母亲发热的病史;可表现为呼吸暂停和发绀,或伴有循环性休克;可能有嗜睡、喂养不良或呕吐、体温不稳定、低血糖或高血糖的病史
婴儿可出现低渗性表现,伴外周灌注正常或较差,以及低血压;毛细血管再充盈时间延长;心动过速,可能丧失心跳之间的差异性;大多数病例中的发绀是由低通气或呼吸暂停引起,在一些病例中也可出现新生儿持续性肺动脉高压;胸部检查正常;可能没有肠鸣音
- 全血细胞计数 (FBC): 白细胞减少、中性粒细胞减少、未成熟中性粒细胞与总中性粒细胞比值(I:T 比值)升高、血小板减少
- 红细胞沉降率 (ESR): 升高
- 血液培养: 病原培养
- 胸部 X 线检查 (CXR): 正常或弥漫浸润
- 腰椎穿刺:: 传染性病原培养阳性;尤其当惊厥发作时需行腰穿
- 血糖: 低或高血糖
动静脉畸形
充血性心力衰竭、脑积水所致大头、癫痫发作
头颅听诊可闻及杂音
- 胸部 X 线检查 (CXR): 可能提示心脏增大
- 血管造影或MRA(磁共振血管造影): 可能提示血管异常
使用此内容应接受我们的免责声明。




![先天性肺气道畸形(congenital pulmonary airway malformation, CPAM;以前被称为先天性肺囊腺瘤样畸形 [congenital cystic adenomatoid malformation, CCAM])](/NAS/images/ZH_CN/768/768-6.jpg)