超过一半的 RCC 被诊断为早期或局部病变。[21]Horner MJ, Ries LAG, Krapcho M, et al. SEER Cancer statistics review, 1975-2006. Bethesda, MD: National Cancer Institute; 2009.http://seer.cancer.gov/csr/1975_2006/五分之一的病例在诊断时出现局部扩散,另外五分之一出现远处转移。[21]Horner MJ, Ries LAG, Krapcho M, et al. SEER Cancer statistics review, 1975-2006. Bethesda, MD: National Cancer Institute; 2009.http://seer.cancer.gov/csr/1975_2006/RCC 通常是无症状的,因此通常是偶然发现。
影像学检查时发现局限的,呈恶性样外观的肾脏肿块,应将患者转诊给泌尿科医生。泌尿系统评估可以是积极监测的手段,也可以为活检做准备,但最常见的是为了进行有治疗和诊断双重意义的肾切除作参考。晚期疾病可转诊进行影像引导的肾脏活检或转移灶活检。需要将这些患者转诊给内科肿瘤医生和泌尿科医生(后者考虑肾切除术的可能性)。对有已知的遗传性综合征的患者在筛查、诊断和随访时应更加警觉。
历史因素
超过一半的 RCC 为偶然发现,而且肾脏肿块通常仅在疾病后期出现症状。血尿、腰肋疼痛和腹部肿块是典型的三联征,但并不常见 (10%)。更为少见的情况是,患者出现转移性疾病的症状,例如骨痛或呼吸系统问题。[50]Motzer RJ, Agarwal N, Beard C; National and Comprehensive Cancer Network. Kidney cancer. J Natl Compr Canc Netw. 2011;9:960-977.http://www.nccn.org/professionals/physician_gls/f_guidelines.asphttp://www.ncbi.nlm.nih.gov/pubmed/21917622?tool=bestpractice.com多达 20% 到 30% 的 RCC 表现出副肿瘤综合征,[18]Ljungberg B, Hanbury DC, Kuczyk MA, et al. Renal cell carcinoma guideline. Eur Urol. 2007;51:1502-1510.http://www.ncbi.nlm.nih.gov/pubmed/17408850?tool=bestpractice.com[51]Gold PJ, Fefer A, Thompson JA. Paraneoplastic manifestations of renal cell carcinoma. Semin Urol Oncol. 1996;14:216-222.http://www.ncbi.nlm.nih.gov/pubmed/8946620?tool=bestpractice.com但是这些情况没有一种是 RCC 特有的。这些综合征的续发症因累及的器官系统而有所不同,可包括与 高钙血症、肝功能障碍(转移性疾病或 Stauffer 综合征引发的)、促肾上腺皮质激素分泌过多、贫血以及神经功能障碍(例如肌病)相关的症状。致病性遗传性综合征患者可能出现皮肤、口腔、呼吸系统、眼科或者与其他器官的病理特征相关的症状。
肾癌/遗传性综合征家族史可能为阳性。社会史可能揭示相关的吸烟史和职业接触史(石棉/镉/石油暴露)。既往病史可能揭示致病性遗传性综合征历史(例如 Von Hippel Lindau综合征、遗传性乳头状 RCC、Birt-Hogg-Dube、遗传性平滑肌瘤性肾细胞综合征、结节性硬化);透析/获得性囊性肾病;高血压;和/或放疗。产科历史可能揭示与口服避孕药等效/停止相关的风险。
体格检查
体格检查在诊断方面作用有效,但是可提示进一步的病情检查,综合一些实验室检查结果,可能确认 RCC。可能提示肾脏恶性肿瘤的体格检查结果为可触及腹部肿块(尤其是瘦的人),提示静脉受损的小腿水肿以及男性阴囊精索静脉曲张。[18]Ljungberg B, Hanbury DC, Kuczyk MA, et al. Renal cell carcinoma guideline. Eur Urol. 2007;51:1502-1510.http://www.ncbi.nlm.nih.gov/pubmed/17408850?tool=bestpractice.com
患者可能出现高血压、发热、恶病质以及副肿瘤综合征,这些并非RCC 特有的症状。副肿瘤综合征的体征包括苍白、恶病质以及神经肌病(与原发性肌肉纤维病理学和相关神经病理学相关联的肌无力)。可能会因肝转移或 Stauffer 综合征(不存在肝转移的情况下因副肿瘤综合征而出现肝功能衰竭)而出现肝功能障碍的体征。致病性遗传性综合征的体征包括丘疹 (Birt-Hogg-Dube);皮肤纤维瘤(遗传性平滑肌瘤性肾细胞综合征);牙釉质凹陷/色素减退斑/面部血管纤维瘤/指甲纤维瘤(结节性硬化);以及视网膜血管瘤 (von Hippel Lindau综合征)。体格检查还应包括评估机能状态(测量患者的运动能力、离床活动、自我护理的能力),这项评估对预后有一定影响。
目前没有指南推荐可以用于筛选RCC的针对性体检,因为上述发现即使在高危个体中也不具有敏感性或特异性。但是,评估疑似 RCC 时,临床医生应该对患者进行全面的体格检查,这样可能揭示存在局部或由远处疾病所致后续症的证据,[50]Motzer RJ, Agarwal N, Beard C; National and Comprehensive Cancer Network. Kidney cancer. J Natl Compr Canc Netw. 2011;9:960-977.http://www.nccn.org/professionals/physician_gls/f_guidelines.asphttp://www.ncbi.nlm.nih.gov/pubmed/21917622?tool=bestpractice.com并对腹部肿块、淋巴结病和水肿进行筛查。
实验室检查
乳酸盐脱氢酶、全血细胞计数和钙是 RCC 病情检查中的重要指标(尤其在晚期),用于评估预后和检测是否存在副肿瘤综合征。如果发现贫血,应进行铁和营养学检查以排除可逆因素;通常贫血是由慢性疾病导致的。
全套生化检查,包括肾/肝功、凝血检查以及尿液分析,[50]Motzer RJ, Agarwal N, Beard C; National and Comprehensive Cancer Network. Kidney cancer. J Natl Compr Canc Netw. 2011;9:960-977.http://www.nccn.org/professionals/physician_gls/f_guidelines.asphttp://www.ncbi.nlm.nih.gov/pubmed/21917622?tool=bestpractice.com 也是筛选RCC局部或副肿瘤并发症的重要指标,并且器官功能基础值可用于预测疗效。如果怀疑存在特定的副肿瘤综合征,应继续进行靶向检查。副肿瘤综合征的实验室检查结果可能包括慢性病性贫血;红细胞生成素过量造成的红细胞增多症;甲状旁腺素相关蛋白/溶骨性病变/前列腺素生成引发的高钙血症;皮质醇增多症引起的促肾上腺皮质激素分泌过多以及肝功能障碍造成的肝功能指标异常。
影像学检查
无论临床表现如何,影像学检查对诊断来说是至关重要的。超声是确定囊性肾脏病变,尤其是倾向于囊性疾病的遗传性综合征,(例如von Hippel Lindau综合征)是否更可能为良性的一项具有相当敏感性的首选影像学检查。[13]Meister M, Choyke P, Anderson C, et al. Radiological evaluation, management, and surveillance of renal masses in von Hippel-Lindau disease. Clin Radiol. 2009;64:589-600.http://www.ncbi.nlm.nih.gov/pubmed/19414081?tool=bestpractice.com但是,仅仅超声检查不可能评估复杂的囊性肿块和/或肾脏实体肿块。对遗传性平滑肌瘤性肾细胞综合征患者行超声检查时,可能会出现子宫肌瘤。
对于初步诊断为肾脏恶性肿瘤的患者,CT/MRI是决定性的影像学检查手段。 [Figure caption and citation for the preceding image starts]: CT 扫描表现出局部右上极肾癌由 M. Jewett 提供的资料,获准使用 [Citation ends].如果在因其他适应症或靶向筛查而进行腹部超声检查时发现病变,接下来则应该行腹部和盆腔CT/MRI 检查,同时行胸部CT以明确分期。螺旋或对比增强 CT是首选;MRI 是一种供替代的选择,尤其适用于当患者存在对比增强CT 禁忌症时(过敏或肾功能障碍)。为了更好地评估肿瘤是否侵犯下腔静脉,应行 MRI 检查。[50]Motzer RJ, Agarwal N, Beard C; National and Comprehensive Cancer Network. Kidney cancer. J Natl Compr Canc Netw. 2011;9:960-977.http://www.nccn.org/professionals/physician_gls/f_guidelines.asphttp://www.ncbi.nlm.nih.gov/pubmed/21917622?tool=bestpractice.com
[Figure caption and citation for the preceding image starts]: CT 扫描表现出局部右上极肾癌由 M. Jewett 提供的资料,获准使用 [Citation ends].如果在因其他适应症或靶向筛查而进行腹部超声检查时发现病变,接下来则应该行腹部和盆腔CT/MRI 检查,同时行胸部CT以明确分期。螺旋或对比增强 CT是首选;MRI 是一种供替代的选择,尤其适用于当患者存在对比增强CT 禁忌症时(过敏或肾功能障碍)。为了更好地评估肿瘤是否侵犯下腔静脉,应行 MRI 检查。[50]Motzer RJ, Agarwal N, Beard C; National and Comprehensive Cancer Network. Kidney cancer. J Natl Compr Canc Netw. 2011;9:960-977.http://www.nccn.org/professionals/physician_gls/f_guidelines.asphttp://www.ncbi.nlm.nih.gov/pubmed/21917622?tool=bestpractice.com
肾癌最常为实性或复杂性囊性肿块。CT/MRI 可相对准确地描述肾脏病变的特征,以及判读其良恶性。CT/MRI 还可评估肾肿块的侵润程度、淋巴结受累情况以及腹腔内的转移性病灶。[52]Escudier B, Porta C, Schmidinger M, et al; ESMO Guidelines Working Group. Renal cell carcinoma: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol. 2016;27(suppl 5):v58-v68.http://www.esmo.org/Guidelines/Genitourinary-Cancers/Renal-Cell-Carcinomahttp://www.ncbi.nlm.nih.gov/pubmed/27664262?tool=bestpractice.com在因其他适应症对腹部进行 CT/MRI 检查时意外检测出肾脏病变时,根据已知信息可能足以作出初始诊断。Bosniak 分类旨在根据 CT/MRI影像学检查,将囊性肾脏肿块分成 4 类。[13]Meister M, Choyke P, Anderson C, et al. Radiological evaluation, management, and surveillance of renal masses in von Hippel-Lindau disease. Clin Radiol. 2009;64:589-600.http://www.ncbi.nlm.nih.gov/pubmed/19414081?tool=bestpractice.com[14]Israel GM, Hindman N, Bosniak MA. Evaluation of cystic renal masses: comparison of CT and MR imaging by using the Bosniak classification system. Radiology. 2004;231:365-371.http://www.ncbi.nlm.nih.gov/pubmed/15128983?tool=bestpractice.com [Figure caption and citation for the preceding image starts]: Bosniak 分类作者改编 Meister 等人的内容,Clin Radiol。2009;64:589-600;以及改编 Israel 等人的内容,放射学。2004;231:365-371 [Citation ends].
[Figure caption and citation for the preceding image starts]: Bosniak 分类作者改编 Meister 等人的内容,Clin Radiol。2009;64:589-600;以及改编 Israel 等人的内容,放射学。2004;231:365-371 [Citation ends].
仅在临床或实验室检查结果提示转移时方进行进一步的转移灶检查。例如,骨痛或碱性磷酸酶升高可行骨扫描,出现局部神经系统体征和症状时可行脑 MRI 检查。[50]Motzer RJ, Agarwal N, Beard C; National and Comprehensive Cancer Network. Kidney cancer. J Natl Compr Canc Netw. 2011;9:960-977.http://www.nccn.org/professionals/physician_gls/f_guidelines.asphttp://www.ncbi.nlm.nih.gov/pubmed/21917622?tool=bestpractice.com
组织病理学(手术或活检)
更加广泛地使用敏感性高的影像学方法增强了对肾脏小肿块 (SRM) 的测出,这为监测和经皮活检创造一个新的平台。如果 CT/MRI 显示恶性肾脏肿块,但没有远处转移的证据,则通常不需要活检。治疗通常包括手术切除,并在术后病理结果的基础上确定诊断。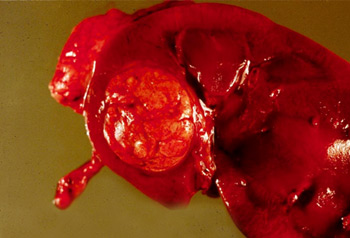 [Figure caption and citation for the preceding image starts]: 大体病理学可见局限性右上极肾癌由 M. Jewett 提供的资料,获准使用 [Citation ends].但是,活检对尚未明确诊断的肾脏局部肿块的作用尚有争论。有证据表明,对某些个体病例而言,监测小于 4 cm 的肾脏肿块可能有作用,但是小的或非常大(超过 6 cm)的病变的活检准确率较低。[1]Mattar K, Jewett MA. Watchful waiting for small renal masses. Curr Urol Rep. 2008;9:22-25.http://www.ncbi.nlm.nih.gov/pubmed/18366970?tool=bestpractice.com细针穿刺 (FNA)活检的敏感性和特异性一般比粗针穿刺活检更差,但是 FNA 在评估不明确的肾脏肿块,尤其是肾脏小肿块 (SRM) 方面可能有一定的作用。[1]Mattar K, Jewett MA. Watchful waiting for small renal masses. Curr Urol Rep. 2008;9:22-25.http://www.ncbi.nlm.nih.gov/pubmed/18366970?tool=bestpractice.com一般而言,如果在分期时发现转移灶,则对最容易获取组织的转移灶进行活检以做出诊断。但是,如果仍然考虑肾切除,那么术后病理结果就足矣。[52]Escudier B, Porta C, Schmidinger M, et al; ESMO Guidelines Working Group. Renal cell carcinoma: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol. 2016;27(suppl 5):v58-v68.http://www.esmo.org/Guidelines/Genitourinary-Cancers/Renal-Cell-Carcinomahttp://www.ncbi.nlm.nih.gov/pubmed/27664262?tool=bestpractice.com最后,也可能要求对肾脏肿块进行活检以确定其他的原发性恶性肿瘤出现肾脏转移,以达分期目的。
[Figure caption and citation for the preceding image starts]: 大体病理学可见局限性右上极肾癌由 M. Jewett 提供的资料,获准使用 [Citation ends].但是,活检对尚未明确诊断的肾脏局部肿块的作用尚有争论。有证据表明,对某些个体病例而言,监测小于 4 cm 的肾脏肿块可能有作用,但是小的或非常大(超过 6 cm)的病变的活检准确率较低。[1]Mattar K, Jewett MA. Watchful waiting for small renal masses. Curr Urol Rep. 2008;9:22-25.http://www.ncbi.nlm.nih.gov/pubmed/18366970?tool=bestpractice.com细针穿刺 (FNA)活检的敏感性和特异性一般比粗针穿刺活检更差,但是 FNA 在评估不明确的肾脏肿块,尤其是肾脏小肿块 (SRM) 方面可能有一定的作用。[1]Mattar K, Jewett MA. Watchful waiting for small renal masses. Curr Urol Rep. 2008;9:22-25.http://www.ncbi.nlm.nih.gov/pubmed/18366970?tool=bestpractice.com一般而言,如果在分期时发现转移灶,则对最容易获取组织的转移灶进行活检以做出诊断。但是,如果仍然考虑肾切除,那么术后病理结果就足矣。[52]Escudier B, Porta C, Schmidinger M, et al; ESMO Guidelines Working Group. Renal cell carcinoma: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up. Ann Oncol. 2016;27(suppl 5):v58-v68.http://www.esmo.org/Guidelines/Genitourinary-Cancers/Renal-Cell-Carcinomahttp://www.ncbi.nlm.nih.gov/pubmed/27664262?tool=bestpractice.com最后,也可能要求对肾脏肿块进行活检以确定其他的原发性恶性肿瘤出现肾脏转移,以达分期目的。
新兴研究
对标准 PET 扫描,即正电子断层造影扫描(使用氟脱氧葡萄糖示踪剂)进行 RCC 分期的研究正在进行。也有研究正在探索使用新的示踪剂进行 PET 扫描。[50]Motzer RJ, Agarwal N, Beard C; National and Comprehensive Cancer Network. Kidney cancer. J Natl Compr Canc Netw. 2011;9:960-977.http://www.nccn.org/professionals/physician_gls/f_guidelines.asphttp://www.ncbi.nlm.nih.gov/pubmed/21917622?tool=bestpractice.com[53]Schoder H, Larson SM. Positron emission tomography for prostate, bladder, and renal cancer. Semin Nucl Med. 2004;34:274-292.http://www.ncbi.nlm.nih.gov/pubmed/15493005?tool=bestpractice.com更先进的成像技术方法,例如超声检查和 MRI 可作为评估 RCC 对靶向治疗的反应的检测手段。[54]Pedrosa I, Alsop DC, Rofsky NM. Magnetic resonance imaging as a biomarker in renal cell carcinoma. Cancer. 2009;115(suppl 10):2334-2345.http://www.ncbi.nlm.nih.gov/pubmed/19402070?tool=bestpractice.com
鉴别诊断
除了继发性转移,恶性肾脏肿块主要应与良性疾病进行鉴别。一般而言,局部晚期 RCC(腰肋疼痛、全身性症状、水肿)或副肿瘤综合征引发的症状更有可能提示恶性肿瘤;但是许多良性病变(例如大嗜酸粒细胞瘤)会生长到足够大,从而产生腰肋疼痛甚至血尿。此外,因为 RCC 通常是无症状的,所以就有无症状本身而言无助于鉴别病变的良恶性。
 [Figure caption and citation for the preceding image starts]: CT 扫描表现出局部右上极肾癌由 M. Jewett 提供的资料,获准使用 [Citation ends].如果在因其他适应症或靶向筛查而进行腹部超声检查时发现病变,接下来则应该行腹部和盆腔CT/MRI 检查,同时行胸部CT以明确分期。螺旋或对比增强 CT是首选;MRI 是一种供替代的选择,尤其适用于当患者存在对比增强CT 禁忌症时(过敏或肾功能障碍)。为了更好地评估肿瘤是否侵犯下腔静脉,应行 MRI 检查。[50]
[Figure caption and citation for the preceding image starts]: CT 扫描表现出局部右上极肾癌由 M. Jewett 提供的资料,获准使用 [Citation ends].如果在因其他适应症或靶向筛查而进行腹部超声检查时发现病变,接下来则应该行腹部和盆腔CT/MRI 检查,同时行胸部CT以明确分期。螺旋或对比增强 CT是首选;MRI 是一种供替代的选择,尤其适用于当患者存在对比增强CT 禁忌症时(过敏或肾功能障碍)。为了更好地评估肿瘤是否侵犯下腔静脉,应行 MRI 检查。[50] [Figure caption and citation for the preceding image starts]: Bosniak 分类作者改编 Meister 等人的内容,Clin Radiol。2009;64:589-600;以及改编 Israel 等人的内容,放射学。2004;231:365-371 [Citation ends].
[Figure caption and citation for the preceding image starts]: Bosniak 分类作者改编 Meister 等人的内容,Clin Radiol。2009;64:589-600;以及改编 Israel 等人的内容,放射学。2004;231:365-371 [Citation ends]. [Figure caption and citation for the preceding image starts]: 大体病理学可见局限性右上极肾癌由 M. Jewett 提供的资料,获准使用 [Citation ends].但是,活检对尚未明确诊断的肾脏局部肿块的作用尚有争论。有证据表明,对某些个体病例而言,监测小于 4 cm 的肾脏肿块可能有作用,但是小的或非常大(超过 6 cm)的病变的活检准确率较低。[1]细针穿刺 (FNA)活检的敏感性和特异性一般比粗针穿刺活检更差,但是 FNA 在评估不明确的肾脏肿块,尤其是肾脏小肿块 (SRM) 方面可能有一定的作用。[1]一般而言,如果在分期时发现转移灶,则对最容易获取组织的转移灶进行活检以做出诊断。但是,如果仍然考虑肾切除,那么术后病理结果就足矣。[52]最后,也可能要求对肾脏肿块进行活检以确定其他的原发性恶性肿瘤出现肾脏转移,以达分期目的。
[Figure caption and citation for the preceding image starts]: 大体病理学可见局限性右上极肾癌由 M. Jewett 提供的资料,获准使用 [Citation ends].但是,活检对尚未明确诊断的肾脏局部肿块的作用尚有争论。有证据表明,对某些个体病例而言,监测小于 4 cm 的肾脏肿块可能有作用,但是小的或非常大(超过 6 cm)的病变的活检准确率较低。[1]细针穿刺 (FNA)活检的敏感性和特异性一般比粗针穿刺活检更差,但是 FNA 在评估不明确的肾脏肿块,尤其是肾脏小肿块 (SRM) 方面可能有一定的作用。[1]一般而言,如果在分期时发现转移灶,则对最容易获取组织的转移灶进行活检以做出诊断。但是,如果仍然考虑肾切除,那么术后病理结果就足矣。[52]最后,也可能要求对肾脏肿块进行活检以确定其他的原发性恶性肿瘤出现肾脏转移,以达分期目的。