检查
首要检查
角膜共聚焦显微镜
角膜神经纤维损伤与表皮内神经纤维缺失及神经病变的严重程度有关
临床诊断
常规筛查试验可排除其他常见疾病。
周围神经病的诊断通常基于临床依据
空腹血糖
许多患有疼痛性神经病的患者可能患有糖尿病,而患者本人并不知情。在这种情况下,可进行空腹血葡萄糖测定。
美国糖尿病协会推荐以下三种筛检中的任何一种来诊断糖尿病:空腹血葡萄糖、糖化血红蛋白 (HbA1c) 或口服葡萄糖耐量试验。这三种检查中有任何两次异常就可确诊。[92]
诊断糖尿病(如果不知道是否存在)
糖化血红蛋白
许多患有疼痛性神经病的患者可能患有糖尿病,而患者本人并不知情。在这种情况下,可进行糖化血红蛋白试验。
美国糖尿病协会推荐以下三种筛检中的任何一种来诊断糖尿病:空腹血葡萄糖、糖化血红蛋白 (HbA1c) 或口服葡萄糖耐量试验。这三种检查中有任何两次异常就可确诊。[92]
高血糖控制不佳增加神经病风险。
与血糖控制程度有关
血清 TSH
排除甲状腺功能异常。
正常
血浆维生素 B12
排除维生素 B12 缺乏症。
正常
电解质,尿素,肌酐
排除肾病。
正常
血脂谱
排除低密度脂蛋白、高密度脂蛋白、甘油三酯和总胆固醇异常。
可能显示脂质异常
肝功能检测
排除肝病。
正常
FBC 和红细胞沉降率
排除贫血和炎症性疾病。
正常
血清/尿液免疫电泳
排除多发性骨髓瘤。
正常
需要考虑的检查
口服葡萄糖耐量试验
许多患有疼痛性神经病的患者可能患有糖尿病,而患者本人并不知情。在这种情况下,可进行口服葡萄糖耐量试验。
美国糖尿病协会推荐以下三种筛检中的任何一种来诊断糖尿病:空腹血葡萄糖、糖化血红蛋白 (HbA1c) 或口服葡萄糖耐量试验。这三种检查中有任何两次异常就可确诊。[92]
诊断糖尿病(如果不知道是否存在)
神经传导研究(神经传导速度,NCV)
临床特征不典型(如非对称症状和体征,或虚弱)的情况下需要进行。
完善全部神经电生理检查(如,神经传导速度、F 波、感觉或/和运动波幅)。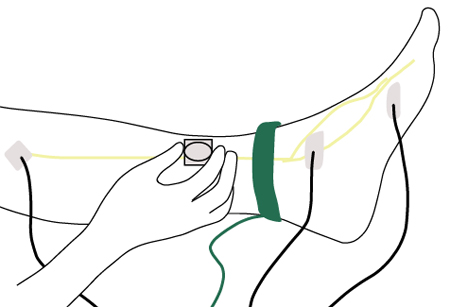 [Figure caption and citation for the preceding image starts]: 下肢神经传导试验由 BMJ 集团创建 [Citation ends].
[Figure caption and citation for the preceding image starts]: 下肢神经传导试验由 BMJ 集团创建 [Citation ends].
对于极轻微或无症状的患者,唯一的发现可能是远端传导速度减小或无变化。
随着神经病变逐渐加重,轴突退化的表现占主导地位,包括感觉神经动作电位 (SNAP) 波幅减小、复合肌肉动作电位波幅减小、近端传导速度相对保留及纤维性颤动电位迹象。
NCV 速度通常随着 DN[93] 进展而逐渐减低,但在主要患有小纤维神经病变的患者中可能完全正常。几项前瞻性临床试验显示,在当前针对糖尿病患者的标准治疗中,NCV 终点的加重有所减慢。[9][94]
纵向研究表明,感觉神经动作电位波幅在 10 年期内以平均每年约 5% 的速率降低。[93]参加 EDIC(糖尿病干预和并发症的流行病学)研究的 1 型糖尿病患者中,13–14 年的时间内年均降低率约为 3%。[9]
运动神经研究可能表明,即使是无神经病症状或体征的患者,也会有一定程度的减慢,而有症状患者减慢更明显。
对于更晚期的糖尿病神经病变患者,运动波幅可能减小。
电生理评估的关键作用是排除其他神经病变病因(如受压性神经病变等单侧疾病),及确认叠加于糖尿病神经病变的神经病变。
感觉神经传导速度和波幅减小是神经传导速度研究中最敏感、最早出现的结果
肌电图 (EMG)
临床特征非典型(如非对称症状和体征,或虚弱)的情况下需要进行。
对于轻微或无神经症状的患者,可能正常,而对于较严重的糖尿病神经病变患者,显示去神经支配。
感觉量化测量(quantitative sensory testing,QST)
重点关注振动知觉阈值和热知觉阈值。
除常规临床检查,还应对糖尿病患者进行定量感觉测定,作为当所有其他检查正常时对保护性感觉缺乏和轴突病理的后续评估,用以检测小纤维神经病。[77]
已确认振动知觉阈值相对于神经传导速度和神经学评估,对 1 型糖尿病患者具有高敏感性和特异性。证据 B
可能比患者主观评估刺激强度重复性更高。[2]
研究证明在 50–300 Hz 范围内测定的振动知觉阈值增加和糖尿病神经病变相关。[93]
报告显示,75% 的中度至严重糖尿病周围神经病变患者出现异常热知觉阈值,而这些患者中的 39% 出现热疼痛阈值增加。[93]
一般而言,热知觉阈值与振动知觉阈值之间具有高度相关性,但这些测量值也可能不相关,提示患者主要患有小或大纤维神经病。
可能正常,或可能检测到振动及/或热知觉阈值异常
皮肤活检
一种经过验证的用于确定表皮内神经纤维密度的技术。当电生理检查与临床表现不匹配时,可考虑用于糖尿病神经病变,尤其是小纤维神经病的诊断。[72]
可能正常,或显示表皮内神经纤维密度异常
心血管反射检查
包括静息时以及多种动作时的心电图记录的 R-R 间期。
理想的标准临床自主神经检查方法:深呼吸、站立和使用 Valsalva 手法时的心率反应和站起时的血压反应。[58][59][80]
测量患者仰卧及休息、每分钟呼吸六次时的深呼吸心率反应。R-R 间期的呼气-吸气比值随年龄而异,但与相应年龄段的正常人相比有所下降。
可使用各种公式计算,但解读结果时,需严格要求建立根据年龄校正的正常范围。
当出现增殖性视网膜病变及视网膜出血风险增加时,不建议进行 Valsalva 动作。
站起后心率反应通过持续心电图监测测量。R-R 间期在站起后第 15 次和第 30 次心跳时测量。
这些检查主要证实心血管自主神经病变患者的副交感神经受损。
深呼吸、Valsalva 动作及/或站起时的心率反应可能受损
心率变异性 (HRV)
胃排空研究
双同位素闪烁扫描法。
当患者出现糖尿病性胃轻瘫症状及体征,且仍不能确诊时进行。
固相排空延迟
胃十二指肠镜检查
推荐与其他胃肠检查(如,胃排空研究或胃电图)同时进行,以排除疑诊糖尿病性胃轻瘫患者的幽门或其他机械梗阻。
可能正常,或显示固体食物残留
体表胃电图
当前只作为研究工具。
检测胃肠起搏异常
钡餐
钡餐检查在评估黏膜病变或梗阻时有一席之地。
排除黏膜病变或梗阻
胃肠测压
应考虑将胃肠测压作为检查胃肠动力的研究手段。
可能显示胃肠动力延迟
氢呼吸试验
20% 的糖尿病患者,尤其是已知患有自主神经功能障碍的患者,腹泻症状比较明显。[57]
糖尿病患者腹泻通常是由于细菌过度生长,可通过氢呼吸试验诊断。
使用非放射性碳 13- 醋酸盐或辛酸作为标记的氢呼吸试验安全、经济,且与闪烁扫描结果有良好的相关性。
可能正常,或显示细菌过度生长
胃超声检查
一种无创性诊断方法。
二维超声已证实可测量液体和半固体的排空。而三维超声可以提供整个胃部更加全面的影像。
可能显示胃排空延迟
胃核磁共振成像
已用于测量胃排空和动力,具有重复的重复性,但其使用仅限于研究目的。
可能显示胃排空延迟
肛门直肠测压
用于评估括约肌肌张力和直肠-肛门-抑制反射。
这可鉴别结肠动力减退与直肠乙状结肠功能障碍引起的排便梗阻症状。
可能正常,或可能显示动力不足
粪便脂肪
对于大量腹泻患者,应收集 72 小时粪便脂肪进行分析,排除吸收障碍性疾病。
如果出现大量脂肪泻,应检查胰腺功能。
如果怀疑乳糜泻(如,贫血、慢性腹泻、腹胀、低龄、1 型糖尿病病史),应检测乳糜泻血清抗体谱水平,包括谷氨酰胺转移酶抗体和抗肌内膜抗体。
可能正常或者升高(脂肪泻)
右旋木糖吸收试验
作为粪便脂肪检查的替代或附加检查,用于排除大量腹泻患者的吸收障碍性疾病。
正常
尿培养
对有膀胱功能障碍症状的患者的部分评估。
正常
膀胱测压,排尿期膀胱内压描记
联合排尿后尿道超声,用于评估糖尿病性膀胱功能障碍。
评估残余尿量和上尿路扩张。
正常,或提示膀胱功能障碍
排尿后尿路超声
联合膀胱测压和排尿期膀胱内压描记,用于评估糖尿病性膀胱功能障碍。
评估残余尿量和上尿路扩张。
正常,或提示膀胱功能障碍
影像尿动力学检查
神经性下尿路功能障碍患者首选的侵入性尿动力学检查。[82]
正常,或提示膀胱功能障碍
夜间阴茎肿胀的检测以及阴茎、肱动脉血压的测量
评估勃起功能障碍和阴茎血管疾病。
使用多普勒探头测量。
计算阴茎肱动脉血压指数。
正常;阴茎血管疾病:阴茎肱动脉血压指数﹤0.7
血清促黄体激素、睾酮、游离睾酮、催乳素
勃起功能障碍男性需要测定,以排除性腺功能减退症。
正常
泌汗功能试验
试验可能包括定量泌汗轴突反射试验、汗水印记、体温调节发汗试验和交感神经皮肤反应。
一些设备可通过直流电刺激和反向离子分析法对泌汗功能进行定量评估。这些设备通过记录局部皮肤传导来测量在电化学活动时汗腺释放氯离子的能力。[83][96][97]
这些试验评估交感神经胆碱能纤维受损的程度、分布和位置。[57][83]
在专业单位进行。
可能正常或受损
闪烁扫描研究
采用 123I 间碘苄胍 (MIBG) 单光子发射计算体层摄影 (SPECT) 和 11C 标记的间羟基麻黄素正电子发射断层成像 (PET) 可进行心脏交感神经支配定量闪烁评估。但是,缺乏标准操作方法以及统一参考值,高昂的成本和现有数据的重复性差都使其仅限于研究目的。[58][59][80]
可能正常或受损
肌肉交感神经活性的评估
心脏迷走神经压力反射敏感性试验
可用于研究,评估心迷走神经和交感神经压力反射功能。
可能正常或受损
24 小时血压监测
用于研究目的。动态血压监测显示夜间血压下降不足(非杓型)和不下降(反杓型)与心血管自主神经病变相关,是由于交感迷走神经活动昼夜节律受损所致。[85]对于糖尿病患者,非杓型或反杓型血压是心血管事件和糖尿病肾病发展的独立预测因素。
动态血压监测中可出现夜间血压下降不足(非杓型)和不下降(反杓型)
显微神经显像
用于研究目的。这项技术记录腓骨、胫骨或桡骨肌肉的交感神经电活动,识别交感神经脉冲。全自动交感神经电图技术是一种快速、客观的方法,受信号质量影响最小,保留每搏交感神经电图。[86]
可能正常或受损
使用此内容应接受我们的免责声明。
