治疗流程
请注意,同一药物不同名称的剂型和剂量可能不同: 参见免责声明
第一选择
萘普生 : 500 mg,口服,每日二次,连服 10-14 天
或
布洛芬 : 400-800 mg,口服,每日 3-4 次,连服 10-14 天
或
双氯芬酸钾 : 50 mg(速释型),口服,每日三次,连服 10~14 天
或
美洛昔康 : 7.5-15 mg,口服,每日一次,连服 10-14 天
或
吲哚美辛 : 25~50 mg,口服,每日三次,连服 10~14 天
或
塞来昔布 : 100~200 mg, 口服,每日二次,连服 10~14 天
该药可阻止炎症级联反应(如果早期开始非甾体抗炎药的治疗)。当使用降尿酸药物进行维持治疗时,该药同样可用于抑制痛风发作。
尚无证据表明吲哚美辛优于其他 NSAID。两项非劣效性研究表明,吲哚美辛和依托考昔一样有疗效,但不良反应更多。[75][76]
对于 GI 并发症高危患者,使用时应联合预防措施,如质子泵抑制剂或米索前列醇。
对于具有 GI 出血和并发症病史的患者,COX-2 抑制剂可能比传统的 NSAIDs 更安全。
针对经选择患者组全部患者的治疗推荐
第一选择
秋水仙碱 : 首先口服 1.2 mg,1小时后口服 0.6 mg,最大总剂量为 1.8 mg
当由于胃肠道出血病史或共病病史而对非甾体抗炎药 (NSAID) 和 COX-2 抑制剂有用药禁忌时,可使用该药。
由于获益风险指数狭窄,应使用最小有效剂量。常见不良反应包括腹泻、恶心和呕吐。证据 C
应避免使用静脉注射,因为会增加毒性。
给药直到症状减轻,出现恶心/呕吐、腹泻或达到最大剂量;腹泻可能在疼痛缓解前出现;两个疗程之间停药 3 天
针对经选择患者组全部患者的治疗推荐
第一选择
泼尼松龙 : 1 mg/kg,单剂口服
更多或
泼尼松龙 : 起始剂量 20-40 mg,口服,每日一次,每 3 日逐步减量 5-10 mg/d,直到停药;或 30 mg,口服,每日一次,连服 5 日
或
甲基泼尼松龙醋酸盐 : 小关节:单次剂量 4-10 mg,关节内注射;中等关节:单次剂量 10-40 mg,关节内注射;大关节:单次剂量 20-80 mg,关节内注射
或
曲安奈德 : 小关节:2.5-10 mg,单次剂量关节内注射;大关节:5-40 mg,单次剂量关节内注射
如果非甾体抗炎药和秋水仙碱均有禁忌(例如,肾功能不全患者),可选择皮质类固醇。对于急性痛风,皮质类固醇可能比秋水仙碱更有效,但是目前没有关于这两种药物的头对头比较试验。[54]证据 B
一项随机对照试验显示,口服泼尼松龙和吲哚美辛用于治疗急诊科就诊患者的急性痛风时,其疗效和不良反应均相当。[55]
单关节痛风可关节内注射,少关节型或多关节痛风可口服给药。
应重视皮质类固醇潜在的严重副作用。如果未排除化脓性关节炎,应避免使用。
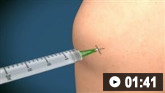 膝关节穿刺抽吸的动画演示
膝关节穿刺抽吸的动画演示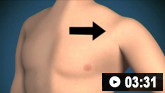 肩关节穿刺抽吸的动画演示
肩关节穿刺抽吸的动画演示第一选择
别嘌醇 : 起始剂量 100 mg,口服,每日一次,然后根据血清尿酸水平,按每周 100 mg/d 的增量增加,最大剂量 800 mg/d;肾脏损害的患者可能需要降低起始剂量
别嘌呤醇,一种黄嘌呤氧化酶抑制剂,可减少尿酸的生成。目标是降低尿酸水平至小于 360 μmol/L (6 mg/dL),以防止过饱和以及晶体形成。
急性发作期间不应开始使用该药,因为它可能延长发作时间或诱致更多的发作次数。[62]根据血清尿酸盐的目标水平 360 μmol/L (6 mg/dL) 调整剂量。
为了降低超敏反应风险,应使用较低的别嘌呤醇起始剂量,超敏反应的特征为嗜酸粒细胞增多、皮炎、肝炎和肾功能衰竭,且有 20% 的死亡率。[77] 发生超敏反应的病例中,别嘌呤醇是必要和仅有的治疗选择,应考虑在密切监测下进行别嘌呤醇的脱敏治疗。
对于 HLA-B*5801 阳性受试者存在严重别嘌呤醇超敏反应高风险的人群(例如肾功能不全的韩国人、中国汉族血统人群和泰国血统人群),应考虑进行 HLA-B*5801 筛查。[58]
针对经选择患者组全部患者的治疗推荐
第一选择
萘普生 : 250~500 mg,口服,每日两次
或
布洛芬 : 400-800 mg,口服,每日三次
或
双氯芬酸钾 : 50 mg(速释型),口服,每日两至三次
或
美洛昔康 : 7.5-15 mg,口服,每日一次
或
吲哚美辛 : 25~50 mg,口服,每日三次
或
塞来昔布 : 100-200 mg,口服,每日一至两次
或
秋水仙碱 : 0.6 mg,口服,每日一次
第二选择
泼尼松龙 : 起始剂量 7.5-10 mg,口服,每日一次,调整至可预防痛风发作的最低剂量
开始应用降尿酸药及逐渐减量期间,应考虑使用抑制(预防)疗法,例如非甾体抗炎药 (NSAID) 或低剂量的秋水仙碱。在达到目标血清尿酸水平后,应连续服用 3-12 个月。
如果对 NSAID 和秋水仙碱均有禁忌,则可以考虑使用最低剂量的泼尼松龙预防痛风发作。
针对经选择患者组全部患者的治疗推荐
第一选择
雷西纳德 (lesinurad) : 200 mg,口服,每日一次
一种尿酸排泄剂,可抑制肾脏近端小管中的尿酸转运蛋白(URAT1 和 OAT4)。
美国食品药品监督管理局 (FDA) 批准该药只能与别嘌呤醇或非布司他联用。
可以考虑作为别嘌呤醇或非布司他的辅助用药,以治疗单独使用黄嘌呤氧化酶抑制剂达不到目标血清尿酸水平的患者。
在两项 III 期试验中,与单独使用别嘌呤醇相比,雷西纳德 (lesinurad) 和别嘌呤醇联合使用小幅提高了在 6 个月时达到血清尿酸<360 μmol/L (<6 mg/dL) 的患者比例。雷西纳德可使血清肌酐升高≥1.5 并导致肝功能检查值升高。[70][71]
针对经选择患者组全部患者的治疗推荐
第一选择
非布索坦 : 40~80 mg,口服,每日一次
非布司他是一种非嘌呤类选择性黄嘌呤氧化酶抑制剂,可降低尿酸生成。 [  ]
]
非布司他仅限用于别嘌呤醇治疗失败或无法耐受,以及已就心血管风险进行咨询者。[68]针对痛风患者中使用非布司他或别嘌呤醇的心血管安全性的双盲临床试验显示,服用非布司他的患者的心血管死亡率和全因死亡率显著高于服用别嘌呤醇的患者(二者的心血管死亡率为 4.3% vs 3.2%, 风险比 1.34 [95% CI 1.03 to 1.73]; 二者的全因死亡率 7.8% vs 6.4%, HR 1.22 [95% CI 1.01 to 1.47])。[69]治疗组在心血管事件的主要复合结果方面没有差异。
急性发作期间不应开始使用该类药物,因为它们可能延长发作时间或诱致更多的发作次数。[62] 目标是降低尿酸水平至<360 μmol/L (<6 mg/dL),以阻止过饱和和晶体形成。根据血清尿酸盐的目标水平 360 μmol/L (6 mg/dL) 调整剂量。
针对经选择患者组全部患者的治疗推荐
第一选择
萘普生 : 250~500 mg,口服,每日两次
或
布洛芬 : 400-800 mg,口服,每日三次
或
双氯芬酸钾 : 50 mg(速释型),口服,每日两至三次
或
美洛昔康 : 7.5-15 mg,口服,每日一次
或
吲哚美辛 : 25~50 mg,口服,每日三次
或
塞来昔布 : 100-200 mg,口服,每日一至两次
或
秋水仙碱 : 0.6 mg,口服,每日一次
第二选择
泼尼松龙 : 起始剂量 7.5-10 mg,口服,每日一次,调整至可预防痛风发作的最低剂量
开始应用降尿酸药及逐渐减量期间,应考虑使用抑制(预防)疗法,例如非甾体抗炎药 (NSAID) 或低剂量的秋水仙碱。在达到目标血清尿酸水平后,应连续服用 3-12 个月。
如果对 NSAID 和秋水仙碱均有禁忌,则可以考虑使用最低剂量的泼尼松龙预防痛风发作。
针对经选择患者组全部患者的治疗推荐
第一选择
雷西纳德 (lesinurad) : 200 mg,口服,每日一次
一种尿酸排泄剂,可抑制肾脏近端小管中的尿酸转运蛋白(URAT1 和 OAT4)。
美国食品药品监督管理局 (FDA) 批准该药只能与别嘌呤醇或非布司他联用。
可以考虑作为别嘌呤醇或非布司他的辅助用药,对单独使用黄嘌呤氧化酶抑制剂达不到目标血清尿酸水平的患者进行治疗。
针对经选择患者组全部患者的治疗推荐
第一选择
丙磺舒 : 250-1000 mg,口服,每日二次
或
磺吡酮 : 100-400 mg,口服,每日两次
如果患者无法耐受别嘌呤醇,可考虑尿酸排泄剂。丙磺舒或磺吡酮(尿酸排泄药)会增加尿酸的肾排泄,忌用于已知尿酸生成过多或 24 小时尿酸排泄>800 mg 的患者,因为它们会增加尿酸盐肾结石的风险。
急性发作期间不应开始使用该类药物,因为它们可能延长发作或造成更多发作。
它们对肾功能不全患者无效,并可与别嘌呤醇联用。
针对经选择患者组全部患者的治疗推荐
第一选择
萘普生 : 250~500 mg,口服,每日两次
或
布洛芬 : 400-800 mg,口服,每日三次
或
双氯芬酸钾 : 50 mg(速释型),口服,每日两至三次
或
美洛昔康 : 7.5-15 mg,口服,每日一次
或
吲哚美辛 : 25~50 mg,口服,每日三次
或
塞来昔布 : 100-200 mg,口服,每日一至两次
或
秋水仙碱 : 0.6 mg,口服,每日一次
第二选择
泼尼松龙 : 起始剂量 7.5-10 mg,口服,每日一次,调整至最低剂量以预防痛风发作
开始应用降尿酸药及逐渐减量期间,应考虑使用抑制(预防)疗法,例如非甾体抗炎药 (NSAID) 或低剂量的秋水仙碱。在达到目标血清尿酸水平后,应连续服用 3-12 个月。
如果对 NSAID 和秋水仙碱均有禁忌,则可以考虑使用最低剂量的泼尼松龙预防痛风发作。
针对经选择患者组全部患者的治疗推荐
第一选择
聚乙二醇重组尿酸酶 : 8 mg,静脉注射,每 2 周一次
对于其他可用的常规降尿酸药物治疗无反应的难治性痛风石性痛风患者,可选择静脉内给予聚乙二醇重组尿酸酶 (PGL;聚乙二醇化重组动物尿酸酶)。[73]
初步治疗期间可能发生痛风发作,输液反应也可能发生。发生过敏反应。
输液前 24-72 小时,应监测血清尿酸水平,如果水平增加至 360 μmol/L (6 mg/dL) 以上,应考虑停止治疗,尤其当连续 2 次检测水平均大于 360 μmol/L 时。不应同时服用其他降尿酸药物,因为这可能导致更加难以检测的变化。
用药前,应服用抗组胺药和皮质类固醇。
针对经选择患者组全部患者的治疗推荐
第一选择
萘普生 : 250~500 mg,口服,每日两次
或
布洛芬 : 400-800 mg,口服,每日三次
或
双氯芬酸钾 : 50 mg(速释型),口服,每日两至三次
或
美洛昔康 : 7.5-15 mg,口服,每日一次
或
吲哚美辛 : 25~50 mg,口服,每日三次
或
塞来昔布 : 100-200 mg,口服,每日一至两次
或
秋水仙碱 : 0.6 mg,口服,每日一次
第二选择
泼尼松龙 : 起始剂量 7.5-10 mg,口服,每日一次,调整至最低剂量以预防痛风发作
开始应用降尿酸药及逐渐减量期间,应考虑使用抑制(预防)疗法,例如非甾体抗炎药 (NSAID) 或低剂量的秋水仙碱。在达到目标血清尿酸水平后,应连续服用 3-12 个月。
如果对 NSAID 和秋水仙碱均有禁忌,则可以考虑使用最低剂量的泼尼松龙预防痛风发作。
使用此内容应接受我们的免责声明。
