其发病机制尚未清楚,目前正处于研究阶段。正如前期损害(良性痣或日光性着色斑)的临床和病理证据所示,恶性黑素瘤的生物学过程可能表现为递进式的进展。[19]Radhi JM. Malignant melanoma arising from nevi, p53, p16, and Bcl-2: expression in benign nevus versus malignant components. J Cutan Med Surg. 1999;3:293-297.http://www.ncbi.nlm.nih.gov/pubmed/10575157?tool=bestpractice.com高频突变的细胞通路包括 RAS 丝裂原活化蛋白激酶 (MAPK) 通路(通过激活 BRAF 和 NRAS 原癌基因)和 CDKN2/RB1 通路。[20]Cancer Genome Atlas Network. Genomic classification of cutaneous melanoma. Cell. 2015;161:1681-1696.http://www.cell.com/cell/fulltext/S0092-8674%2815%2900634-0http://www.ncbi.nlm.nih.gov/pubmed/26091043?tool=bestpractice.comBRAF突变见于约40%到50%的恶性黑素瘤。[21]Lee JH, Choi JW, Kim YS. Frequencies of BRAF and NRAS mutations are different
in histological types and sites of origin of cutaneous melanoma: a meta-analysis.
Br J Dermatol. 2011;164:776-784.http://www.ncbi.nlm.nih.gov/pubmed/21166657?tool=bestpractice.com[22]Long GV, Menzies AM, Nagrial AM, et al. Prognostic and clinicopathologic associations of oncogenic BRAF in metastatic melanoma. J Clin Oncol. 2011;29:1239-1246.http://ascopubs.org/doi/full/10.1200/jco.2010.32.4327http://www.ncbi.nlm.nih.gov/pubmed/21343559?tool=bestpractice.comV600E是最常见的突变,占所有BRAF突变的75%到90%,但是也存在V600K和V600D/R的突变。[22]Long GV, Menzies AM, Nagrial AM, et al. Prognostic and clinicopathologic associations of oncogenic BRAF in metastatic melanoma. J Clin Oncol. 2011;29:1239-1246.http://ascopubs.org/doi/full/10.1200/jco.2010.32.4327http://www.ncbi.nlm.nih.gov/pubmed/21343559?tool=bestpractice.comNRAS突变出现于约20%的恶性黑素瘤。[21]Lee JH, Choi JW, Kim YS. Frequencies of BRAF and NRAS mutations are different
in histological types and sites of origin of cutaneous melanoma: a meta-analysis.
Br J Dermatol. 2011;164:776-784.http://www.ncbi.nlm.nih.gov/pubmed/21166657?tool=bestpractice.com[23]Jakob JA, Bassett RL Jr, Ng CS, et al. NRAS mutation status is an independent prognostic factor in metastatic melanoma. Cancer. 2012;118:4014-4023.http://onlinelibrary.wiley.com/doi/10.1002/cncr.26724/fullhttp://www.ncbi.nlm.nih.gov/pubmed/22180178?tool=bestpractice.com在浅表扩散性和结节性黑素瘤中,BRAF和NRAS突变最常见;BRAF突变几率与患者年龄成反比。[24]Menzies AM, Haydu LE, Visintin L, et al. Distinguishing clinicopathologic features of patients with V600E and V600K BRAF-mutant metastatic melanoma. Clin Cancer Res. 2012;18:3242-3249.http://clincancerres.aacrjournals.org/content/18/12/3242.longhttp://www.ncbi.nlm.nih.gov/pubmed/22535154?tool=bestpractice.com除了BRAF和NRAS突变,KIT突变也常见于黏膜和肢端雀斑样恶性黑素瘤。[25]Hocker T, Tsao H. Ultraviolet radiation and melanoma: a systematic review and analysis of reported sequence variants. Hum Mutat. 2007;28:578-588.http://www.ncbi.nlm.nih.gov/pubmed/17295241?tool=bestpractice.com这些和其他突变[26]Bogenrieder T, Herlyn M. The molecular pathology of cutaneous melanoma. Cancer
Biomark. 2010;9:267-286.http://www.ncbi.nlm.nih.gov/pubmed/22112480?tool=bestpractice.com可能是遗传性的,也可能是由紫外线能量诱导后出现的,会直接对正常细胞周期检查点造成损伤。[27]High WA, Robinson WA. Genetic mutations involved in melanoma: a summary of our current understanding. Adv Dermatol. 2007;23:61-79.http://www.ncbi.nlm.nih.gov/pubmed/18159896?tool=bestpractice.com肿瘤细胞生长失控就随之而来,临床上表现为不规则生长和逐渐变化的皮损。[27]High WA, Robinson WA. Genetic mutations involved in melanoma: a summary of our current understanding. Adv Dermatol. 2007;23:61-79.http://www.ncbi.nlm.nih.gov/pubmed/18159896?tool=bestpractice.com黑素瘤表现为放射性或垂直性生长;然而,垂直性生长更易导致淋巴或血行转移。[28]Alonso SR, Ortiz P, Pollan M, et al. Progression in cutaneous malignant melanoma is associated with distinct expression profiles: a tissue microarray-based study. Am J Pathol. 2004;164:193-203.http://www.ncbi.nlm.nih.gov/pubmed/14695333?tool=bestpractice.com
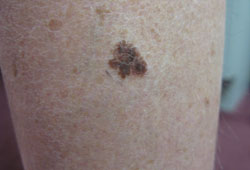 [Figure caption and citation for the preceding image starts]: 浅表扩散性黑素瘤来自于Dr.Hobart Walling和Dr.Brian Swick的个人收藏。 [Citation ends].
[Figure caption and citation for the preceding image starts]: 浅表扩散性黑素瘤来自于Dr.Hobart Walling和Dr.Brian Swick的个人收藏。 [Citation ends]. [Figure caption and citation for the preceding image starts]: 结节性黑素瘤来自于Dr.Hobart Walling和Dr.Brian Swick的个人收藏。 [Citation ends].
[Figure caption and citation for the preceding image starts]: 结节性黑素瘤来自于Dr.Hobart Walling和Dr.Brian Swick的个人收藏。 [Citation ends]. [Figure caption and citation for the preceding image starts]: 甲下原位黑素瘤来自于Dr.Hobart Walling和Dr.Brian Swick的个人收藏。 [Citation ends].
[Figure caption and citation for the preceding image starts]: 甲下原位黑素瘤来自于Dr.Hobart Walling和Dr.Brian Swick的个人收藏。 [Citation ends].